Fulminantní akutní cerebellitida: nedostatečně diagnostikovaný stav? | Anales de Pediatría
Akutní cerebellitis (AC) je zánětlivý syndrom, který způsobuje akutní cerebellární dysfunkce (ataxie, nystagmus nebo dysmetria), často ve spojení s horečkou, bolesti hlavy, zvracení a porucha vědomí.1,2 obvykle se vyskytuje v souvislosti s infekcí nebo po infekci nebo očkování, i když existují případy, kdy není identifikován spouštěč.3-5
na základě konsensu, cerebelární ataxie je definována jako případy s normální neurologický, zatímco AC je definována jako případy projevující se zobrazovací abnormality,3 a magnetická rezonance (MRI) je zlatý standard diagnostiky. Počítačová tomografie (CT) může být užitečná během akutní fáze k vyloučení dalších etiologií a k detekci vývoje akutního hydrocefalu nebo těžké komprese mozkového kmene.
akutní cerebellitida je vzácný proces a její diagnóza je náročná, protože její prezentace a průběh jsou velmi heterogenní. Včasný zásah je nezbytný pro optimalizaci výsledků, takže toto onemocnění by mělo být podezření u pacientů s příznaky připomínající posterior fossa zapojení.
Cerebelární zánět může vést ke stlačení mozkové tkáně a způsobit změny v úrovni vědomí, která může maskovat počáteční projevy cerebelární zapojení, jako pacienti mohou prezentovat i s kómatu a autonomní dysfunkce. Tato prezentace, v níž zvýšil nitrolební tlak (RICP) příznaky převažují nad cerebelární symptomy a spojena s výrazným zánětem, je známý jako fulminantní akutní cerebellitis1, a je třeba zvážit v diferenciální diagnostice pacientů s RICP, náhlý nástup.1 Tato forma onemocnění nese zvýšené riziko trvalých následků a dokonce i smrti.1,4,6
vzhledem k proměnlivé přirozené anamnéze akutní cerebellitidy musí být její léčba individualizována.4 V mírných případech bez klinické progrese nebo neurologický nálezy svědčící pro fulminantní průběh, konzervativní přístup, pečlivé sledování může být dostačující. Ve středně těžkých až těžkých případech jsou steroidní léky léčbou první linie ke snížení hromadného účinku zánětu a pro zvládnutí hydrocefalu může být nezbytné umístění vnějšího komorového odtoku (EVD).
nyní uvádíme případy 3 pacientů ve věku 7-12 let, kteří dostali diagnózu AC, z nichž žádný neměl osobní nebo rodinnou anamnézu.
první pacient vyhledal péči v důsledku zvracení a nevolnost, a prezentovány na příjezdu s vazovagální, syndrom, se změněnou úroveň vědomí, hypotonie a neurologickou poruchou. Bylo provedeno kraniální CT vyšetření a obrázky ukázaly hypodenzitu v subkortikální oblasti levé mozkové hemisféry (obr. 1A). Pacient byl přijat na jednotku intenzivní péče, a kraniální MRI bylo nařízeno, aby se diferenciální diagnózu mezi ischemické poranění zadní jámy, encefalitida a AC (Obr. 1B), zatímco pacient zůstal pod neustálým sledováním (včetně intrakraniálního tlaku) a zahájil léčbu acyklovirem a protidestičkovou a steroidní terapií. Po 12 hodinách od přijetí se u pacienta vyvinul zvýšený intrakraniální tlak a anizokorie, což vedlo k provedení kraniálního CT vyšetření. Na základě výsledků vyšetření jsme se rozhodli provést dekompresivní kraniektomii s umístěním EVD, která dosáhla stabilizace. Pacient následně začala rehabilitace a ukázal neurologické zlepšení, i když následky byly stále přítomny na 4-měsíční follow-up hodnocení, včetně dysartrie, hypotonie, neschopnost stát a právo hemiparéza. Následné vyšetření lebeční MRI odhalilo, že mass effect se vyřešil, ale také významná cerebelární atrofie.
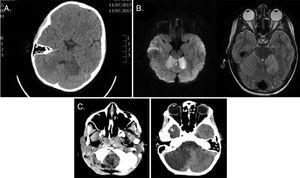
(A) kraniální CT vyšetření, axiální rovina: subkortikální hypodenzita v levé cerebelární hemisféře s nespecifickým vzhledem. B) MRI hlavy, T2-vážený axiální pohled: hyperintenzita v obou mozkových hemisférách s omezenou difúzí a kortikálním zesílením po podání kontrastu. (C) Kraniální CT, axiální rovině: důkazy o progresi cerebrální ischemie spojená s otoky a mass effect a sestup cerebelární mandlí do foramen magnum a zvedl supratentoriální komory.
druhý a třetí pacientů oba hledali péči pro bolest hlavy přibližně týden, je to doba, která měla intenzivnější, narušuje denní aktivity a narušení spánku, a doprovázené zvracením. Nálezy fyzického vyšetření a CT vyšetření byly u obou normální a oba byli přijati do nemocnice na analgezii. Kvůli nedostatečné odpovědi podstoupili hodnocení kraniální MRI (obr. 2), což vedlo k diagnóze AC. Řízení AC sestávalo z monitorování a steroidní terapie. Pacienti reagovali dobře, se zlepšením příznaků a bez komplikací, takže byli propuštěni na předpis pro zužující se průběh steroidů. V následných hodnoceních nebyly žádné důkazy o následcích. Následná MRI potvrdila rozlišení mass Effectu.
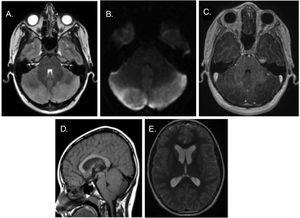
MRI hlavy. (A) axiální rovina vážená T2: hyperintenzita a otok v obou mozkových hemisférách. B) Všeobecné omezené šíření. (C) T1-vážený axiální pohled: absence zesílení po podání kontrastu gadolinia. D) T1-vážený sagitální pohled: sestup mozkových mandlí do foramen magnum, přední posunutí mozkového kmene a mírná kaudální komprese mozkového akvaduktu a čtvrté komory. E) sekundární supratentorická dilatace komor.
Ve 3 případech zde popsaných, příznaky spojené s RICP ovládal prezentaci (bolest hlavy a zvracení). Metoda použitá pro diagnostiku byla MRI. V žádném případě jsme nezjistili pravděpodobnou etiologii kromě prvního, ve kterém byl enterovirus izolován ze 2 vzorků stolice. Přístup k léčbě AC byl léčba vysokými dávkami steroidů u všech pacientů.
Závěrem lze říci, že fulminantní AC vyžaduje naléhavou lékařskou péči a někdy i chirurgickou intervenci. Proto je důležité, aby lékaři měli znalosti o této nemoci, aby ji mohli podezřívat a provést urgentní MRI hlavy pro diagnózu, což umožňuje včasné zahájení léčby.