bakterie -, virus-og svampeinfektioner i centralnervesystemet
billede: “helvedesild” af Fisle. Licens: CC BY 3.0
- guldstandard Cerebrospinalvæskeundersøgelse
- introduktion
- oversigt over typiske CSF-fund ved CNS-infektioner
- bakterielle infektioner i centralnervesystemet
- akut bakteriel meningitis
- funktioner af meningokok meningitis
- tuberkulær meningitis
- hjerneabcesser
- Neuroborreliose
- virusinfektioner i CNS
- Herpes encephalitis
- Viral meningitis
- helvedesild
- tidlig sommer meningoencephalitis (ESME)
- progressiv multifokal leukoencefalopati (PML)
- Cytomegalovirus (CMV) infektion
- simple og svampeinfektioner i CNS: Fakta oversigt
- opportunistisk infektion hos patienter med HIV/AIDS
guldstandard Cerebrospinalvæskeundersøgelse
billede: ‘spinalbedøvelse’ af MrArifnajafov. Licens: CC af 3.0.
introduktion
Meningitis er defineret som infektion og betændelse i pachymeninges.
de forskellige typer meningitis kan klassificeres ud fra årsagen til infektionen:
- bakteriel meningitis: dette er den mest almindelige årsag til meningitis. Det er en almindelig sygdom i udviklingslandene.
- virale årsager til CNS-infektioner: Dette omfatter herpes og varicella vira. Encephalitis er også forårsaget af vira.
- parasitiske årsager: disse er meget sjældne på grund af høje hygiejnestandarder. De har været forbundet med immunsuppression.
hovedårsagen til klassificering efter etiologi er at:
- differentiere patogen klasser og således bestemme den nøjagtige terapeutiske tilgang; og
- for lettere at diagnosticere meningitis i fremtiden.
behandling med antibiotika bør kun overvejes, hvis der er mistanke om en bakteriel infektion i centralnervesystemet (CNS)!
guldstandarden til diagnose af meningitis er en lumbal punktering med cerebrospinalvæske (CSF) undersøgelse for visse parametre. Følgende aspekter undersøges i FSR:
- celletal og celledifferentiering
- glukose og protein
- mikrobiologisk patogen detektion: direkte patogen-detektion med mikroskopi, polymerasekædereaktion (PCR), antigendetektion og-dyrkning og indirekte patogen-detektion med intratekal produktion af antistoffer mod patogener
oversigt over typiske CSF-fund ved CNS-infektioner
| celler | Protein | Glucose | lactat | |
| bakteriel meningitis | ofte > 1.000 celler/liter, overvejende granulocytisk | (100-200 mg/dL) | forholdet mellem CSF og serum glucose < 0.3 | |
| tuberkuløs meningitis | 50-400 celler / liter, første granulocytter, senere lymfocytter og monocytter | (100-500 mg/dL) | forholdet mellem CSF og serum glucose < 0.5 | |
| Viral meningitis | < 1,000 celler / larrl, overvejende lymfocytisk | (f. eks. 50-150 mg / dL) | ↔ | Normal |
|
CSF / serumglukoseforhold CSF/serumglukoseforhold er en måling af glukosen i CSF sammenlignet med blodsukkerniveauet. |
||||
tabel: A. Bender et al. (2013). Neurologi. Elsevier. s. 191, fane. 7.2.
bakterielle infektioner i centralnervesystemet
akut bakteriel meningitis
epidemiologi af bakteriel meningitis
ved akut bakteriel meningitis er hjernehinderne og det subarachnoide hulrum inficeret. I Europa er forekomsten 2-6 tilfælde pr.100.000 mennesker. Sygdommen er signifikant hyppigere i meningismusbæltet i de afrikanske regioner syd for Sahara. Empiric antibiotic therapy is administered based on the age-specific pathogens associated with the disease.
- Newborns: Enterobacteriaceae, Streptococcus pneumoniae, Listeria monocytogenes ⇒ Therapy: cefuroxime and ampicillin
- Children: Streptococcus pneumoniae, Neisseria meningitidis ⇒ Therapy: ceftriaxone
- Adults: Streptococcus pneumoniae, Neisseria meningitidis, Listeria monocytogenes (in > 50-year-olds) ⇒ Therapy: ceftriaxone and ampicillin
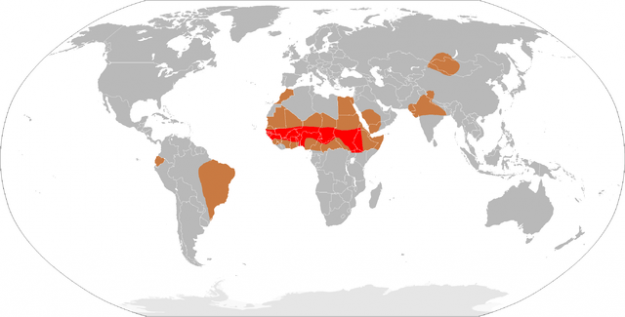
Image: Demografi af meningokok meningitis. Licens: Public domain.
klinisk billede af bakteriel meningitis
kardinal symptomer: hovedpine, nakkestivhed, feber og fald i årvågenhed (symptomerne forekommer ikke altid i denne kombination!)
også patienter har ofte følgende symptomer: kvalme, opkastning, svimmelhed og fotofobi. En tredjedel af patienterne viser fokale neurologiske underskud, såsom kraniale nervepalsier (for det meste kraniale nerver 3 og 6), følsomhedsnedsættelser og taleforstyrrelser; en tiendedel er også til stede med kraniale nerveskader. Kernings tegn og Brudsinskis tegn kan være positive (se artiklen om neurologisk undersøgelse). Ved infektioner med Neisseria er blødning af huden mulig i forbindelse med vandhus-Friderichsen syndrom.
diagnose af bakteriel meningitis
CSF-undersøgelse: diagnosen er baseret på undersøgelsen af CSF. Patogenerne i CSF kan detekteres ved hjælp af Gram-pletten, CSF-kulturer, antigen hurtige tests, PCR og blodkulturer. Tilfælde af akut bakteriel meningitis giver følgende billede (før behandling):
- mere end 1.000 celler/liter, granulocytter dominerer
- Protein og albumin
- Glucoseprish, CSF/serum glucoseforhold < 0.3
- lactat
blod: det differentielle blodtal viser for det meste leukocytose med venstre Skift, C-reaktivt protein (CRP) og procalcitonin .
billeddannelse: CT af kraniet afslører følgende:
- tegn på øget kranialtryk som følge af diffus hjerneødem eller hydrocephalus
- ændringer i densitet på grund af akkumuleringer af purulens i ventriklerne
- abscesser
- inflammatorisk foci i paranasal sinus og mastoid
behandling af bakteriel meningitis
vigtigt: antibiotikabehandling bør starte så hurtigt som muligt! Antibiotikabehandlingen skal—hvis det er muligt—startes inden for 60 minutter efter indlæggelse.
at vente på laboratorier fører til en dårligere prognose, så antibiotikabehandling påbegyndes inden endelig patogendetektion i henhold til de aldersspecifikke patogener, der er forbundet med sygdommen (se Epidemiologi ovenfor). Når patogenet er blevet påvist, kan antibiotikabehandling justeres. Selvfølgelig bør blodkulturer tages, inden antibiotikabehandling påbegyndes!
for voksne med pneumokokmeningitis er adjuvansbehandling med deksamethason i øjeblikket (fra 2019) foreslået. Undersøgelser viser nedsat dødelighed samt et fald i bivirkninger såsom nedsat hørelse.
prognose for bakteriel meningitis
bakteriel meningitis er forbundet med høj dødelighed. Tyve procent af alle patienter dør af infektioner forårsaget af patogenerne pneumokokker og Listeria. Ved akut bakteriel meningitis forårsaget af S. aureus kan dødeligheden være så høj som 20-40%. Mulige bivirkninger er blandt andet nedsat hørelse, neuropsykologiske underskud, hemiparesis, epileptiske anfald og kraniale nervepalsier.
funktioner af meningokok meningitis
N. meningitidis overføres via dråbeinfektion. I mistænkelige tilfælde skal de berørte patienter isoleres indtil 24 timer efter starten af antibiotikabehandling. Personer, der har haft kontakt med de inficerede patienter, bør gives profylakse efter eksponering bestående af rifampicin og ciproflocacin/eller ceftriakson.
meningokok meningitis er underlagt obligatorisk rapportering på folkesundhedsafdelingen.
tuberkulær meningitis
epidemiologi af tuberkulær meningitis
patogenerne, der er ansvarlige for tuberkulær meningitis, er mykobakterier i Mycobacterium tuberculosis-komplekset. Denne subakut eller kronisk forløbende sygdom præsenterer ofte som basal meningitis (infektiøs reaktion fokuseres på de basale cerebrale områder, især hjernestammen).
statistik for aktiv tuberkulose:
- tuberkulose er en af de ti største dødsårsager på verdensplan.
- i 2018 blev anslået 10 millioner mennesker ramt af tuberkulose.
klinisk præsentation af tuberkulær meningitis
de kliniske symptomer på tuberkulær meningitis er primært feber, meningismus, hovedpine, kvalme og opkastning. Hos 50% af patienterne forekommer kraniale nervepalsier, forstyrrelser i årvågenhed og forvirringssyndromer. Hvis encephalitis eller tuberkulomer forekommer, er epileptiske anfald også mulige.
diagnose af tuberkuløs meningitis
CSF-undersøgelse: pleocytose med 50-400 celler/liter, protein , glukose-liter (CSF/serum-glukoseforhold < 0,5) og lactat .
Interferon-release assays: Disse assays måler t-cellefrigivelsen af interferon-kur, efter at være stimuleret af antigener, der er specifikke for tuberkulose.
Mikrobiologi: når patogendetektion i CSF udføres med Siehl-Neelsen-pletten, Auramin-pletten, PCR og kulturer, kan der findes syrefaste stænger. Vent ikke til den endelige patogendetektion, før du begynder behandling (som med akut bakteriel meningitis)!
billeddannelse: cerebrale ændringer i tuberkulose er ofte synlige i magnetisk resonansbilleddannelse (MRI) eller computertomografi (CT) scanninger.
- Hydrocephalus
- akkumulering af basalt kontrastmiddel
- masser af CNS-tuberkulomer
- iskæmisk infarkt i tilfælde af associeret vaskulitis
behandling af tuberkulær meningitis
anti-tuberkulosemedicin administreres i følgende faser:
en intensiv fase:
dette er en fire-Fold-kombination, der anvendes som standard terapi, der omfatter isoniasid, rifampicin, pyrasinamid og ethambutol. Lægemidlerne administreres under direkte tilsyn for overholdelse.
gives før eller i kombination med initialdosis. Det har vist sig at reducere dødeligheden, hvis den administreres korrekt i henhold til retningslinjerne.
Fortsættelsesfase:
Rifampicin og isoniasid fortsættes i yderligere 6 måneder, og kuren skal bekræftes, før medicinen trækkes tilbage.
| Medication | Duration of application | Side effects |
| Isoniazid | 2 months initially and an additional 10 months (stabilization phase) | Hepatotoxicity, polyneuropathy (prophylaxis pyridoxine) |
| Rifampicin | 2 months initially and an additional 10 months (stabilization phase) | Hepatotoxicity |
| Pyrazinamide | 2 months initially | Hepatotoxicity |
| Ethambutol | 2 months oprindeligt | nedsat syn (regelmæssige oftalmologiske kontroller er nødvendige) |
| Streptomycin | 2 måneder initialt | ototoksicitet |
prognose for tuberkulær meningitis
hvis der ikke administreres antibiotikabehandling, kan tuberkulær meningitis være dødelig. Hvis passende behandling administreres, reduceres dødeligheden med ca.20%. Cirka 30% af de berørte mennesker har ledsagende symptomer såsom hydrocephalus, organisk hjernesyndrom, kraniale nervepalsier, ataksi og epileptiske anfald.
hjerneabcesser
etiologi af hjerneabcesser
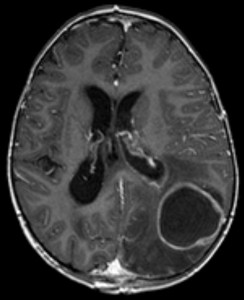
billede: ‘hjerneabscess imaging’ af Hellerhoff. Licens: CC BY-SA 3.0.
en hjerneabscess er en bakteriel infektion i hjernen.
hjerneabcesser kan dannes på flere måder: via transmission af meningeal foci, via hæmatogen transmission og gennem iatrogen årsager under kirurgiske indgreb. De ansvarlige patogener er for det meste streptokokker, anaerobika, Gram-negative enterobakterier, Pseudomonas og S. aureus. Svampe og parasitter kan også være ansvarlige for immunmangelrelaterede abscesser.
klinisk præsentation af hjerneabcesser
der er en bred vifte af symptomer, der kan udvikle sig i løbet af dage eller uger. Disse omfatter følgende:
- hovedpine
- feber
- kvalme og opkastning
- epileptiske anfald
- neurologisk undersøgelse: årvågenhed og meningismus
diagnose af hjerneabcesser
laboratorie -, mikrobiologi-og billeddannelsesprocedurer: blandt laboratorie -, mikrobiologi-og billeddannelsesprocedurer: parametre, CRP er for det meste øget. CSF-undersøgelse er ikke nødvendig, fordi resultaterne er for vage. Det er ekstremt vigtigt at undersøge abscessmaterialet via bakteriedyrkning, PCR og test for svampe og mykobakterier.
behandling af hjerneabcesser
| de tre søjler i hjerneabscessterapi | ||
| kirurgisk fjernelse af purulens
computeriseret aksial tomografi (CAT)/MRI-kontrolleret stereotaktisk aspiration mål: reduktion af masse og forstærkning af materiale til mikrobiologisk diagnostik om nødvendigt udskæring af fremmedlegemer og opdeling af abscesser |
systemiske antibiotika
før patogendetektion, empirisk tre gange terapi:
⇒ justering i henhold til antibiogrammet |
eliminering af de infektiøse foci
grundig søgning efter fokuset (er fokuset placeret distalt?) med kirurgisk eliminering, hvis det er nødvendigt |
prognose for hjerneabcesser
med rettidig og passende behandling er dødeligheden < 10%.
Neuroborreliose
epidemiologi af neuroborreliose
Neuroborreliose udløses af bakterien Borrelia burgdorferi, som overføres af flåter. Forekomsten af denne sygdom er 50-100 tilfælde pr 100.000 mennesker. Den regionale formidling af inficerede flåter er meget forskellig og bør tages i betragtning ved diagnosen.
kliniske træk ved neuroborreliose
symptomerne på neuroborreliose fortsætter typisk i tre faser:
Trin 1: Dannelse af erythema migrans-cirkulært begrænset hud rødme, der for det meste udvikler cirka 2 uger efter flåtbid. Kun halvdelen af de patienter, der når fase 2, er til stede med erythema migrans.
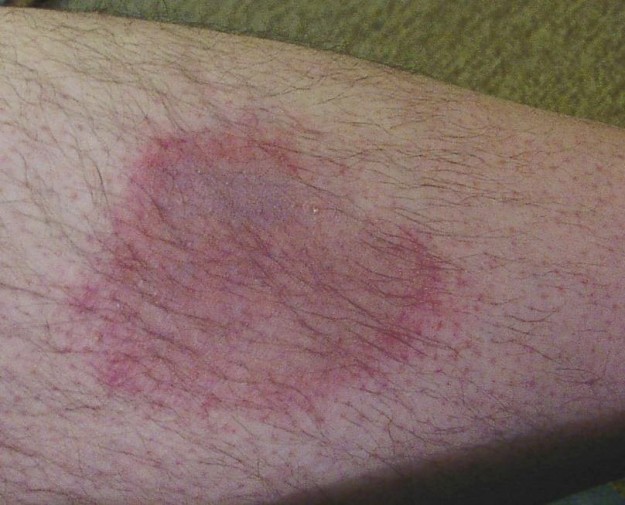
billede: ‘Erythema motilans på underbenet af en mand’ af Hellerhoff. Licens: CC af 2.0.
Trin 2: Meningoradiculitis—searing, radikulær smerte (Bannvarts syndrom), delvist radikulære palsies og parese af ansigtsnerven. Fælles involvering, myocarditis, pericarditis og lymfadenose cutis benigna er også mulige.
Trin 3: påvisning af antistoffer mod B. burgdorferi i immunanalysen. Påvisning af antistoffer skal forekomme i både serum og CSF. Antistoffer er ikke egnede til terapivurdering. Antistofferne kan cirkulere i CSF i løbet af måneder til år efter vellykket antibiotikabehandling.
behandling af neuroborreliose
Erythema migrans behandles med en oral 14-dages antibiotikabehandling af amoksicillin, cefuroksimum, doksycyclin eller penicillin. Hvis neuroborreliose har nået trin 2 eller 3, skal oral behandling administreres med doksycyclin over 14 dage. Det er en af de mest almindelige typer af medicin, der anvendes til behandling af børn.
profylakse af neuroborreliose
hvis et kryds fjernes inden for de første 12 timer efter bidet, reduceres risikoen for borrelia-infektion. Der er ingen vaccination mod borrelia.
virusinfektioner i CNS
de mest almindelige vira, der forårsager CNS-infektion, er herpesvirus (HSV), varicella-virus (VSV), human immundefektvirus (HIV), Epstein-Barr-virus (EBV) og enterovirus.
Herpes encephalitis
epidemiologi af herpes encephalitis
Herpes encephalitis er en sjælden sygdom, men den har en hurtig indtræden og udvikler sig meget hurtigt. Det sker, når herpesvirus kommer ind i hjernen. Forekomsten af denne sygdom er 1 ud af 250.000 mennesker.
kliniske træk ved herpes encephalitis
udover mulig afasi, ataksi, hemiparesis, kraniale nervepalsier og synsfeltunderskud er disse de mest almindelige kardinalsymptomer på herpes encephalitis:
- høj feber
- hovedpine
- personlighedsændringer
- epileptiske anfald hos 60% af patienterne
- ingen meningismus
diagnose af herpes encephalitis
CSF: CSF-fund viser for det meste et typisk mønster af lymfomonocytisk pleocytose, forhøjet protein og albumin og ikke-nedsat glukose (se ovenfor tabel vedrørende typiske CSF-fund i bakterier og vira).
Mikrobiologi: Herpes virus (HSV) DNA detekteres i CSF ved hjælp af en PCR-analyse.
Billedbehandlingsprocedurer og EEG: i de fleste tilfælde påvirkes den temporale lobe. Nekrose og blødninger er typiske tegn. Elektroencefalogrammet (EEG) viser ofte tidsmæssige afmatninger.
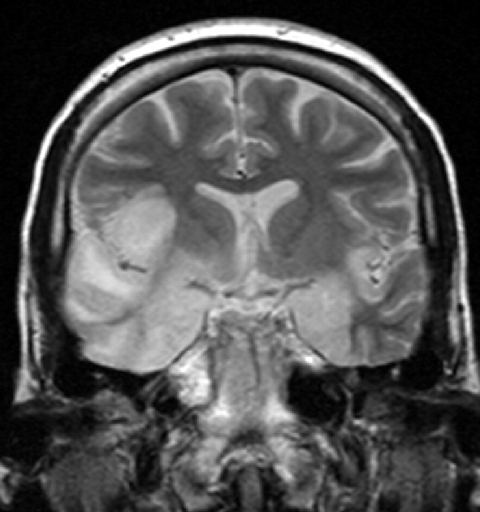
billede: ‘Herpes encephalitis’ af Dr. Laughlin Går. Licens: CC af 3.0.
behandling og prognose af herpes encephalitis
behandlingen består af IV-injektion af acyclovir fem gange om dagen i 14 dage. På trods af rettidig behandling resulterer 20% af alle tilfælde i døden. De fleste overlevende har følgesygdomme.
Viral meningitis
epidemiologi af viral meningitis
forekomsten af viral meningitis er 6-10 pr.100.000 mennesker. Enterovirus er de mest almindelige årsagspatogener, der tegner sig for omkring 85% af alle tilfælde af viral meningitis. Humant herpesvirus-6 (HHV-6), VSV, mæslingsvirus, fåresyge-vira og EBV bør også være forbundet med viral meningitis.
kliniske træk ved viral meningitis
Viral meningitis forårsager det typiske billede af en meningitisk sygdom: feber, nakkestivhed og hovedpine. Ofte viser patienter også flu-lignende symptomer.
diagnose og terapi af viral meningitis
CSF-fundene viser det typiske billede for vira med forhøjet protein og ikke-nedsatte glukoseniveauer. PCR og indirekte serologisk patogen detektion anvendes til mikrobiologisk analyse.
hvis viral meningitis er forårsaget af VV eller HSV, er behandling med acyclovir rimelig. Hvis enterovirus imidlertid er årsagen, anbefales kun symptomatisk behandling.
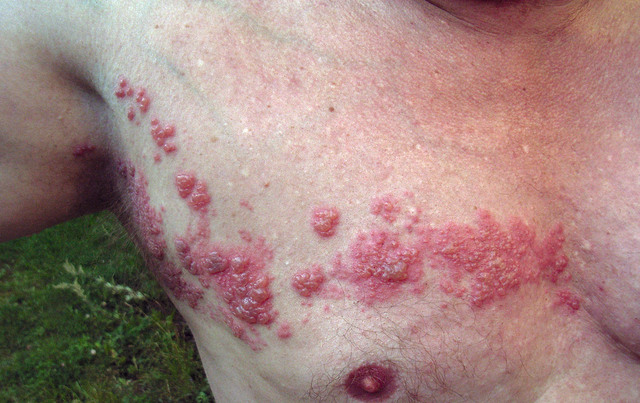
helvedesild
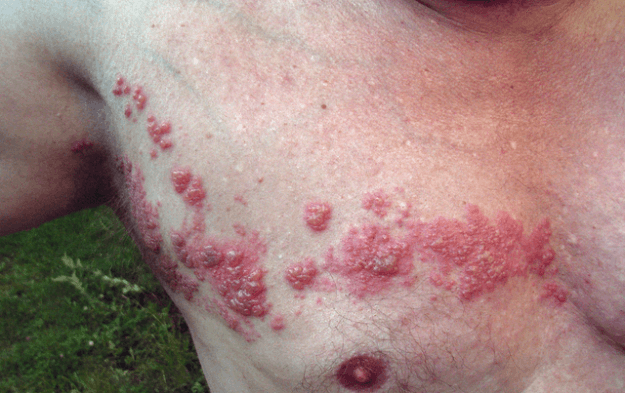
billede: ‘helvedesild’ af Fisle. Licens: CC af 3.0.
etiologi af helvedesild
hvis en tidligere VV-infektion (skoldkopper) genaktiveres, udvikler helvedesild. Dette er ofte et udtryk for immundefekt. Dog kan helvedesild også forekomme hos immunkompetente mennesker.
klinisk præsentation
typisk efter en smertefuld fase forekommer hudrødhed med blisterdannelse over dermatomet i en nerverod. Det er især alvorligt, hvis infektionen udvikler sig i ansigtsdermatomerne, hvor det er klassificeret som herpes oticus og herpes opthalmicus. En hyppig komplikation er postherpetisk neuralgi, der ledsages af smerte og allodyni.
diagnose og behandling af helvedesild
diagnosen af helvedesild er oftest lavet på baggrund af det dermatologiske billede. Sjældent anvendes patogen detektion med blister sekretion og biopsi materiale.
virostatika acyclovir, brivudin eller famciclovir kan anvendes oralt til behandling af ukompliceret helvedesild. I alvorlige tilfælde er IV-terapi indikeret.
tidlig sommer meningoencephalitis (ESME)
etiologi af ESME
ESME aktiveres af flavivirus, som—som borrelia—overføres af flåter.
kliniske træk ved ESME
ESME fortsætter i to faser:
- fase 1: 8-10 dage efter infektionen; patienten har flu-lignende symptomer
- fase 2: 1-ugers feberfrit interval, derefter årvågenhedsforstyrrelser, forvirringssyndrom, holdning og gangart ataksi, intention tremor og ekstrapyramidale symptomer
diagnose, behandling og forebyggelse af ESME
typiske kliniske træk for ESME er: CSF-syndrom med lymfocytisk pleocytose, blod-væskebarriereforstyrrelser, positiv påvisning af ESME-immunoglobulin M (IgM) og immunoglobulin G (IgG)-antistoffer og intratekal Esme-specifik antistofproduktion 2 uger efter sygdomsdebut.
ved ESME anbefales kun symptomatisk behandling. Mennesker, der bor og arbejder i højrisikoområder, bør vaccineres.
progressiv multifokal leukoencefalopati (PML)
etiologi af PML
patogenet, der er ansvarlig for PML, er John Cunningham (JC) – virus, som fører til demyelinering af hvidt stof i inficerede områder. For det meste opstår sygdommen på grund af immundefekt, såsom T-celledefekter. Mens det næsten udelukkende påvirkede HIV-patienter i fortiden, påvirker PML nu også ofte mennesker, der er immunsupprimerede på grund af multipel sklerose.
kliniske træk ved PML
afhængig af lokaliseringen af demyeliniseringsfokus kan symptomer som adfærdsproblemer, kognitive underskud, palsies, synshandicap, årvågenhedsforstyrrelser og taleforstyrrelser observeres.
diagnose og behandling af PML
JC-viruset kan påvises i CSF via PCR. I MR-scanningen er de typiske tegn på PML sammenflydende demyeliniseringsfoci uden akkumulering af kontrastmiddel.
kun en forbedring af immunkompetence er mulig med de tilgængelige behandlinger. Antiviral terapi eksisterer ikke (endnu). Berørte patienter med PML har ikke en god prognose: ofte dør patienter inden for 2 år.
Cytomegalovirus (CMV) infektion
CMV-infektion forekommer hos HIV-inficerede patienter med meget alvorlig immunsuppression. I billeddannelsesprocedurer viser infektionen mikronodulære ændringer i hjernen og/eller hydrocephalus. Virusserne kan detekteres i CSF ved hjælp af PCR. Ganciclovir anvendes til terapi.
simple og svampeinfektioner i CNS: Fakta oversigt
følgende oversigt giver hurtig adgang til fakta om de vigtigste CNS-sygdomme forårsaget af protosoer og svampe.
| Cerebral toksoplasmose | kryptokokker-meningoencephalitis | CNS-aspergillose | Cysticercosis | ||
| etiologi | AIDS-definerende sygdom, parasit: Toksoplasma gondii | AIDS-definerende sygdom, svampeinfektion, især med Cryptococcus neoformans | Skimmelsvampinfektion med Aspergillus fumigatus, forekommer ikke uden alvorlig immunsuppression | forbrug af forurenet kød og infektion med æg af bændelorm Taenia solium; årsager cyster i hjernen | |
| Klinik | personlighedsændring, parese fornemmelser, følsomhedsforstyrrelser, synshandicap (toksoplasmose-choriorenitis), taleforstyrrelser, epileptiske anfald og hovedpine | Meningoencephalitis med hovedpine, feber og årvågenhedsforstyrrelser, fokale neurologiske underskud såsom palsies, følsomhedsforstyrrelser og synshandicap | afhængigt af manifestationens placering, hyppig lidelse i lungen og paranasale bihuler: dyspnø, hæmoptyse, bihulebetændelse, lungeinfiltration og bronchial astma | afhængigt af cysternes placering: ofte epileptiske anfald | |
| diagnose | billeddannelse: multiple cirkulære kontrastmiddel akkumulerende læsioner
laboratorium: antistoffer mod toksoplasmose |
billeddannelse: iøjnefaldende MR, kimdetektion i tusche-prøve, med PCR, kulturer, positiv antigendetektion i blod og CSF | billeddannelse: abscess i hjernen, iskæmisk og hæmoragisk infarktionslaboratorium: Aspergillus-antigen i blod og CSF, kulturer og PCR, histologisk påvisning i biopsimateriale | billeddannelse: påvisning af cerebrale cyster og påvisning af ormens hoved (scoleks) laboratorium: intermitterende eosinofili er hyppig. | |
| behandling | clindamycin og pyrimethamin i mindst 4 uger, derefter reduceret dosis i 6 måneder | Amphothericin B og fluconasol i 6 uger, derefter fortsat behandling med fluconasol | Pralikvantel (stationær på grund af ødemdannelse); kirurgisk, hvis cyster kan betjenes | ||
opportunistisk infektion hos patienter med HIV/AIDS
immunsuppression hos AIDS-patienter fører til flere sygdomme, der manifesterer sig i CNS. For det meste stilles diagnosen AIDS på baggrund af såkaldte AIDS-definerende sygdomme. De opstår, hvis CD4-celler falder til bestemte niveauer.
- CNS: toksoplasmose (at < 100/liter)
- primær CNS: lymfomer (ingen grænse)
- cerebrale Cryptococcus-infektioner (ved < 100/liter)
- CNS: tuberkulose (ingen grænse)
- CMV: encephalitis (ved < 50/liter)
- PML (ved < 250 / liter)
undersøgelse for medicinsk skole og bestyrelser med Lecturio.
- USMLE Step 1
- USMLE Step 2
- COMLEX Level 1
- COMLEX Level 2
- ENARM
- NEET