Varighed af komplet atrioventrikulær blok, der komplicerer Inferior Væginfarkt behandlet med fibrinolyse | Revista Espa Kurtola de Cardiolog Kurt
introduktion
atrioventrikulære ledningsproblemer er en almindelig komplikation af akut myokardieinfarkt (AMI), der involverer den underordnede væg. Disse komplikationer er forbundet med øget dødelighed,1-7 og er derfor et tegn på dårligere prognose. I den præ-trombolytiske æra var forekomsten af avanceret atrioventrikulær blok (anden eller tredje grad) i Ami i ringere væg omkring 19%.5 Selv om dette er blevet reduceret til 11% -12% 1,3,8,9 siden indførelsen af fibrinolytisk behandling, forbliver det en af de vigtigste komplikationer. Effekten af fibrinolytisk behandling er større, jo tidligere den tilvejebringes.10-13 i inferior væg AMI med komplet atrioventrikulær blok (CAVB) står dilemmaet om, hvorvidt man skal implantere en midlertidig pacemaker-et handlingsforløb, der kan forsinke starten af fibrinolytisk behandling-ofte overfor. Implantation indebærer også en risiko for blødning på punkteringsstedet.
litteraturen indeholder information om forekomsten og udviklingen af CAVB i Ami i inferior væg i den præ-trombolytiske æra, men varigheden af CAVB hos fibrinolysebehandlede patienter er ikke rapporteret.1,6,8 formålet med det nuværende arbejde var at analysere udviklingen og karakteristika for CAVB hos patienter indlagt med ringere væg AMI, der var kandidater til fibrinolytisk behandling, og at sammenligne resultaterne med dem fra patienter, der ikke modtog en sådan behandling.
patienter og metoder
mellem 1.januar 1992 og 31. januar 2002 blev 1134 på hinanden følgende patienter indlagt på vores hjerte enhed med ringere væg AMI. Af disse blev 552 bragt direkte til vores anlæg; resten blev henvist fra andre centre. Fire hundrede og niogfyrre patienter ankom inden for seks timer efter indtræden (inden for tidsvinduet for fibrinolyse), og 282 (64%) modtog trombolytisk behandling. Af denne gruppe præsenterede 39 (13,8%) CAVB (gruppe A). Trombolytisk behandling blev ikke administreret til de resterende 167 patienter (dvs. af disse 449; 36%), Da elektriske kriterier ikke var opfyldt, fordi en sådan behandling klart var kontraindiceret eller af alder eller forsinkelse med at nå frem til en endelig diagnose af AMI osv. Af disse 167, der ikke gennemgik fibrinolyse, præsenterede 13 (8%) CAVB (gruppe B, kontrol). Udviklingen af CAVB i de to behandlingsgrupper blev sammenlignet.
kriterierne for administration af fibrinolytisk behandling var: brystsmerter, der varede længere end 30 min, en ST-segmenthøjde på kuri 1 mm fra 2 på hinanden følgende ledninger, 0,04 s i elektrokardiogrammet (EKG). Involvering af højre ventrikel blev diagnosticeret ved elektrisk (ST-segmenthøjde i V3R eller V4R) og kliniske og ekkokardiografiske (udvidelse og ændring af kontraktilitet) kriterier.
følgende variabler blev registreret i både gruppe A og B: patienternes karakteristika, kronologien og varigheden af CAVB, den tid, der er gået mellem smertebegyndelsen og ankomsten til akuttafdelingen, tidspunktet for påbegyndelse af fibrinolytisk behandling, specifik behandling for CAVB, f.eks.
statistisk analyse
SPSS-program v. 11.0 for vinduer blev brugt til alle statistiske analyser. Fordelingen af variablerne blev analyseret ved hjælp af Kolmogorov-Smirnov-testen. Student t-testen blev brugt til at analysere kontinuerlige kvantitative variabler, der viste en normalfordeling (alder, CK og CK-MB toppe, tid til præsentation af CAVB og den forløbne tid indtil starten af fibrinolytisk behandling); resultater udtrykkes som middel-standardafvigelse. Mann-Hvidney-testen blev brugt til at sammenligne kvantitative variabler, hvis fordelinger ikke var normale (såsom varigheden af CAVB); værdier udtrykkes som medianer og interkvartile intervaller. Dichotome variabler (køn, koronar risikofaktorer, angina, tidligere AMI osv.) blev sammenlignet ved anvendelse af prist2-testen. Signifikans blev sat til P
resultater
patientkarakteristika
gennemsnitsalderen for de 39 patienter i gruppe A var 61 i forhold til 12 år. Af disse patienter var 35 (89%) mænd. Gennemsnitsalderen for kontrolgruppen (gruppe B) var 67 i forhold til 12 år; 9 (69%) var mænd (P=NS). Tabel 1 viser alle registrerede patientkarakteristika.
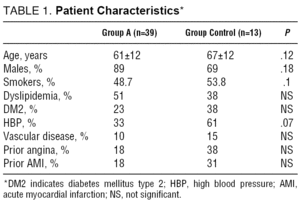
karakteristika for det akutte myokardieinfarkt LED
i gruppe A præsenterede 16% af patienterne en Killip klasse III-IV AMI; i gruppe B præsenterede 54% af patienterne en AMI af disse egenskaber (P=.02) (tabel 2).
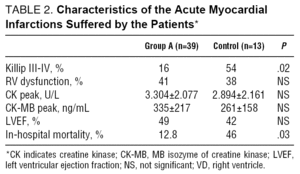
den højre ventrikel var involveret i 17 gruppe A-patienter (41%), skønt kun hos 12 (30%) var der en signifikant klinisk konsekvens. Alle patienter viste forhøjede niveauer. CK-toppen var 3.304 til 2.077 U/L og CK-MB peak 335 liter 117 ng/mL.
højre ventrikel var involveret i 5 gruppe B (38%) patienter. CK-toppen var 2.894 liter 2.161 U/L og CK-MB-toppen 261 liter 158 ng / mL. Der blev ikke set signifikante forskelle mellem de 2 grupper. Bestemmelsen af troponinniveauer var ikke standardpraksis i det meste af undersøgelsesperioden; disse data er derfor ikke vist.
fibrinolytisk behandling
den gennemsnitlige tid, der var gået mellem smertebegyndelsen og ankomsten til akuttafdelingen, var 80 liter 53 minutter for gruppe A og 137 liter 73 minutter (P=.004) for gruppe B. Den gennemsnitlige tid, der gik mellem smertebegyndelsen og starten af fibrinolytisk behandling i gruppe A, var 151 liter 67 min. De anvendte trombolytiske midler var streptokinase (i 73% af tilfældene), vævsplasminogenaktivator (i 19% af tilfældene) eller andre midler (8% af tilfældene).
egenskaber og behandling af atrioventrikulær blok
af de 39 patienter i gruppe A viste 15 (38%) CAVB ved ankomsten som bestemt ved det indledende EKG. I gruppe B var CAVB mærkbar i det indledende EKG hos 8 patienter (62%) (P=NS). Af de 24 resterende patienter i gruppe A var mediantiden til starten af CAVB siden smertens begyndelse 150 min (interval, 45 min Til 48 timer). I 84% af tilfældene optrådte CAVB i de første 3 timer efter smertebegyndelsen. Hos 2 patienter optrådte CAVB 48 timer efter smertedebut uden at være forud for yderligere brystsmerter eller genoptagelse af ST-segmentet.
i gruppe A var den mediane varighed af CAVB 75 min (P25 15 min, P75 120 min) (interval, 10 min Til 48 h); i gruppe B varede CAVB en median på 1440 min (P25, 15 min, P75 5760 min) (interval, 15 min til 9 dage) (P=.004). Da fibrinolyse blev påbegyndt, vendte CAVB hurtigt tilbage til sinusrytme. Medianvarigheden af blokken fra det tidspunkt, hvor trombolysen begyndte, var 45 min (interval, 5 min Til 48 h). Udeladelse af patienten, hvor CAVB varede 48 timer, var den gennemsnitlige varighed af blokering efter starten af fibrinolyse 51 min. Hos 69% af gruppe A-patienterne var varigheden af CAVB
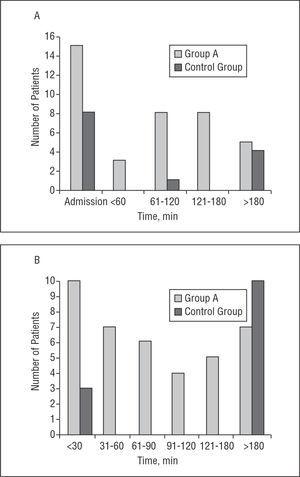
Figur 1. A: tid til præsentation af CAVB siden begyndelsen af smerte (minutter). B: varighed af CAVB (minutter). CAVB angiver fuldstændig atrioventrikulær blok.
beslutninger om farmakologisk behandling af patienterne og behovet for at implantere en midlertidig pacemaker blev taget af den behandlende læge (ingen retningslinjer for behandling af AMI var tilgængelige fra Sociedad Espa Karrola de kardiolog Karra indtil 1999). I gruppe A fik 18 patienter (46%) atropin, og 3 (16, 6%) vendte tilbage til sinusrytme. Seks patienter (15%) modtog dopamin, hvoraf 4 (66%) gendannede deres sinusrytme med 1:1-ledning på kort tid. Kun 2 patienter fik en intravenøs perfusion af isoproterenol for ekstrem bradykardi (P=NS), men i kun 1 blev CAVB vendt tilbage til sinusrytme. Otte af disse patienter (61%) fik dopamin, og 2 fik isoproterenol (P=NS).
i gruppe A blev 17 patienter (43%) intravenøst implanteret med et midlertidigt elektrokateter, mens i gruppe B krævede 11 patienter (84,6%) denne procedure (P=.01). Hos 12 (30%) af de 39 gruppe A-patienter var CAVB til stede med lavt blodtryk (systolisk blodtryk
hos alle gruppe A-patienter var adgang mulig via lårbenen (for det meste højre). Hos fire af de 17 ovennævnte patienter (23%) blev pacemakeren implanteret før fibrinolytisk behandling. I gruppe B blev der opnået adgang via den højre indre halsvene hos fire patienter og via lårbenen i resten.
udvikling af CAVB
i størstedelen af gruppe A-patienter blev den midlertidige pacemaker fjernet efter 48 timer, når sinusrytme og 1:1 ledning var blevet genvundet og opretholdt i mindst 24 timer. ingen patient krævede en permanent pacemaker. Der blev ikke set nogen signifikant forskel i tiden til genopretning af sinusrytme mellem de patienter, der viste hæmodynamisk forringelse med CAVB, og dem, der tolererede blokken bedre. I gruppe B krævede den lange varighed af CAVB (hos 5 patienter varede den mere end 4 dage), at elektrokateteret blev opretholdt på plads i længere tid (hos 1 patient i 10 dage). En patient krævede implantation af en permanent pacemaker.
hos 1 af gruppe A-patienterne, der præsenterede ventrikulær takykardi (VT), forekom ventrikelflimmer (VF) under implantationen af det midlertidige elektrokateter. Dette var sandsynligvis forbundet med proceduren, siden dens begyndelse faldt sammen med det øjeblik, hvor der blev skabt kontakt mellem elektroden og tricuspidventilen. Elektrisk defibrillering (200 J) var effektiv, og patienten viste ingen kliniske følger. To Gruppe A-patienter (11.7%) viste et stort femoral hæmatom, der nødvendiggjorde en blodtransfusion på grund af et fald på mere end 10 point fra baseline-hæmatokritværdien. I begge tilfælde blev hæmatom løst med konservativ behandling uden behov for kirurgisk dræning. Ingen af gruppe B-patienterne oplevede komplikationer på grund af implantationen af den midlertidige pacemaker (P=NS).
dødeligheden på hospitalet var 12,8% (n=5) i gruppe A og 46% (n=6; P=.03) i gruppe B. I gruppe A døde 3 patienter af ildfast kardiogent shock og to af elektromekanisk dissociation. Alle var i sinusrytme i dødsøjeblikket. I gruppe B døde 4 patienter af ildfast kardiogent shock (alle med uløst CAVB i dødsøjeblikket), 1 på grund af VF, der degenererede til asystol, og 1 af septisk chok på grund af akut peritonitis (efter at have genvundet sinusrytme).
diskussion
en række undersøgelser har analyseret forekomsten af CAVB og dens virkning på prognosen hos patienter med inferior væg AMI, både i den præ-trombolytiske era5 og senere, når fibrinolyse var blevet en standardprocedure.1-9, 14 Der er dog kun få oplysninger om CAVB ‘ s egenskaber og varighed hos patienter, der får fibrinolytisk behandling, eller om den terapeutiske tilgang, der skal følges i disse tilfælde. Indtil nu involverede McNeaill et al8 ‘ s arbejde den største gruppe patienter (n=21). I det nuværende arbejde bestod gruppe A imidlertid af 39 patienter, alle med ringere væg AMI kompliceret af CAVB. Dette var mærkbart i det indledende EKG hos 43% af disse patienter. Størstedelen modtog fibrinolytisk behandling inden for to timer efter indtræden. Lignende præsentationsdata er registreret i andre undersøgelser,1,6,8 inklusive Timi II-undersøgelsen1, hvor 54% af patienterne præsenterede CAVB ved indlæggelse, og undersøgelsen af Melgarejo et al,6 hvor 67% af patienterne viste CAVB ved indlæggelse eller inden for den næste time.
selvom forekomsten af CAVB var ens i begge de nuværende grupper, var den signifikant kortere hos de patienter, der fik fibrinolyse (gruppe A) end hos dem, der ikke gjorde det (Gruppe B) (median 75 min sammenlignet med henholdsvis 1440 min; P=.004). På trods af det lille antal patienter i denne undersøgelse er dette fund af klinisk interesse, da det understøtter ideen om, at trombolyse skal forsøges hos patienter med ringere væg AMI plus CAVB som et middel til hurtigt at løse denne komplikation. Faktisk, hvis hurtig opløsning kan forventes, kan brugen af mere aggressive teknikker såsom implantation af et midlertidigt elektrokateter (som ikke er fri for risiko) undgås.
i denne undersøgelse, når den fibrinolytiske behandling var blevet administreret, vendte CAVB hurtigt tilbage og sinusrytme og 1:1 ledning blev genoprettet på lidt mere end en time hos omkring halvdelen af patienterne og på under to timer hos 69%. 8, der rapporterede reversion af CAVB hos 52% af patienterne inden for de første 2 timer efter initiering af trombolyse,og med dem fra TAMI-undersøgelsen, 14, der rapporterede, at CAVB varede i gennemsnit 2,5 timer og under 12 timer hos 75% af patienterne.
hos de nuværende patienter opnåede indgivelsen af atropin (en klasse i-indikation i Sociedad Espa Kurtola de Cardiolog Kursta-retningslinjerne)15 en reversion af CAVB og 1:1 ledning i 16.6% af gruppe A-patienter og hos 33% af gruppe B-patienter. Disse er ikke uvurderlige resultater i betragtning af de få bivirkninger, der er forbundet med en sådan behandling; efter vores mening bør atropinbehandling altid først forsøges, medmindre der er klare kontraindikationer. Administration af dopamin eller isoproterenol er ikke overvejet i ovenstående retningslinjer, og deres anvendelse er heller ikke nævnt i andre undersøgelser. I det nuværende arbejde blev dopamin administreret til kun et lille antal patienter, men sinusrytme blev opnået hos 66% af dem i gruppe A. Dette lægemiddel kan være til brug i ringere væg AMI med symptomatisk CAVB, især i centre, hvor midlertidige pacemakere ikke kan implanteres. Dopamin og isoproterenol kan øge hyppigheden af den ventrikulære flugtrytme og inducere mild klinisk og hæmodynamisk forbedring. Resultaterne af de nuværende og andre undersøgelser8 viser imidlertid, at de kun sjældent vender tilbage CAVB alene.
hos de fleste patienter, der fik fibrinolyse, var CAVB relativt godt tolereret. Kun 30% af de nuværende patienter viste signifikant hæmodynamisk forringelse (hypotension og svær bradykardi) uden respons på atropin. Disse patienter fik et midlertidigt elektrokateter, og deres kliniske situationer forbedredes med stigningen i puls induceret af pacemakeren.
effekten af fibrinolyse som behandling for AMI i ringere væg er blevet påvist,10,11,16 fordelene er større, jo tidligere denne behandling begynder.12,13 implantation af et provisorisk elektrokateter kan medføre en forsinkelse i starten af fibrinolytisk behandling-en forsinkelse kan være længere for patienter, der oprindeligt blev behandlet på små hospitaler, og som derefter henvises til større centre for implantering af en provisorisk pacemaker. Trombolytisk behandling er sandsynligvis den mest effektive i reversion af CAVB17; forsinket initiering kunne forsinke reperfusionen af den atrioventrikulære knude, hvis iskæmi hypotetisk kunne relateres til CAVBS fysiologi.1 som følge heraf ville varigheden af CAVB være længere.
i denne undersøgelse blev midlertidige pacemakere implanteret hos 43% af gruppe A-patienter (17 ud af 39). I undersøgelsen udført af Melgarejo et al, 6 58% af patienterne fik en midlertidig pacemake r, mens kun 17% modtog det samme i undersøgelsen udført af McNeaill et al.8 tolv af vores 17 gruppe A-patienter (30%) viste alvorlig bradykardi og hypotension, hvilket antyder, at implantation af et elektrokateter var tilrådeligt. Resultaterne af denne undersøgelse viser imidlertid, at et sådant behandlingsforløb for de andre 5 er tvivlsomt. Implantation af en midlertidig pacemaker var oftere påkrævet hos gruppe B-patienter, som ikke modtog trombolytisk behandling (84,6% sammenlignet med 43%; P=.01). I denne gruppe viste et stort flertal betydelig hæmodynamisk forringelse (hypotension og svær bradykardi), og varigheden af CAVB var signifikant længere.
transvenøs forbigående hjertestimulering hos en patient, der har modtaget eller snart skal modtage fibrinolytisk behandling, er ikke fri for komplikationer. I denne undersøgelse udviklede 2 patienter (11,8%) et femoral hæmatom (løst med lokalt tryk), der nødvendiggjorde en blodtransfusion. McNeaill et al8 rapporterede ikke denne komplikation, selvom Melgarejo et al6 rapporterede, at 3,6% af deres patienter led det samme. Selvom den maksimale trombolytiske virkning ikke falder sammen med implantationen af elektrokateteret, fortsætter risikoen for blødning i nogle 24-48 timer efter proceduren på grund af virkningerne af coadjuvant terapi med heparin og anti-aggregeringsmedicin.
implantationen af et midlertidigt elektrokateter er også forbundet med en risiko for potentielt dødelige arytmier i omkring 3,6% af tilfældene.6 i gruppe A havde 1 patient (5,8%) en VT, der degenererede til VF under implantationen af elektrokateteret; dette skete, da elektroden kom i kontakt med tricuspidventilen. Situationen blev løst med defibrillering. Der er også en risiko for, at elektrokateteret kan perforere ventriklen. Nogle undersøgelser estimerer,at dette forekommer i 4% af tilfældene, 18, men det kan være mere almindeligt hos patienter med en AMI, der involverer højre ventrikel, da vævet er mindre robust. Ingen patient led denne komplikation i den nuværende undersøgelse, og heller ikke var nogen så påvirket i undersøgelserne af Melgarejo et al6 eller McNeaill et al.8
et alternativ til den transvenøse elektrokateterprocedure er at anvende en transkutan pacemaker. Dette er imidlertid en meget smertefuld teknik og kræver generelt intens analgesi, måske endda farmakologisk sedation, hvilket kan få patienten til at forværres. Det bør derfor kun bruges, når der er hæmodynamisk forringelse (hypotension og svær bradykardi), og når der ikke er tilstrækkelig infrastruktur til at muliggøre øjeblikkelig implantation af et midlertidigt, transvenøst elektrokateter.
begrænsninger af undersøgelsen
det nuværende arbejde er en observationsundersøgelse, hvor kontrolgruppen er lille (patienter indlagt med en AMI, der involverer den underordnede væg inden for de sidste 6 timer, kompliceret af CAVB, og som ikke modtog nogen fibrinolytisk behandling). I løbet af den 10-årige undersøgelsesperiode var der ingen yderligere patienter, der opfyldte inklusionskriterierne, tilgængelige på vores hospital; siden år 2000 har alle AMI-patienter modtaget trombolyse eller angioplastik inden for de første 6 timer af en AMI, medmindre det er klart kontraindiceret. Alligevel er undersøgelsen af klinisk interesse, da den giver information om varigheden af CAVB hos patienter, der er kandidater til fibrinolyse-det er disse tilfælde, der giver den største tvivl om, hvilket terapeutisk kursus der skal følges. Selve det faktum, at der blev opnået betydelige resultater, selvom tallene var små, understreger værdien af konklusionerne.
kliniske implikationer
i betragtning af de nuværende resultater og de af andre forfattere er varigheden af CAVB i inferior væg AMI kort, når den behandles ved fibrinolyse. Denne komplikation varer en signifikant kortere tid, når trombolyse udføres, end når der ikke følges nogen reperfusionsterapi. Dødeligheden forbundet med ovennævnte tilstand er også lavere, når en sådan behandling tilvejebringes. Således bør fibrinolytisk behandling gives tidligt i CAVB.
i denne undersøgelse førte trombolytisk behandling til færre patienter, der krævede en midlertidig pacemaker. I betragtning af den korte varighed af CAVB bør forbigående stimulering af hjertet via intravenøs adgang forbeholdes patienter med dårlig hæmodynamisk tolerance (patienter med CAVB og lave ventrikulære frekvenser, hypotension og/eller kardiogent shock), da denne teknik ikke er fri for komplikationer.
anerkendelser
forfatterne takker Drs. Josep lup og Jorge L Ayerbe fra vores center for deres hjælp til den statistiske analyse.