Hair Today Gone Tomorrow
- Jerry Shapiro, MD
- Perte de cheveux chez les femmes: Partie 1
- Outils de diagnostic
- Perte de cheveux: Partie 2: Comment le Dr Shapiro traite-t-il certaines de ces affections?
- Perte de cheveux chez les femmes
- Que dit le Dr Shapiro à ses patients?
- Qu’en est-il des contraceptifs oraux?
- Alopécie Areata
- Lichen Planopilaris
- Comment traitons-nous ces personnes?
- Message à emporter
- Trichotillomanie
Jerry Shapiro, MD
Le Dr Shapiro, expert en traitement de la perte de cheveux, a présenté au public une approche pratique pour traiter la perte de cheveux. Le Dr Shapiro pratique à Vancouver, au Canada, et à New York, à New York. Au Canada, il voit de 60 à 70 patients par jour et 70 % de ses patients sont des femmes. 35% sont des effluves de PHL et de télogène, 30% sont des alopécies areata et 35% sont des alopécies cicatricielles.
Perte de cheveux chez les femmes: Partie 1
Il est important de savoir qu’au moins un tiers des femmes souffrent de perte de cheveux et que l’effet de la perte de cheveux sur les émotions des patients est souvent largement sous-estimé par les médecins. En tant que clinicien, vous devez presque agir en tant que détective pour découvrir la cause de la perte de cheveux. Il est impératif que vous passiez beaucoup de temps à parler à vos patients de leur perte de cheveux, en essayant d’évaluer une durée approximative depuis le début de leur perte de cheveux. Il est à noter que les plus jeunes cas de LMPH et de LPHF que le Dr Shapiro a vus ont huit ans et cela se produit soudainement par rapport à progressivement. Demandez à vos patients si leur perte de cheveux a été soudaine ou progressive. Une autre étape importante dans l’évaluation de la perte de cheveux consiste à évaluer le modèle. Nous devrions tous connaître la classification de Ludwig de la perte de cheveux chez les femmes allant des classes I à III. Il est également important de déterminer si la perte de cheveux est amincissante ou perdante. La question clé pour l’excrétion est de demander “y a-t-il des cheveux sur votre oreiller?” et “y a-t-il des cheveux dans ta nourriture? ou sur la cuisinière? Y a-t-il des cheveux dans le frigo?”Gardez à l’esprit que vous devez perdre 50% des cheveux du cuir chevelu pour remarquer tout changement cliniquement. Donc, quelqu’un qui a 100 000 cheveux et quelqu’un qui a 50 000 cheveux se ressemblent exactement, vous ne pouvez pas nécessairement voir cela cliniquement.
L’étape suivante de l’évaluation consiste à déterminer si les cheveux tombent des racines ou s’ils se cassent. La perte de cheveux par les racines peut être associée à l’AGA, aux effluves télogènes ou à l’alopécie areata; la rupture des cheveux avec tinea capitis, les cosmétiques / trichotillomania ou des anomalies de la tige capillaire. Une évaluation approfondie comprend également la prise d’un bon historique familial. Rappelez—vous que l’histoire familiale comprend les frères et sœurs, les tantes, les oncles et les grands-parents – pas seulement la mère et le père. Les pratiques de soins capillaires sont également très importantes, c’est-à-dire à quelle fréquence vont-elles à la coiffeuse, à quelle fréquence font-elles du shampoing, quels produits appliquent-elles sur leur cuir chevelu? Il existe des sortes de pratiques de soins capillaires qui peuvent causer la perte de cheveux.
Lorsque vous parlez à vos patientes, vous devez traiter toute maladie systémique, tout accouchement récent, toute chirurgie récente et tout facteur de stress psychosocial. Les facteurs de stress psychosociaux tels que le deuil, la rupture / le divorce et la faillite peuvent déclencher un effluve télogène. Les nouveaux médicaments peuvent déclencher la perte de cheveux en un à trois mois. (Certains de ces médicaments comprennent l’acétrétine, l’héparine, l’interféron alfa, l’isotrétinoïne, le ramipril et bien d’autres.)
Les facteurs pouvant indiquer un excès d’androgènes et donc contribuer à la perte de cheveux comprennent la dermatite séborrhéique, l’acné, l’hirsutisme et les cycles menstruels irréguliers. D’autres questions importantes incluent les signes d’hypo ou d’hyperthyroïdie, les menstruations abondantes et un régime végétarien.
Cinq étapes de l’évaluation clinique
- Distribution de la perte de cheveux — où en est-elle sur le cuir chevelu? Nous avons tendance à penser que c’est juste au sommet, mais ce n’est pas le cas.
- Inflammation, tartre et érythème
- Cicatrisation vs non cicatrisante – vous devrez peut-être utiliser votre dermatoscope pour voir l’ostie.
- Qualité de la tige du cheveu – déterminez combien ils ont grandi et si les poils sont cassés ou non. Y a-t-il de nouveaux poils qui poussent? Cela peut vous dire si le traitement fonctionne ou nonpatients les patients aiment entendre qu’il y a une repousse.
- Test de traction – remorquage à 60 heures afin de voir combien de poils vous pouvez obtenir. Assurez-vous que les patients n’ont pas fait de shampooing ce jour-là car les résultats peuvent vous donner un faux négatif.
Outils de diagnostic
Plusieurs nouveaux outils de diagnostic sont disponibles pour le cuir chevelu, notamment la dermascopie (grossissement de 10 fois), la vidéodermascopie (grossissement de 50 à 100 fois) et le folliscope qui grossit le cuir chevelu 50 à 100 fois. Cela peut compter le nombre de poils du patient par centimètre carré et déterminer la largeur des poils. Il vous dira combien de microns chaque cheveu individuel est et vous donnera une moyenne à la fin. Les patients apprécient vraiment cela, ils vous voient faire cela devant eux et ils sentent que vous faites quelque chose de très utile. Le Dr Shapiro estime qu’à cause de cela, il a pu réduire le nombre de biopsies car il peut maintenant poser un diagnostic fréquemment en utilisant la trichoscopie ou le folliscope. Habituellement, vous voulez que vos cheveux mesurent en moyenne plus de 60 microns de diamètre, s’ils sont inférieurs à 30, vous savez qu’il y a une miniaturisation importante.
Perte de cheveux: Partie 2: Comment le Dr Shapiro traite-t-il certaines de ces affections?
L’alopécie chez les femmes peut être classée en tant que perte de cheveux féminine, alopécie areata et alopécie cicatricielle: lichen planopilaris. Chez les patients présentant une perte de cheveux Féminine, il s’agit d’un moment crucial pour utiliser la Classification de Ludwig pour la LPHF.

Perte de cheveux chez les femmes
Lors de l’évaluation des femmes souffrant de Perte de cheveux chez les femmes, il est important de rechercher tout signe ou symptôme d’excès d’androgènes. S’il n’y a pas de signes ou de symptômes, vous pouvez déterminer la classe de perte de cheveux en fonction du stade Ludwig. S’il y a des signes ou des symptômes d’excès d’androgènes, un bilan endocrinien doit être effectué afin d’exclure le syndrome des ovaires polykystiques, une sorte d’hyperplasie surrénalienne ou une autre forme d’excès d’androgènes. Vous voudrez peut-être envisager de vous adresser à un endocrinologue ou à un gynécologue. De là, vous pouvez évaluer l’étape Ludwig.
Si le patient a un stade Ludwig III, un postiche pourrait être envisagé, car c’est généralement leur seule option. Les prix des postiches et des perruques peuvent varier, ce qui est une considération importante pour les patients. Si vous pensez que la condition disparaîtra, vous pouvez suggérer une perruque / postiche plus économique dans un grand magasin.
Les stades I ou II de Ludwig peuvent être traités avec une solution topique de minoxidil (5%) pendant un an. La solution topique de minoxidil est généralement utilisée deux fois par jour; cependant, de plus en plus d’études démontrent qu’un traitement une fois par jour de minoxidil à cinq pour cent peut être aussi efficace que le minoxidil à deux pour cent. Les femmes n’aiment généralement pas l’application du matin, alors le Dr Shapiro utilisera la solution ou la mousse à 5%.
Que dit le Dr Shapiro à ses patients?
Le Dr Shapiro préfère la solution à la mousse car elle est plus précise. Il demande à ses patients de faire cinq parties et de mettre cinq gouttes dans chaque partie et de l’étaler avec leurs doigts par la suite. Cela ne devrait pas prendre plus de 90 secondes. Si un patient se plaint que cela lui prend beaucoup de temps, demandez-lui exactement ce qu’il fait.
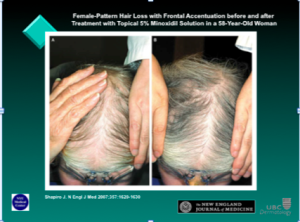
La prévention est essentielle, il y a 65% de chances de le faire avec une solution de minoxidil à cinq pour cent.
S’il n’y a pas d’amélioration, vous pouvez ajouter:
- thérapie antiandrogénique + OCA (en cas d’âge de procréer)
- Greffe de cheveux si zone donneuse dense
- Prothèse capillaire
- Cosmétiques capillaires
Lorsqu’il s’agit d’un traitement antiandrogénique pour les femmes, le Dr Shapiro utilise beaucoup de spironolactone. Il commence à 50 mg deux fois par jour pendant un à deux mois, puis passe à 100 mg deux fois par jour si le patient peut le tolérer. Il vérifie toujours leur potassium au départ, un mois, et tous les trois mois après cela. Le Dr Shapiro vérifie également leurs taux de sodium. Il est important de vérifier tous leurs électrolytes. Il y a des rapports d’hyponatrémie dilutive avec la spironolactone et vous pouvez avoir des problèmes. Dans la population âgée, assurez-vous de vérifier leur fonction rénale car elle peut également être affectée par la spironolactone. Il est à noter que la spironolactone est approuvée pour les femmes alors que nous n’avons pas d’antécédents avec tous les autres antiandrogènes.
En ce qui concerne le propécie (finastéride), le Dr Shapiro avertit toujours les patientes qu’il n’est pas sûr de ce que cela pourrait causer aux seins, aux ovaires ou à l’utérus 20 à 30 ans plus tard. Nous n’avons pas les données à long terme. Nous savons que cela fonctionne. Le Dr Shapiro utilisera 2,5 mg par jour chez les femmes; cependant, gardez à l’esprit qu’il s’agit d’un médicament de classe X et que la spironolactone est un médicament de classe D, vous devez donc avertir les patientes de la grossesse.
Qu’en est-il des contraceptifs oraux?
Les contraceptifs oraux peuvent être classés comme excellents, très bons, bons ou mauvais selon le composant œstrogène. Les produits contenant de la drospirénone et de l’acétate de cyprotérone (disponibles au Canada et ailleurs dans le monde) sont d’excellents choix. De très bonnes options incluent celles contenant du norgestimate, du désogestérol et de l’acétate de noréthindrone. Ne les arrêtez pas, car une fois que vous vous arrêtez et en démarrez un autre, vous pouvez provoquer un effluvium télogène ou vous pouvez démasquer ou accélérer encore plus leur alopécie androgénétique. S’ils sont sous lévonorgestérol (une bonne option), c’est bien, laissez-les dessus. L’arrêt et le démarrage des pilules contraceptives peuvent créer des ravages. Le norgestérol et la noréthindrone sont de mauvais progestatifs. Si un patient en prend, le Dr Shapiro le retirera et le remplacera par autre chose.
Environ six mois, il est important d’évaluer la satisfaction des patients avec le traitement actuel. S’ils sont satisfaits, c’est génial. S’ils ne sont pas satisfaits, vous voudrez peut-être envisager une greffe de cheveux si la zone donneuse est dense. Une femme sur trois a des zones de donneurs très pauvres et vous ne pouvez généralement pas y faire une greffe de cheveux. Le Dr Shapiro fait habituellement la récolte de bandes chez les femmes, vous n’avez pas besoin de faire l’extraction de l’unité folliculaire car elles ont généralement les cheveux longs et ne se soucient pas d’avoir une cicatrice dans le dos; si elles le font, vous devrez peut-être aller à l’extraction de l’unité folliculaire. Pour les hommes, vous souhaitez effectuer une extraction par unité folliculaire car ils ont généralement les cheveux courts. Pour les femmes, le Dr Shapiro prendra une bande généralement d’environ 15 à 20 cm de long et généralement de 1,3 cm de largeur. Vous le cousez ensuite et faites des trous à l’avant du cuir chevelu et insérez-les dans les trous.
Alopécie Areata
En tant que dermatologues, nous connaissons tous comment diagnostiquer et traiter cette affection dans une certaine mesure. Pendant des siècles, un traitement brut non spécifique a été utilisé pour traiter l’alopécie areata. Dans les années 1800, ils croyaient que les traitements qui irritaient le cuir chevelu semblaient fonctionner. Pour citer Batemen de 1817 “plus une substance caustique et l’application d’une ampoule sont souvent extrêmement réussies” et “onguents d’huile de masse, de térébenthine, de moutarde et de poivre noir.”Ce qu’ils ont utilisé est-il très différent de ce que nous utilisons maintenant? C’est ainsi que le Dr Shapiro traite l’alopécie areata
Tout d’abord, il regarde l’âge du patient. S’ils ont moins de dix ans, il utilisera une solution de minoxidil à 5% avec ou sans corticostéroïde topique ou anthraline à contact court. Si le patient a plus de dix ans, le Dr Shapiro examinera l’étendue de l’atteinte du cuir chevelu. S’il y a moins de 50% d’implication, il utilise des corticostéroïdes intralésionnels plus ou moins une solution de minoxidil à 5%, plus ou moins un stéroïde topique ou une antraline à contact court. Dans sa pratique, le Dr Shapiro utilisera 5 mg / cc d’acétonide de triamcinolone et un maximum de 20 mg d’acétonide de triamcinolone par mois. Il se sent en sécurité et n’a jamais eu de problèmes au cours des 25 dernières années. Si un patient a une grande surface à injecter, il descendra à 2,5 mg / cc et il ne semblait pas y avoir beaucoup de différence. Si vous devez faire tout le cuir chevelu, il utilisera 25mg / cc pour un total de 8ccs et il fera 80 injections.
Qu’en est-il des corticostéroïdes topiques? Une étude de 28 patients a démontré que le propionate de clobétasol 0.05% sous occlusion était efficace pour le traitement de l’alopécie totalis / universalis. Le Dr Shapiro a commencé à utiliser le clobétasol sur ses patients et il y avait une différence en ce qui concerne la repousse des cheveux. Anthraline un pour cent pour une heure par jour (plusieurs fois combiné avec cinq pour cent de minoxidil) s’est également avéré efficace.
Lorsqu’une personne présente plus de 50 % de l’atteinte du cuir chevelu, le Dr Shapiro utilise l’immunothérapie de contact. Il utilise habituellement le DPCP et atteint un taux de réponse de 78% dans les cas non totalis/ universalis, mais un taux de réponse de 17% dans les cas totalis/universalis. Il y a un taux de rechute élevé de 62% et seulement la moitié de ces patients répondent au traitement. Le Dr Shapiro a des flacons à diverses concentrations et sensibilise non pas sur le bras, mais sur le cuir chevelu. Il applique ensuite deux couches sur la moitié du cuir chevelu dans un premier temps dans la direction antéro-postérieure, puis dans la direction latérale, toujours uniquement sur la moitié du cuir chevelu. Assurez-vous de vous protéger lors de son application car cela est extrêmement immunogène.
Rappelez-vous qu’il n’existe aucun remède contre l’alopécie areata. Parfois, certaines zones ne répondent pas et vous devrez peut-être combiner des traitements, tout comme dans le psoriasis lorsque vous pouvez utiliser la polythérapie. Le Dr Shapiro injectera une fois par mois de l’acétonide de triamcinolone dans les zones qui ne répondent pas et, dans trois semaines sur quatre, ils recevront le DPCP ou la dyphencyprone. Le Dr Shapiro fera aussi les sourcils s’il voit que cela a fonctionné sur le cuir chevelu. Les problèmes avec cela incluent l’eczéma, les cloques et l’œdème marqué. Assurez-vous que votre établissement vous couvrira en cas de problème, car cela n’est pas approuvé par la FDA. Les patients doivent signer un consentement éclairé. L’élargissement des ganglions lymphatiques peut également se produire et la sécurité de cela est inconnue; cependant, le Dr Shapiro n’a jamais eu de cas de lymphome depuis plus de 20 ans. Le seul cas de lymphome qu’il ait jamais eu de l’alopécie areata était un patient sous cyclosporine. Lorsque vous avez affaire à des individus à la peau foncée, faites attention à l’hypopigmentation. NE donnez JAMAIS cela à un patient pour le ramener à la maison.
Si les gens répondent, le traitement est poursuivi. S’ils ne répondent pas, vous pouvez envisager une solution de minoxidil à 5 pour cent plus ou moins un corticostéroïde topique ou une anthraline à contact court et de la PUVA. Le méthotrexate a démontré une certaine efficacité à une dose de 20 à 25 mg par semaine. Le Dr Shapiro utilisera 25 mg par semaine pendant six mois et a constaté certains avantages chez les patients, en particulier pour les sourcils.
Lichen Planopilaris
Il existe différents types de lichen planopilaris, c’est-à-dire lichen planopilaris classique et alopécie fibrosante frontale. La plupart des dermatologues ne connaissent que le type classique et lorsque nous le regardons sous trichoscopie, nous pouvons voir parfois de nombreux poils sortir d’un trou. Nous commençons à voir de plus en plus d’alopécie fibrosante frontale, en fait, le Dr Shapiro voit au moins deux ou trois nouveaux cas par jour. Il survient généralement chez les femmes ménopausées; cependant, il l’a également vu chez les jeunes femmes, le cas le plus jeune étant celui d’un enfant de dix-huit ans. Ces patients commenceront à perdre leurs sourcils, la racine des cheveux commencera à reculer et il peut également faire le tour de tout le cuir chevelu.
Comment traitons-nous ces personnes?
Tout cela est basé sur l’expérience, car il n’y a aucune preuve. Le Dr Shapiro classe les patients en fonction de l’étendue de la maladie. Si la perte de cheveux est inférieure à dix pour cent, il utilisera la lotion clobetasol plus des injections avec de l’acétonide de triamcinolone 10 mg / cc pour un total de 2 ccc. S’il voit une amélioration, il continuera avec prn. S’il n’y a pas d’amélioration, il traitera le patient comme s’il avait une perte de cheveux de plus de dix pour cent en utilisant de la doxycycline 100 mg deux fois par jour ou de l’hydroxychloroquine 200 mg deux fois par jour, plus ou moins de stéroïdes topiques ultra-puissants, plus ou moins les injections. Le Dr Shapiro peut également combler les choses avec de la prednisone 40 mg par jour pendant huit semaines. S’il y a amélioration, il diminuera à la dose efficace la plus faible et s’il n’y a pas d’amélioration, il y a d’autres options à considérer. Ces options comprennent le tacrolimus topique, la cyclosprorine A, la griséofulvine, le mychophénolate mofétil, l’isotrétinoïne à faible dose ou l’aléfacept.
Il a été suggéré que ces individus ont un faible gamma PPAR dans le cuir chevelu. Actos®, un gamma PPAR, a aidé à soulager les symptômes; cependant, il existe un avertissement de boîte noire de la FDA pour le carcinome de la vessie. C’est inquiétant pour les cliniciens; cependant, beaucoup de patients veulent le traitement. Si le patient est au courant de l’avertissement et veut le produit, le Dr Shapiro donnera 15 à 30 mg par jour.
Message à emporter
En ce qui concerne l’alopécie cicotriciale, ce sont des urgences trichologiques. Une intervention précoce peut potentiellement éviter les cicatrices et les complications secondaires. Le diagnostic doit être fait avec une biopsie. Rappelez-vous que le traitement médical dirigé par la maladie n’est indiqué que chez les personnes atteintes d’une maladie active. Les agents d’appoint, tels que le minoxidil topique et la greffe de cheveux, peuvent améliorer la cosmèse.
Trichotillomanie
Il existe un nouveau médicament, la N-acétyl-cystéine, qui a montré une diminution du comportement obsessionnel compulsif chez les patients qui prennent 1200-2400 mg par jour. Il n’y a pratiquement aucun effet secondaire et il peut être trouvé dans n’importe quel magasin de soins de santé.
En conclusion, il est important de se rappeler que l’éducation des patients est cruciale. Il existe des sites Web disponibles tels que www.carfintl.org , www.naaf.org et www.nahrs.org .
MauiDerm Rédactrice en chef des nouvelles: Judy Séraphine