Si vous allez faire le Thoracotomy…do un clapet
- 18 avril 2019
- Si vous allez faire le Thoracotomy…do un Clamshell
- Clapet vous dites?
- Mais le temps presse !
- Alors que dois-je faire ensuite?
- OK je suis prêt… allons-y (étape par étape)
- Quelles sont mes priorités maintenant ?
- Mais qu’en est-il de ces trous?
- Pensées finales
- Zaf Qasim
- Derniers articles de Zaf Qasim (tout voir)
18 avril 2019
Si vous allez faire le Thoracotomy…do un Clamshell
 De temps en temps, quelqu’un soulève la question sur les médias sociaux à propos de la thoracotomie réanimative. Quelles sont les indications (nous avons les directives de l’EST pour cela), quels sont les risques (mis en évidence dans cet important article récent) et, bien sûr, si les urgences ou la chirurgie devraient le faire dans la salle de traumatologie (devinez quoi – c’est dans le programme pour les deux spécialités).
De temps en temps, quelqu’un soulève la question sur les médias sociaux à propos de la thoracotomie réanimative. Quelles sont les indications (nous avons les directives de l’EST pour cela), quels sont les risques (mis en évidence dans cet important article récent) et, bien sûr, si les urgences ou la chirurgie devraient le faire dans la salle de traumatologie (devinez quoi – c’est dans le programme pour les deux spécialités).
Ce n’est pas le but de ce post. Cet article explique comment je pense que vous, en tant que médecin urgentiste (EP), travaillant dans un système où votre chirurgien n’est pas en interne, mais est disponible dans un délai raisonnable, devriez procéder face au patient qui répond aux indications. Vous avez passé en revue votre algorithme HOTTT (T) et vous êtes maintenant à ce “T” final – vous devez ouvrir le coffre.

Je pense que la technique que vous utilisez est importante. En tant qu’EP, une thoracotomie est un événement peu fréquent qui est une situation de charge cognitive extrêmement élevée et d’adrénaline et vous devez donc vous donner (et surtout à votre patient) la meilleure chance de voir et de réparer ce que vous pouvez. Et cela signifie faire une thoracotomie à clapet.
Clapet vous dites?
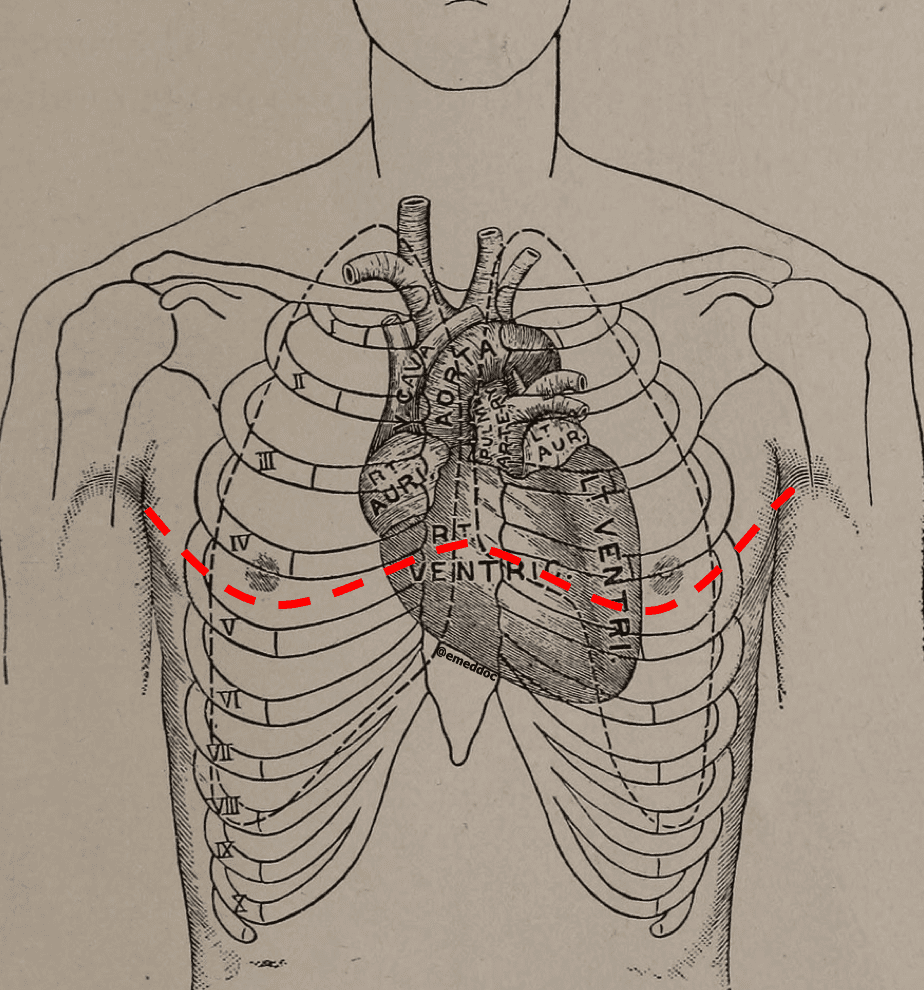
La thoracotomie à clapet implique une incision s’étendant sur toute la poitrine antérieure (en miroir de celle réalisée pour la thoracotomie antérolatérale gauche habituelle). Après incision à travers les tissus sous-cutanés, les muscles intercostaux et le sternum, la paroi thoracique est soulevée (comme l’ouverture d’une coquille) permettant l’exposition aux organes et aux vaisseaux intrathoraciques.
L’enseignement consiste à procéder à un clapet si vous suspectez une blessure à la poitrine droite. Alors pourquoi je plaide pour cela en tant que médecin urgentiste? Exposition. Bien que l’approche antérolatérale gauche soit la technique la plus utilisée aux États-Unis (et c’est acceptable), la vue que vous obtenez est limitée et l’accès à toutes les pathologies importantes peut être difficile pour ceux qui n’opèrent pas régulièrement sur des coffres.
Lorsque vous faites cela pour la première ou la deuxième fois de votre carrière, vous devez être capable de voir ce que vous devez voir, et le clapet vous offre une bien meilleure exposition des choses sur lesquelles vous pouvez éventuellement intervenir qu’une approche antérolatérale gauche.
Mais le temps presse !
La clé de la gestion de l’arrestation traumatique est la vitesse – plus la durée de l’arrestation est longue, plus le résultat est mauvais, n’est-ce pas? Donc, il va de soi que l’ouverture de la poitrine entière (à clapet) prendrait deux fois plus de temps que l’ouverture de la moitié de celle-ci.
Peut-être pas. Deux études ont comparé le temps d’ouverture de la poitrine en comparant les deux techniques et ont révélé qu’il fallait aux cliniciens chirurgicaux et non chirurgicaux le même temps pour effectuer les deux procédures. Il a en effet été démontré que le contrôle d’une plaie simulée était subjectivement plus facile et plus rapide lorsque l’incision à clapet était utilisée.
Alors que dois-je faire ensuite?
Prenons du recul – comme je l’ai mentionné, il existe un risque potentiel pour le procéduraliste lors de cette procédure, alors assurez-vous de porter un équipement de protection individuelle approprié.
Je suis également un grand défenseur d’avoir un plateau de thoracotomie spécifique à l’ED simplifié si possible dans votre salle de réanimation. Les ensembles traditionnels ramassés dans la salle d’opération sont trop encombrants et provoquent une confusion inutile (et un retard) lorsqu’ils sont ouverts. Parlez aux personnes responsables de la fourniture de fournitures stériles dans votre hôpital – vous pourrez peut-être développer un plateau plus simple qui n’augmentera pas votre charge cognitive lorsqu’il sera ouvert.
OK je suis prêt… allons-y (étape par étape)
- Dans le cadre de votre algorithme d’arrêt de traumatisme, le patient aurait dû être intubé et avoir déjà eu des thoracostomies bilatérales (dans le 4ème ou le 5ème espace intercostal, ligne axillaire médiane). S’il n’y a pas de retour de la circulation et que vous avez le bon patient, la bonne indication, le bon système et les bons outils, il est temps d’ouvrir la poitrine.
- Rappelez-vous, comme il s’agit d’une procédure de crash, la stérilité complète n’est pas une priorité – en fait, le fait de jeter de la bétadine sur la poitrine rendra probablement les choses plus glissantes pour vous.
- À l’aide d’un scalpel à 10 lames, connectez les thoracostomies bilatérales. Faites compter votre incision; coupez la peau et le tissu sous-cutané jusqu’aux muscles intercostaux. Essayez de rester dans un seul espace intercostal. Vous devrez peut-être étendre l’incision latéralement, mais si vous le faites, n’oubliez pas de ne pas descendre directement sur le lit, mais de vous étendre dans les aisselles.
- À l’aide de ciseaux lourds, coupez les muscles intercostaux vers le sternum. Afin de protéger le poumon, je mets généralement d’abord deux doigts, puis ma main dans l’incision, repoussant le poumon tout en coupant ma main.
- Le sternum est la prochaine structure à traverser – vous pouvez utiliser des ciseaux lourds, des ciseaux traumatiques, un couteau Lebsche ou une scie Gigli. Je pense que les deux premiers sont beaucoup plus familiers au médecin urgentiste et assez efficaces. Vous couperez également les artères mammaires inférieures lorsque vous ferez cela, mais vous pourrez les traiter après avoir rétabli la circulation.
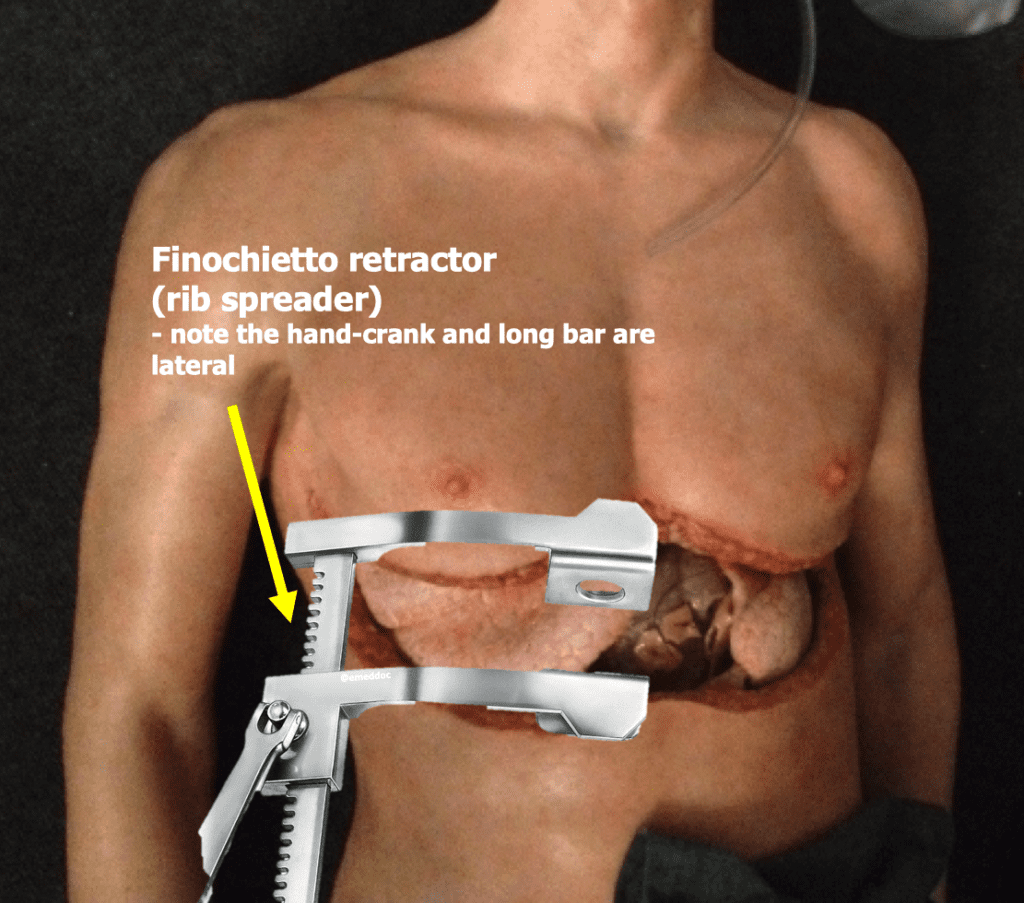
- Maintenant que vous traversez le sternum, soulevez la paroi thoracique (coquille) et exposez les organes thoraciques. Placez votre écarteur de nervures afin qu’il ne vous gêne pas (la manivelle et la longue barre métallique doivent être latérales) et ouvrez la cavité plus large. Il y a souvent du tissu fibreux entre la face antérieure du péricarde et le sternum postérieur que vous devez diviser avec des ciseaux.
Quelles sont mes priorités maintenant ?
Une fois le coffre ouvert, vos priorités en tant que médecin urgentiste sont les suivantes:
- Ouvrir le péricarde pour soulager la tamponnade
- Identifier et réparer les lésions cardiaques
- Effectuer des compressions cardiaques internes
- Serrer l’aorte en croix si nécessaire
- En présence d’une lésion pulmonaire majeure, s’effondrer et comprimer le poumon
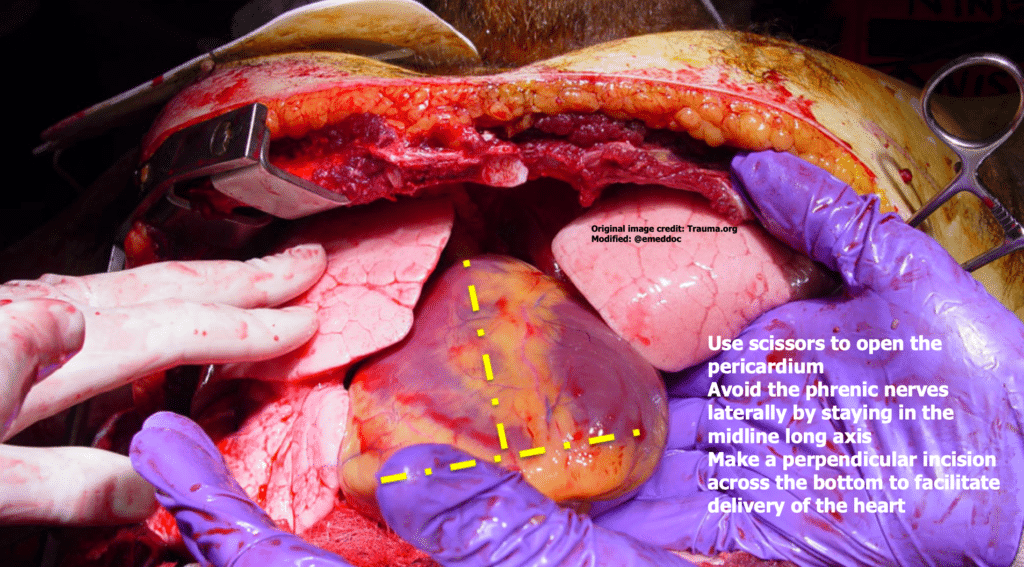
- Ouvrez toujours le péricarde – même si vous n’êtes pas sûr qu’il y ait une tamponnade. Une petite quantité de sang s’accumulant rapidement dans cet espace restreint peut entraîner une tamponnade. Bien que vous puissiez utiliser une pince pour ramasser le péricarde dans la ligne médiane antérieure, il peut parfois être très tendu et difficile à saisir. Je fais une incision en forme de T à l’envers, avec la longue tige dans l’axe mi-long et le segment le plus court en bas – cela reste à l’écart des nerfs phréniques qui descendent de chaque côté du péricarde et l’ouvre suffisamment pour que vous évacuiez le sang et que vous délivriez ensuite le cœur.
- Examinez rapidement toutes les surfaces du cœur (y compris le dos) pour détecter toute blessure pouvant être refermée – plus à ce sujet plus tard.
- Les compressions internes dépendent du déplacement du sang de l’apex vers l’aorte – une main doit être placée sur l’une ou l’autre des surfaces et le cœur est pressé de l’apex vers le haut. Assurez–vous de laisser le cœur se remplir entre les battements – cela peut être altéré si vous ne gardez pas le cœur à l’horizontale. Battre le cœur peut parfois l’amener à battre.
- Vous devrez peut-être serrer l’aorte en croix – l’intention étant de rediriger le sang pour améliorer la perfusion cardiocérébrale. Ceci est mieux fait juste au-dessus du diaphragme, et consiste à inciser à travers le ligament pulmonaire inférieur, à disséquer carrément pour séparer l’aorte de l’œsophage et à placer une pince vasculaire (Satinsky). Il est difficile chez un patient sans pouls de différencier les deux tubes, et donc de faire tomber une sonde orogastrique pour vous aider à identifier l’œsophage. Encore une fois, si vous n’avez pas eu à le faire auparavant, cela devient beaucoup plus difficile, donc une solution temporaire serait d’avoir un assistant comprimer l’aorte thoracique distale contre la colonne vertébrale avec sa main.
- Des palettes internes seront nécessaires si le cœur est fibrillant – commencez par un 10-20J (et utilisez les mêmes précautions que vous utiliseriez avec une défibrillation externe).
Mais qu’en est-il de ces trous?
Les plaies du myocarde peuvent être traitées de plusieurs manières:
- Mettez un doigt dessus – surtout s’il est petit
- Utilisez des agrafes – une agrafeuse cutanée standard peut être très efficace pour refermer temporairement les plaies
- Suturez les plaies – utilisez une grande taille mais faites très attention à ne pas attacher par inadvertance un vaisseau coronaire
Je ne préconise pas de placer un pli dans la plaie. Cela était conseillé, mais cela pose problème pour un certain nombre de raisons. La tension appliquée au ballon peut en fait le faire déchirer à travers le myocarde, causant encore plus de dommages. De plus, les chambres cardiaques ne sont pas si grandes pour commencer, et vous pouvez réduire par inadvertance le volume de la chambre encore plus en ayant le ballon là, réduisant ainsi le remplissage ventriculaire et donc le débit cardiaque.
Enfin, en cas de lésion pulmonaire unilatérale pouvant avoir provoqué un hémothorax massif, veillez à serrer le hile ou à tordre le poumon. Les deux peuvent être difficiles à faire. Au contraire, vous pouvez comprimer tout le poumon sur le hile. Cela peut fournir un contrôle temporaire.
Pensées finales
Le point final, idéalement, est ROSC, quand quelques choses peuvent arriver. Le patient peut se réveiller et aura donc besoin d’une sédation appropriée. Les artères mammaires internes peuvent commencer à saigner et doivent être contrôlées avec des hémostats ou attachées. Rappelez–vous – vous devez avoir un plan pour amener le patient rapidement aux soins chirurgicaux et la réanimation doit rester en cours.
Même si vous n’atteignez pas le ROSC, au moins vous saurez que lorsque la décision a été prise de procéder à la thoracotomie, vous avez fait de votre mieux pour le patient.
- Seamon MJ, et al. Une approche fondée sur des données probantes pour la sélection des patients pour la thoracotomie au service des urgences: Une ligne directrice de gestion de la pratique de l’Association des traumatismes de l’Est. J Trauma Acute Care Surg 2015: 159-173 PMID: 26091330
- Nunn A, et al. Exposition professionnelle pendant la thoracotomie au service des urgences: Une étude prospective multi-institutions. J Surg des soins de courte durée en traumatologie 2018. PMID: 29664893
- Modèle 2016 de la pratique clinique de la médecine d’urgence de l’American Board of Emergency Medicine. Lien
- Aperçu du Curriculum de l’American Board of Surgery pour la chirurgie générale 2018-2019 Lien
- Puchwein P, et al. Thoracotomie à clapet et massage à cœur ouvert – une procédure potentiellement vitale peut être enseignée aux médecins urgentistes: Une étude pilote pédagogique sur les cadavres. Blessure 2015: 1738-1742 PMID: 26068645
- Flaris AN, et al. Incision à clapet contre thoracotomie antérolatérale gauche: Laquelle est la plus rapide lors d’une thoracotomie de réanimation? La tortue et le lièvre revisités. Monde J Surg 2015: 1306-1311 PMID: 25561192
- Weingart S. Le plateau de thoracotomie ED abrégé. Blog du RACC EMCritt 2015.
Article évalué par les pairs Par: Anand Swaminathan, MD (Twitter: @EMSwami) et Salim R. Rezaie, MD (Twitter: @srrezaie)
- Bio
- Derniers articles
Zaf Qasim
Derniers articles de Zaf Qasim (tout voir)
- Devrions-nous en caoutchouc STAAMP Prehospital TXA? – 24 Octobre 2020
- Thoracotomie de Réanimation: Quel est Vraiment le Moyen le Plus Rapide d’atteindre le Cœur d’une Personne? – 15 Octobre 2020
- Arrêt Cardiaque Traumatique – Peut-on Trouver Des Facteurs Pronostiques qui Prédisent La Survie? – Juillet 23, 2020