結膜腫瘍のガイド
結膜腫瘍には、良性および悪性新生物のスペクトルが含まれています。1-5タイプは、年齢および人種、全身免疫状態および長期暴露に基づいて異なる。 眼腫瘍センターからの5,002例の大規模な研究では、52%が良性であり、18%が前悪性であり、30%が悪性であったことが明らかになった(表1)。1,2この報告は眼腫瘍センターからのものであり、悪性腫瘍が過剰に表現される可能性があるにもかかわらず、臨床医が結膜腫瘍の多様性を理解するこ
最も一般的な腫瘍は、母斑(23%)、眼表面扁平上皮新生物(OSSN、14%)、原発性後天性黒色腫(PAM、12%)、黒色腫(12%)およびリンパ系腫瘍(9%)であった。悪性腫瘍は成人で最も多く見られ、黒色腫(12%)、扁平上皮癌(SCC、9%)、リンパ腫(7%)、カポジ肉腫(<1%)、転移(<1%)などが含まれていた。子供の1つの結膜の腫瘍は悪性腫瘍を時間の3%だけ示します。5
最も一般的な結膜腫瘍のこのレビューは、あなたのオフィスでも紹介を通じても、それらを適切に管理するための準備をします。
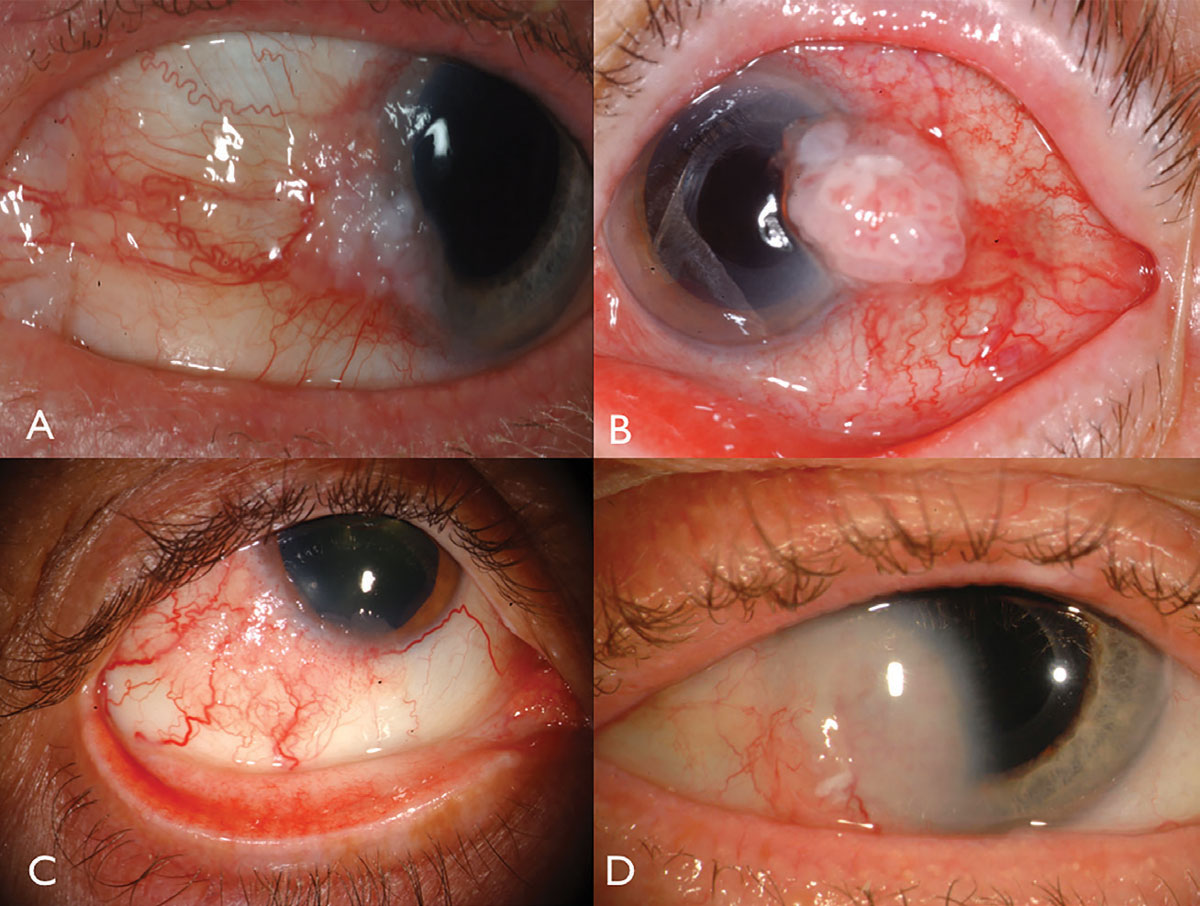
図1.1.1. 1. リンバル・オスーン: 白斑症および角膜の関与(A)、顕著な内因性血管およびフィーダー血管(B)、HIV患者(C)、および切除およびプラーク放射線療法(D)を必要とする深い角膜浸潤を伴う。 画像をクリックすると拡大します。
眼表面扁平上皮新生物
OSSNの一般的な臨床用語には、結膜上皮内新生物(CIN)のような軽度の上皮異形成変化から、扁平上皮癌のような基底膜を通って固有
結膜OSSNは古典的に古い白人男性、慢性の太陽の露出との特にそれらに発生します。 米国では、結膜SCCは男性および白人で5倍一般的です。 しかし、アフリカでは、結膜SCCは男性と女性でほぼ同じように一般的であり、米国よりも若い年齢で発生します。6
眼表面扁平上皮新生物は、通常、鼻または側頭辺縁の太陽にさらされた結膜に位置する片側の血管新生ゼラチン状の塊として提示される(図1)。 白板症の上にある、拡張されたフィーダー血管および隣接する角膜上皮の泡状浸潤が起こり得、地球または軌道に侵入することはめったにない。
表をクリックすると拡大します。
OSSNのための最も重要な環境要因は慢性の太陽の露出およびタバコの煙の露出を含んでいます。 二つのキーホスト素因は、色白と基礎となるヒト免疫不全ウイルス(HIV)とヒトパピローマウイルスが含まれます。免疫不全の患者、特にHIV患者は、OSSNのリスクがあり、進行性、両側性および浸潤性腫瘍を有する可能性がある。1これはHIVが流行し、OSSNが男性および女性およびより若い年齢で発生するアフリカで特に見られます。6他の免疫調節不全は、臓器移植免疫抑制、湿疹/アトピー、眼の瘢痕性類天疱瘡、色素性乾皮症および自己免疫状態を含むOSSNの素因となる可能性がある。7
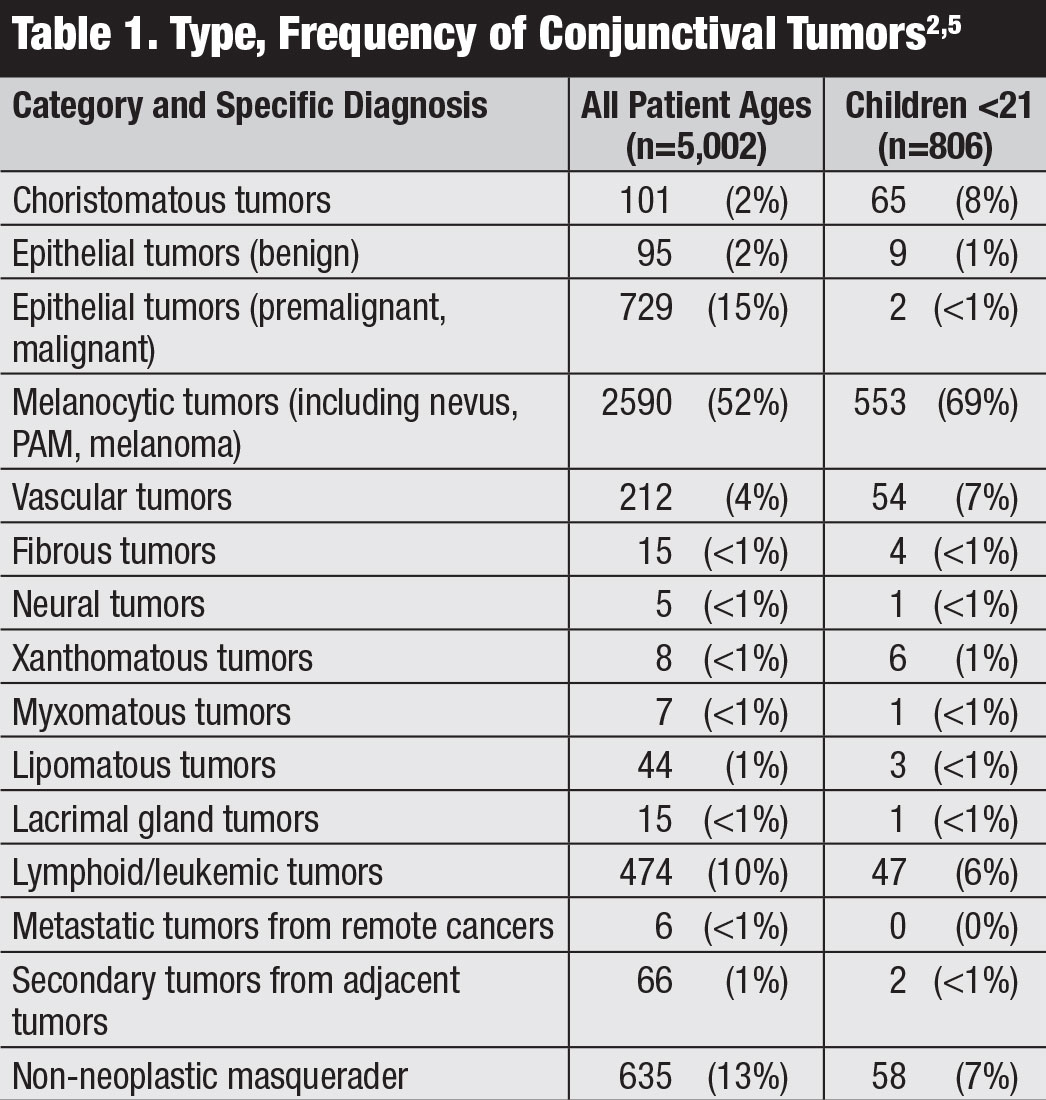
American Joint Committee o n Cancer(AJCC)の第8版マニュアルは、sccおよびCINを含む結膜癌の最新の分類を提供している(表2)。8
これは、マイトマイシンC(MMC)または5-フルオロウラシル(5-FU)による局所化学療法、インターフェロンα-2b(IFN)による局所または注射免疫療法、局所抗ウイルス薬(シド7,9-11
外科的ノータッチ技術は、スリットランプ生体顕微鏡を用いて腫瘍の詳細な評価を行い、球根、前鼻および足根の成分を含むすべての腫瘍マージンを可視化し、腫瘍の全範囲を理解し、臨床医がテンプレート記録を手で描くことを可能にする。9このテンプレートは、その後、腫瘍全体が除去されることを確実にするために手術に取り込まれる。
手術時、周囲の正常組織のみが鉗子で保持され、腫瘍の播種を避けるために腫瘍に触れることはありません。 さらに、バランスの取れた塩溶液は、癌細胞の液体分散を避けるために手術中に採用されていません。 腫瘍の除去に続いて、きれいな器具で閉鎖することが重要です。 OSSNのためのこの技術を使用して、腫瘍の持続か再発はケースの5%よりより少しにあります。
表をクリックすると拡大します。
5-FUまたはMMCによる局所化学療法は、ossnの解決に効率的であり、多くの場合、治療から二から四週間以内であるが、幹細胞欠乏症のリスクが存在する。 私たちの局所療法の好みは、IFNによる免疫療法であり、良好な腫瘍コントロールでよく耐容され、しばしば3ヶ月にわたって、合併症はほとんどなく、軽度の濾胞性結膜炎のみである。10,11これらの薬は、角膜上皮に対して局所的に毒性があり得るが、インターフェロンではそれほど毒性がなく、患者はそれらの上にいる間に密接に従 費用が患者にとっての要因である場合、局所的な5-FUが最も安価であり、次いでMMCおよびIFNが続く。
結膜リンパ腫瘍
リンパ新生物は、低悪性度の腫瘍から高悪性度の腫瘍までの範囲であり、リンパ球のモノクローナル増殖から生じる。 眼周囲領域に発生するリンパ性腫瘍は、しばしば結膜、眼窩および眼瞼などのいくつかの組織を含み、良性反応性リンパ過形成(BRLH)およびリンパ腫を含む”眼付属器”リンパ性腫瘍と呼ばれる。
BRLHおよびリンパ腫はスペクトルの反対側にあり、BRLHは臨床的に局在した”サーモンパッチ”として現れ、病理組織学的に良性であるのに対し、リンパ腫も”サーモンパッチ”として現れるが、より積極的な組織病理学的特徴を有し、有糸分裂活性を有し、悪性に分類される。
眼付属器リンパ系腫瘍は、典型的にはB細胞起源のものである。 結膜リンパ腫患者268人を対象とした多施設研究では、最も一般的なタイプには、節外辺縁帯リンパ腫(ENMZL、以前は粘膜関連リンパ組織と呼ばれていた)が68%、濾胞性リンパ腫(FL)が16%、マントル細胞リンパ腫(MCL)が7%、びまん性大B細胞リンパ腫(DLBCL)が5%であった。12他のタイプの結膜リンパ腫には、リンパ形質細胞性リンパ腫および形質細胞腫が含まれる。
結膜リンパ腫は、通常、60歳から70歳の高齢の患者に存在する。 この腫瘍は、眼周囲領域に限定される原発性リンパ腫として、または他の場所に疾患を伴う二次性リンパ腫として現れることがある。 ほとんどの原発性リンパ腫はENMZLとFLで起こり、DLBCLとMCLで二次性リンパ腫が起こる。 結膜リンパ腫を有する117人の患者の一つの分析は、最も頻繁に両側多焦点眼付属器リンパ腫を有するもので、31%の全身関与を発見しました。13
結膜リンパ腫は、古典的にはピンク色のサケ色の滑らかな表面の結膜下塊として現れ、時にはフィーダー血管を伴う(図2)。 この滑らかで多葉性の塊は、濾胞性または乳頭性結膜炎に似ている可能性がある。 この腫瘍は、ほとんどの場合、結膜円蓋(44%)または中球(42%)領域に位置し、まれに冠(7%)または辺縁(7%)に位置する。13結膜に加えて、リンパ腫は眼窩、眼瞼またはuveaに浸潤していることが見出され得る。結膜リンパ腫を有するほとんどの患者は眼内成分を示さないが、存在する場合、それは一般にブドウ膜に存在し、網膜または硝子体には存在しない。
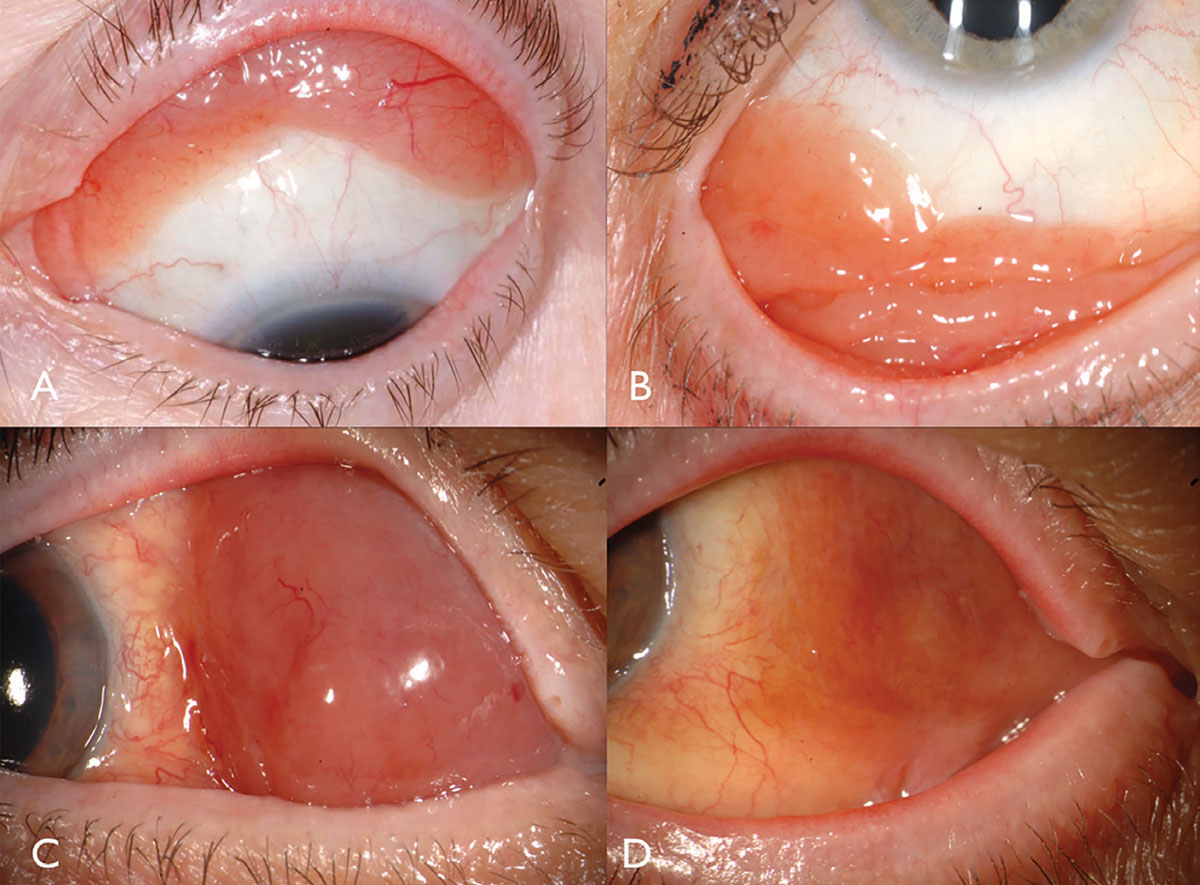
Fig. 2. Conjunctival lymphoma can be salmon-pink (A) or multilobulated forniceal (B). Medial forniceal conjunctival lymphoma before (C) and after (D) ritiximab. Click image to enlarge.
Predisposing factors. Immune dysfunction and autoimmune conditions, as well as infective etiologies such as Helicobacter pylori and Chlamydia psittaci are all predisposing factors for conjunctival lymphoma. BRLHはリンパ腫の潜在的な前駆体である可能性があり、成人で主に見られるが、小児では時折発生する可能性がある。5実際には、結膜リンパ腫瘍の診断時の患者が若いほど、BRLHであり、リンパ腫ではない可能性が高くなります。
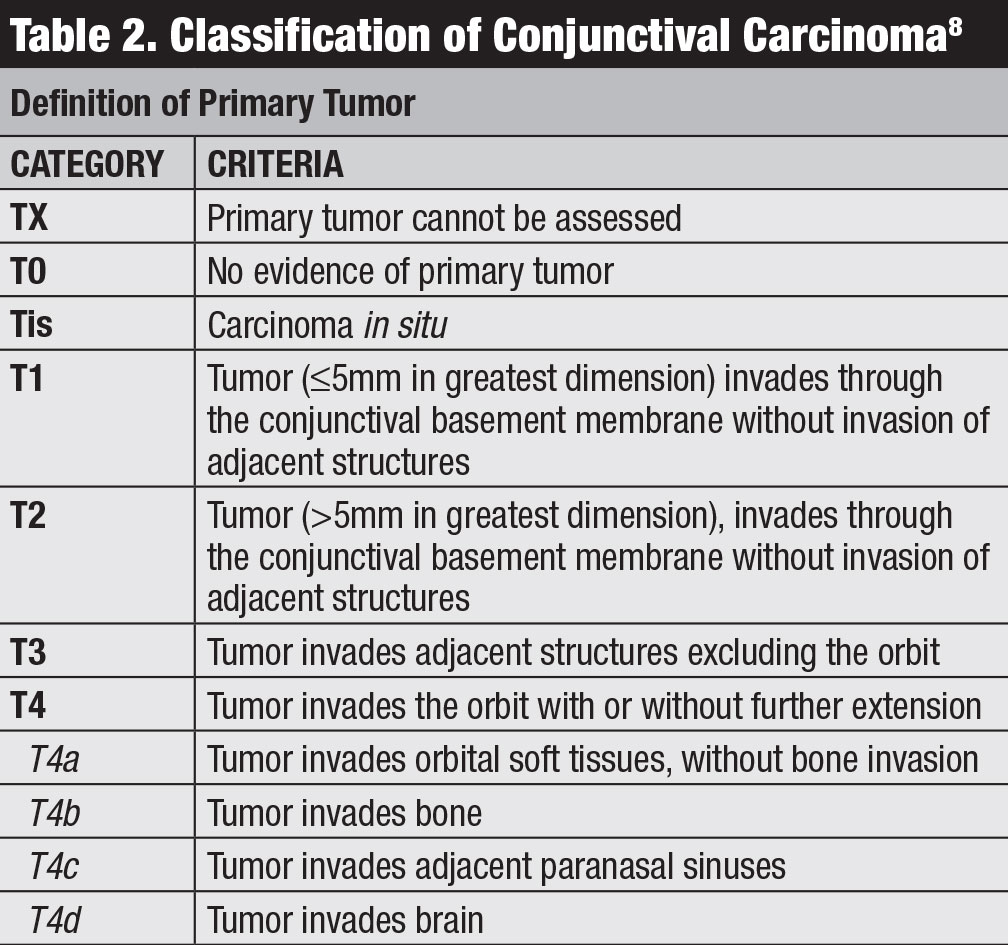
結膜リンパ腫については、Ann Arbor,World H Ealth OrganizationおよびAJCC8t h editionの病期分類を含むいくつかの分類が存在する(表3)。8AJCC臨床病期分類は、腫瘍の位置、局所リンパ節および遠隔関与に基づいている。8
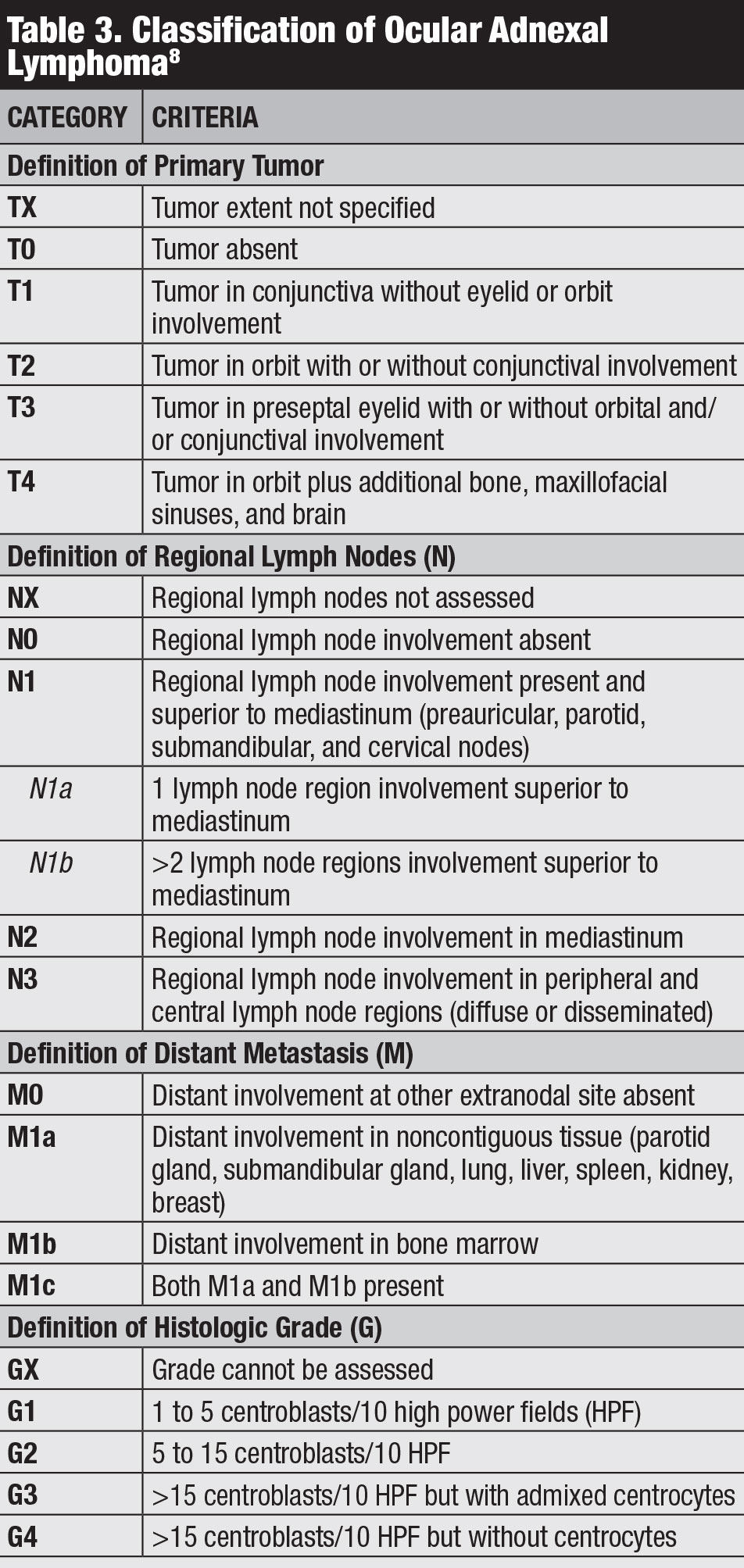
表をクリックすると拡大します。
結膜リンパ腫の患者のケアは、主に眼周囲の関与、全身の関与およびそれらの一般的な健康の程度に依存する。 結膜リンパ腫のみで全身性の関与がない患者では、治療は完全な外科的切除に焦点を当てている。 腫瘍が切除不能である場合は、外部ビーム放射線療法またはリツキシマブによる治療が選択肢である。 眼周囲および全身性リンパ腫の患者では、全身性リツキシマブによる治療または化学療法の追加が考慮される。
結膜リンパ腫の全身性予後は各サブタイプに直接関係しており、ある研究では、5年生存率はENMZLで97%、FLで82%、DLBCLで55%、MCLで9%であったことが判明した。12
結膜メラノーマ
結膜メラノサイト腫瘍は疑いなく一般的であり、眼腫瘍学ユニットの大規模な一連の結膜腫瘍の症例の50%以上を占めています。1,2このクラスのメラノサイト腫瘍には、母斑、顔色関連メラノーシス、PAM、二次性後天性メラノーシス、メラノーマおよび転移などの多くのタイプが含まれる。1-5患者が暗い顔色を持っているいくつかの大陸では、OSSNでさえメラノサイトに見えることがあります。 これらの病変のうち、結膜母斑は45%を表し、原発性結膜黒色腫は眼腫瘍学診療におけるすべてのメラノサイト腫瘍の23%を表す。2
米国では、結膜黒色腫の年齢調整された発生率は、1973年から1999年の間に0.27/百万から0.54/百万に倍増した。14,15発生率は、特に60歳以上の男性の間で、同じ27年の期間にわたって米国の白人男性で295%増加しました。14人の研究者は、増加率は紫外線暴露に関連している可能性が推測しています。
結膜黒色腫は、PAM、母斑またはde novoから発生する可能性のある色素性または非色素性悪性腫瘍である。16黒色腫は、辺縁結膜、球根結膜、fornicealまたは眼瞼結膜に見られ、しばしば拡張された曲がりくねったフィーダーおよび典型的には平らなPAMに囲まれた内因性血管を示す(図3)。 一般に、厚さが2mmを超える腫瘍は、リンパ節metastasisの有意なリスクにある。 眼窩への腫瘍浸潤は特に深刻であり、実質的な転移リスクがある。
局所腫瘍再発または新しい腫瘍が50%の症例に見られ、多くの場合、新しいPAM形質転換に関連している。 遠隔metastasis—しばしば耳介前、顎下または頸部リンパ節鎖への—は、患者の25%に見られる。 センチネルリンパ節生検は、臨床医が無症状のリンパ節浸潤を評価するのに役立ちます。 複数の再発、特に軌道を含む再発は、軌道放出を必要とする。
結膜黒色腫の最も重要な素因は、長年の結膜母斑またはPAMの存在である。16-18結膜黒色腫の起源を組織病理学によって研究したとき、研究者は起源が74%でPAM、19%でde novo、7%で母斑であることを発見した。16の臨床調査は300の母斑の1つが黒色腫に成長することを推定します。17,18
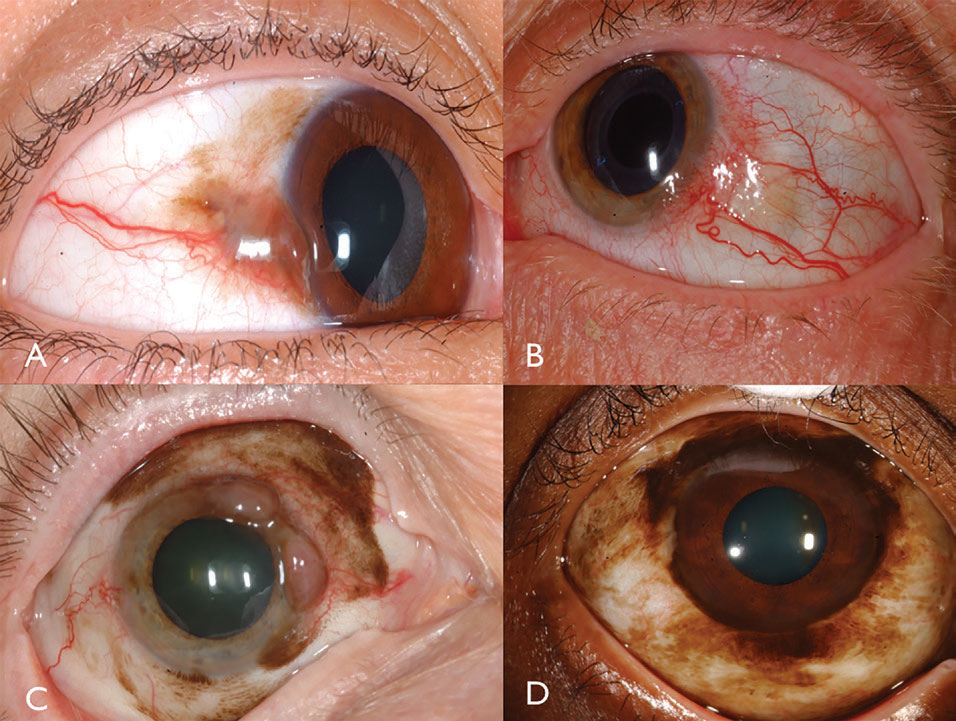
図1.1.1. 3. 色素性結膜黒色腫は、PAM(A)から発生することができる。 非色素性結膜黒色腫は強い血管性(B)を有する可能性がある。 PAMはまた混合された彩色された/非彩色された結膜の黒色腫(C)を引き起こすことができます。 PAMはこのアフリカ系アメリカ人患者(D)に辺縁黒色腫を引き起こした。 画像をクリックすると拡大します。
大規模な臨床研究では、黒色腫へのPAM変換の10年リスクは約9%であり、PAMの程度が大きいほど黒色腫への変換のリスクが高くなることがわかった。したがって、メラノーマを予防することを意図して、pamを同定し、この状態を外科的切除、凍結療法、さらには表在性角膜切除術(角膜の関与がある場合)で治療
結膜母斑の黒色腫との鑑別は困難な場合があります。 結膜母斑対の510例の最近の分析では メラノーマ小児では、メラノーマは、4.80の相対リスク(RR)、より大きな腫瘍の厚さ(1.14のrr)、より大きなベース(4.92のRR)、腫瘍出血(25.30のrr)と内因性嚢胞(5.06のrr)を欠いて5研究者らは、小児の結膜黒色腫を予測するこれらの特徴をニーモニックに割り当てた:CATCH Melanoma、表す:小児年齢、厚さ/塩基が大きい、嚢胞が欠けている、黒色腫の出血。5
pamと黒色腫との分化も困難な場合がありますが、黒色腫は厚さがあり、PAMは完全に平坦です。 すべての年齢におけるpam対メラノーマの1,224例の分析では、患者の年齢の中央値(54歳対61歳)に基づいて有意に大きいメラノーマ;男性の性別(35%対49%);fornix(2%対6%)および足根(1%対4%)の位置;より大きな中央値基底直径(6mm対8mm)、厚さ(<1mm対1mm)、フィーダー血管(10%対48%)および内因性血管(4%対4%)%vs.33%);および出血(<8294>1%vs.3%)。2
組織バイオマーカーは結膜黒色腫の評価に重要であり、BRAF変異、TERTプロモーター変異、PTEN変異が含まれます。1これらのバイオマーカーを特定することは、BRAF変異悪性腫瘍のためのベムラフェニブなど、特定のバイオマーカーに対する標的療法が利用可能であるため、転移の治療または予防のための全身療法を計画する際に重要である。
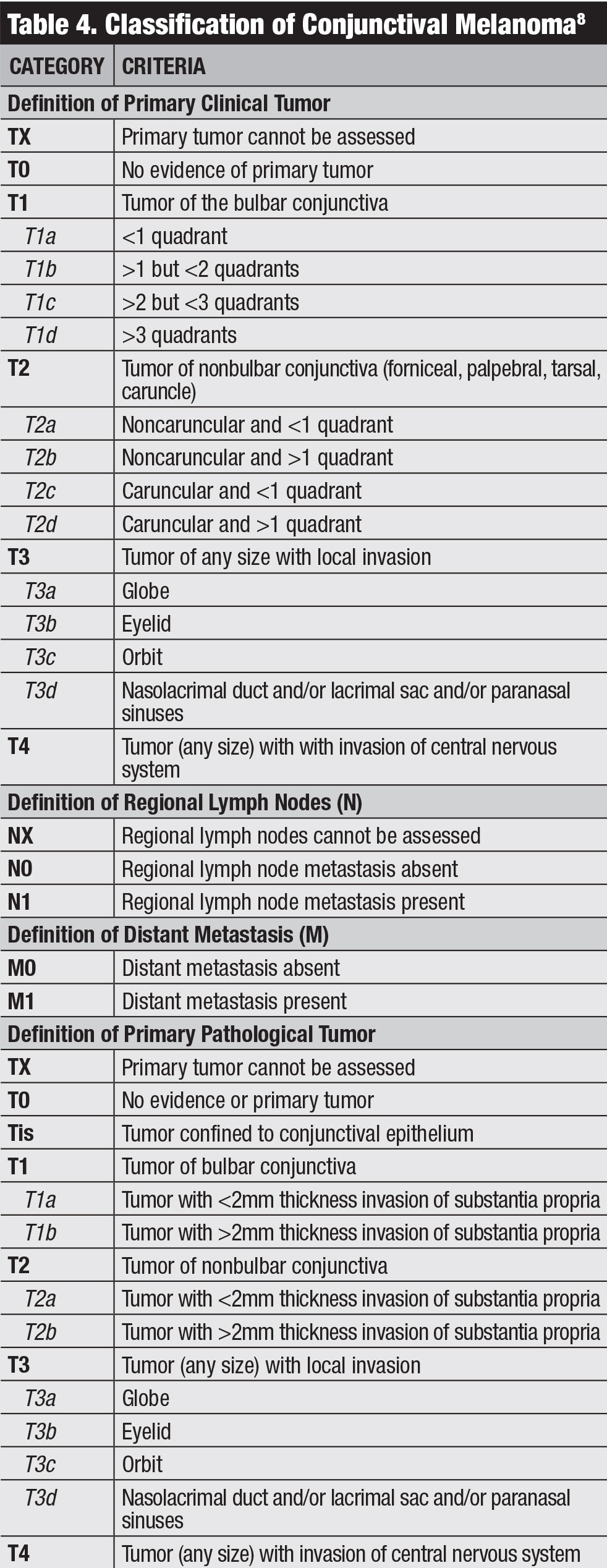
表をクリックすると拡大します。
結膜黒色腫に対するAJCCの臨床分類は、四分円による腫瘍の程度、腫瘍の位置および浸潤性の特徴に基づいている(表4)。8私たちのチームは、AJCC第7版に基づいて結膜黒色腫の結果を研究し、このステージングは予後を非常に予測していたことがわかりました。20T2およびT3として分類される黒色腫(T1と比較して)は、局所再発、局所リンパ節metastasis、遠隔metastasisおよび死亡の有意に高い率を示した。
結膜黒色腫の治療には、基本的に、腫瘍の播種を避けるために、ノータッチ技術を用いた完全な外科的切除が含まれる。 腫瘍播種なしで腫瘍全体を繊細に除去することが、将来の再発および転移を予防するための鍵であるため、最初の手術が最も重要である。16
角膜硬化性辺縁部の黒色腫は、操作顕微鏡下でもノータッチ技術を用いて除去される。 平坦な角膜成分は絶対アルコールで除去され、ボーマン膜を破壊することなく表在上皮切除術が行われる。 結膜部分は2mmから3mmのマージンで除去され、平らな上cleral解剖を使用して辺縁部で解放される。 強膜浸潤がある場合、プラーク放射線療法が適用される。 すべての結膜縁は、二重凍結融解凍結療法で治療される。
再建には、一次閉鎖技術、回転フラップまたは羊膜移植が必要であり、しばしば羊膜ドレーピングを伴うsymblepharonリングが必要である。 眼窩内に広がる黒色腫は、眼窩exenterationまたは、より最近ではチェックポイント阻害による免疫療法を必要とする。21
結膜黒色腫の患者は、局所再発については眼腫瘍専門医、転移性疾患については全身黒色腫腫瘍専門医、特に局所リンパ節触診およびセンチネルリン 転移は、最初は耳介前リンパ節または顎下リンパ節に現れ、その後は肺および脳に現れる。 新しい証拠は、黒色腫転移がBRAF阻害剤または免疫チェックポイント阻害剤に感受性である可能性があることを示唆している。21,22
結膜腫瘍は広範囲の腫瘍を包含する。 最も一般的な悪性腫瘍には、OSSN、リンパ腫および黒色腫が含まれる。 古典的な臨床的特徴を認識し、前駆体を理解し、これらの悪性腫瘍の迅速かつ適切な管理は、最良の患者の転帰のために重要である。
シールズ博士、ラリー博士、シールズ博士は、フィラデルフィアのトーマス-ジェファーソン大学ウィルズ眼科病院で眼科腫瘍学サービスで働いています。 眼腫瘍研究財団、フィラデルフィアによって提供されるサポート。
1. Shields CL,Chien JL,Surakiatchanukul T,et al. 結膜腫瘍: 臨床的特徴、リスク、バイオマーカー、およびアウトカムのレビュー。 2017年、J.ドナルド-M-ガス講演。 アジア-パシフィック-リーグ(Asia Pac Jリーグ)所属。 2017;6:109-20.
2. Shields CL,Alset AE,Boal NS,et al. 5002例の結膜腫瘍。 良性対悪性の対応の比較分析。 2016年、James D.Allen講演会を開催。 アム-ジェイ-オーソドックス。 2017;173:106-33.
3. Shields CL,Shields JA. 結膜および角膜の腫瘍。 サーヴァント-オブ-ザ-イヤー 2004;49:3-24.
4. Grossniklaus HE,Green WR,Luckenbach M,et al. 成人の結膜病変。 臨床的および組織病理学的レビュー。 角膜… 1987;6:78-116.
5. Shields CL,Sioufi K,Alset AE,et al. 小児の結膜腫瘍。 良性腫瘍と悪性腫瘍を区別する特徴。 ジャマ-オブ-ザ-イヤー。 2017;135:215-24.
6. Gichuhi S,Sagoo MS,Weiss HA,et al. アフリカにおける眼表面扁平上皮新生物の疫学。 Trop Med Intの健康. 2013;18:1424-43.
7. シールズCL,Ramasubramanian A,Mellen P,シールズJA. 免疫抑制患者(臓器移植、ヒト免疫不全ウイルス感染)に生じる結膜扁平上皮癌。 眼科… 2011;118:2133-7.
8. Amin MB,Edge S,Greene F,et al.、eds。 AJCCがん病期分類マニュアル。 第8回ed. 2017年、東京国際映画祭に出品。
9. Shields JA,Shields CL,De Potter PV. 結膜腫瘍への外科的アプローチ。 1994年、リン-B-マクマハンの講演会が開催された。 アーチボルド-オズボーン 1997;115:808-15.
10. Shields CL,Kaliki S,Kim HJ,et al. 81例における眼表面扁平上皮新生物のためのインターフェロン:癌分類に関するアメリカ合同委員会に基づく結果。 角膜… 2013;32(3):248-56.
11. Karp CL,Galor A,Chhabra S,et al. 目の表面のsquamous neoplasiaのためのSubconjunctival/perilesionalの組換えのインターフェロンa2b:10年の検討。 眼科… 2010;117(12):2241-6.
12. Kirkegaard MM,Rasmussen PK,Coupland SE,et al. 結膜リンパ腫-国際多施設レトロスペクティブ研究。 ジャマ-オブ-ザ-イヤー。 2016;134:406-14.
13. Shields CL,Shields JA,Carvalho C,et al. 結膜リンパ腫瘍:117例の臨床分析と全身性リンパ腫との関係。 眼科… 2001;108:979-84.
14. Yu GP,Hu DN,McCormick S,Finger PT. 結膜黒色腫: それは米国で増加していますか? アム-ジェイ-オーソドックス。 2003;135:800-6.
15. Tuomaala S,kivela T.結膜黒色腫に関する対応:それは米国で増加しています? アム-ジェイ-オーソドックス。 2003;136:1189-90.
16. Shields CL,Markowitz JS,Belinsky I,et al. 結膜黒色腫 382の連続したケースの腫瘍の起源に基づく結果。 眼科… 2011;118:389-95.
17. Shields CL,Fasiuddin AF,Mashayekhi A,et al. 結膜母斑:410人の連続した患者における臨床的特徴および自然経過。 アーチボルド-オズボーン 2004;122:167-75.
18. Gerner N,Norregaard JC,Jensen OA,Prause JU. 1960年から1980年までデンマークで活動した。 21年間のフォローアップ研究。 アクタ眼科Scand. 1996;74:334-7.
19. Shields JA,Shields CL,Mashayekhi A,et al. 結膜の原発性後天性黒色腫:311眼における黒色腫への進行のリスク。 2006年、ローレンツ-E-ジマーマン講演会を開催。 眼科… 2008;115:511-9.
20. Shields CL,Kaliki S,Al-Dahmash S,et al. 米国がん合同委員会(AJCC)臨床分類は結膜黒色腫の転帰を予測する。 眼科2012年5月号:313-23.
21. Sagiv O,Thakar SD,Kandl TJ,et al. プログラムされた細胞死1阻害剤による免疫療法結膜黒色腫患者5人に対する。 ジャマ-オブ-ザ-イヤー。 2018年11月1日;136(11):1236-41.
22. Dalvin LA,Shields CL,Orloff M,et al. チェックポイント阻害剤免疫療法。 全身の徴候および眼の副作用。 網膜 2018;6:1063-78.