Forstoppelse Etterligner: Differensialdiagnose Og Tilnærming Til Ledelse
Forfattere: Roger Farney, DO (Overgangsår Bosatt, San Antonio, TX) Og Gillian Schmitz, MD (@GillianMD1, EM Behandlende Lege, San Antonio, TX) // Redigert Av: Alex Koyfman, MD (@EMHighAK) Og Brit Long, MD (@long_brit)
- Innledning
- Case
- Diskusjon
- Hvorfor Bør En Akutt Lege Være Oppmerksom på Dette?
- Blindtarmbetennelse
- Divertikulitt
- Tarmobstruksjon
- Cauda Equina Syndrom
- Megakolon
- Graviditet
- Tarmperforasjon
- Brokk
- Rektal Fremmedlegemer
- Elektrolytter
- Hypotyreose
- Inflammatorisk Tarmsykdom
- Sammendrag
- Referanser / Videre Lesning:
Innledning
Forstoppelse Er En Vanlig Sjefsklage I Beredskapsavdelingen (ed). Mellom årene 2006 til 2011 økte forstoppelsesrelaterte besøk i frekvens med 41,5% fra 497 034 besøk til 703 391 besøk (1). Forstoppelse i seg selv er ikke livstruende; det kan imidlertid være forbundet med eller føre til en livstruende sykdom. Med økningen av akutte ED besøk for forstoppelse, kan leger bli villedet i feildiagnostisering av en livstruende sykdom som virker godartet. Derfor må beredskapsleger utføre en godt avrundet historie og fysisk og opprettholde en bred differensial i sine evalueringer.
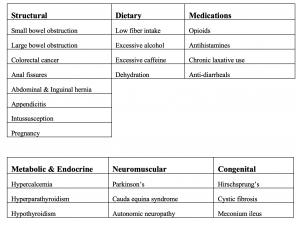
Forstoppelse kan skyldes mange etiologier; eksempler er oppført nedenfor i tabellen:
Case
en 60 år gammel kvinne presenterer TIL ED med en klage om å ha ingen tarmbevegelser de siste 5 dagene og magesmerter. Hun har kroniske problemer med forstoppelse, men går aldri så lenge uten å ha tarmbevegelse. Hun beskriver smerten som kjedelig, plassert diffust gjennom magen. Hun har også ny utbruddet av kvalme, men benekter noen oppkast. Hun nekter feber, hematokezi, hematemese eller dysuri. Hun har prøvd Å ta Miralax 1 capful daglig hjemme de siste to dagene uten oppløsning. Videre evaluering avslører en ekstern kirurgisk historie av total hysterektomi og cholecystektomi. Hun tar For tiden Vicodin 5mg-325mg 1 tab hver 6 timer for en venstre kne artroskopi 7 dager siden.
hennes vitale tegn er: Temp 98, BP 135/87, HR 110, RR 16, Sp02 98% på romluft.
hennes abdominal eksamen avslører mild distensjon med godt helbredet kirurgiske arr, høy pitched tarm lyder i alle kvadranter, og moderat diffus ømhet uten vokter eller rebound. Resten av eksamenen er normal.
I Utgangspunktet mistenker du forstoppelse på grunn av hennes tidligere historie med lignende episoder, og hun har tatt Vicodin. Men basert på pasientens personlige historie og hennes unormale abdominal eksamen, har du økt mistanke om en mer alvorlig årsak. Du utfører en nattbords ultralyd som avslører dilaterte, væskefylte tarmsløyfer med toveis peristaltikk. EN CT MED IV-kontrast utføres da, noe som bekrefter diagnosen tarmobstruksjon. Kirurgi er konsultert, og pasienten er innlagt for nonsurgical behandling av hennes små tarmobstruksjon.
Diskusjon
Forstoppelse er tradisjonelt definert i medisin som mindre enn tre tarmbevegelser per uke, men pasienter definerer ofte forstoppelse med begreper som magesmerter, oppblåsthet og belastning under tarmbevegelser (2). Et nyttig verktøy for å slå sammen medisinsk leksikon og pasientforståelse for funksjonell forstoppelse er Roma-kriteriene, som gjør at legen ikke bare kan stole på avføringsfrekvens alene. Roma-kriteriene for forstoppelse inkluderer løs avføring forekommer sjelden uten avføringsmiddel, og to eller flere av følgende symptomer (3):

i Tillegg til De ovennevnte symptomene I Roma-kriteriene, kan pasienter presentere med lavere migrasjonelle magesmerter, kramper, tap av appetitt, kvalme og oppkast, rektal blødning, rektal smerte, intermitterende diare, manglende evne til å passere flatus og uforklarlig vekttap. Magesmerter er den vanligste klagen hos 66% av pasientene med forstoppelse, og bestått hard / sjeldne avføring er den nest vanligste klagen hos 46% (4).
som mange forhold er det viktigste aspektet for å evaluere forstoppelse sammenslåing av pasienthistorie og fysisk eksamen. Ofte kan karakter og varighet av symptomer sammen med personlig og familiehistorie redusere differensialdiagnosen betydelig. Riktig historie vil bidra til å unngå manglende røde flagg som nylig vekttap, rektal blødning, peritoneale tegn, feber eller nevrologiske tegn (5). En del av den fysiske eksamen omfatter også en rektal eksamen med nøye inspeksjon og palpasjon for massene, hemorroider, sprekker, og anal og perianal betennelse. Farge og konsistens av avføring bør noteres (6). Rektal eksamen bør også inkludere vurdering for fekal impaction og rektal tone for å vurdere mulige nevrologiske lidelser (7). I tilfeller der det ikke er noen bekymring for organiske årsaker eller hindringer, er det sjelden behov for laboratorier og bildebehandling. Men når organiske årsaker ikke kan utelukkes eller hvis det er bekymring for obstruksjon, er det nødvendig med ytterligere testing og avbildning.
Hvorfor Bør En Akutt Lege Være Oppmerksom på Dette?
Vi startet med en kort diskusjon om forstoppelse. Som diskutert kan flere farlige sykdommer forårsake forstoppelse. En nødsituasjon lege må være flittig og alltid ha en godt avrundet differensialdiagnose når en pasient presenterer med forstoppelse TIL ED, spesielt hvis det er røde flagg for organiske årsaker eller obstruksjon. Med en grundig evaluering kan man avdekke andre sykdommer fra ikke-organiske og ikke-obstruktiv årsaker til forstoppelse.
Blindtarmbetennelse
Blindtarmbetennelse Er en av de vanligste årsakene til akutte magesmerter som krever kirurgisk behandling (9). I Usa utføres rundt 300 000 appendektomier for akutt blindtarmbetennelse hvert år (2). Appendittitt er mest vanlig i det andre tiåret av livet, med en mannlig overvekt på 1,4:1 (10). Lærebokpresentasjon er periumbilisk smerte som migrerer TIL RLQ i magen. Imidlertid forekommer denne presentasjonen bare hos ca 50% av pasientene, og faktorer som alder og anatomisk stilling kan skape variable presentasjoner. Vanlige tilknyttede symptomer er anoreksi, forstoppelse og subjektiv eller objektiv feber (10).
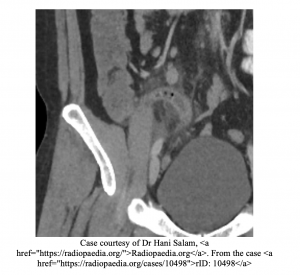
Divertikulitt
Divertikulitt kan være forbundet med tarmvaneendringer hos 37%, med den vanligste endringen som forstoppelse ved 14% (11). Den vanligste klagen av divertikulitt er nedre venstre sidet abdominalsmerte. Andre tilknyttede symptomer inkluderer kvalme, oppkast, feber, leukocytose og diare. Testen av valget ER CT i magen og bekkenet med intravenøs kontrast (2). CT sammen med historie og fysisk eksamen vil avgjøre om pasienten har komplisert eller ukomplisert divertikulitt. Komplisert divertikulitt funnet PÅ CT inkluderer perforering, abscess, obstruksjon og fistulering og bør få innlagt behandling (12).
- Feber, forstoppelse og fokal LLQ-ømhet bør øke mistanken for divertikulitt.
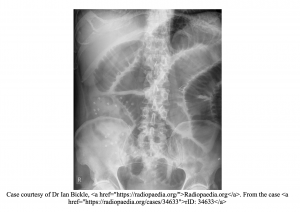
Tarmobstruksjon
den vanligste årsaken til tarmobstruksjon er adhesjoner fra tidligere abdominale operasjoner, etterfulgt av brokk og malignitet. Små tarmobstruksjon presenterer ofte med kvalme, bilious oppkast, magesmerter og distensjon. Obstipasjon kan oppstå som er manglende evne til å passere gass eller avføring (13). Dessverre har obstipasjon ikke 100% følsomhet for obstruksjon. På fysisk eksamen kan magen være tympanisk på perkusjon, og på auskultasjon kan høye tarmlyder høres. Store tarmobstruksjoner er ofte forårsaket av tykktarmskreft, tarmslyng og divertikulær sykdom (14). Store tarmobstruksjoner er oftest tilstede med magesmerter og distensjon, sammen med obstipasjon, men de oppstår sjelden med kvalme og oppkast.
- topp 3 årsaker TIL SBO: Vedheft, Fengslede brokk og Malignitet.
- topp 3 årsaker TIL LBO: Malignitet, Divertikulitt og Tarmslyng.

Cauda Equina Syndrom
den voksne ryggmargen slutter På Nivået Av L1-L2, og de terminale lumbale og sakrale nerverøttene danner cauda equina (15). Cauda equina syndrom er en sjelden nødsituasjon nevrologisk tilstand som er forårsaket av kompresjon av lumbosacral nerve røtter. De vanligste årsakene er diskherni, spinal stenose, infeksjon eller traumer. Pasienter med cauda equina syndrom vanligvis til stede med ett eller flere av disse røde flagg: 1) alvorlig ryggsmerter, 2) sal parestesi 3) blære, tarm og seksuell dysfunksjon, eller 4) nedre lem svakhet. Pasienter kan ha atonisk tarm og utvikle alvorlig forstoppelse, som antas å være et resultat av parasympatisk denervering av sigmoid og endetarm (17). Med en pasient som presenterer disse symptomene, er det nødvendig med en fremvoksende MR med en nevrokirurgisk konsultasjon for mulig dekompresjon (16). Dexamethason 10MG IV kan bidra til å lindre smerte og forbedre nevrologisk funksjon ved å redusere ødem (2, 15). I ED skaffe en blære scan / ultralyd for å vurdere blærevolum er berettiget til å vurdere blærevolum. Enkel forstoppelse bør ikke presentere med svakhet, sadel parestesi eller urinretensjon.
- Svakhet i nedre ekstremiteter eller nummenhet og sadelparestesier bør vekke mistanke for CES.

Megakolon
Megakolon, eller utvidelse av tykktarmen, kan forårsake redusert peristaltikk eller tarmparalyse. Det kan skyldes en rekke forskjellige sykdomsprosesser. Gjennomsnittlig diameter på cecum og sigmoid kolon er henholdsvis 8,7 cm og 5,7 cm. Megakolon refererer til cecal dilatasjon større enn 12 cm og sigmoid dilatasjon større enn 6,5 cm (18). Megacolon kan kategoriseres i 2 kategorier: aganglionic og idiopatisk.
aganglionic megacolon er vanligvis forårsaket av underliggende Hirschsprung ‘ s sykdom eller Chagas sykdom. Hirschsprung er forårsaket av migrasjon svikt i kolon ganglion celler under svangerskapet. Vanligvis er det diagnostisert ved fødselen; det kan imidlertid oppstå senere i ungdomsårene, med hovedsymptomene vedvarende forstoppelse og magesmerter (19). Nyfødte kan oppleve abdominal distensjon, dårlig mating og unnlatelse av å passere mekonium innen 48 timer etter fødselen. Et vanlig funn på fysisk eksamen er eksplosiv avføring etter rektal eksamen. Hos ungdom vil den vanligste presentasjonen være et barn som har kronisk forstoppelse, rutinemessig må bruke enemas eller suppositorier, og viser langsom vekst og abdominal distensjon. Definitiv diagnose er laget med en rektal sugebiopsi, som vil vise fravær av ganglionceller i submukosa. Behandling inkluderer fjerning av delen av tykktarmen som påvirkes. Med tidlig behandling kan flertallet av pasientene leve lange og normale liv uten bivirkninger (19).
Chagas sykdom er forårsaket av protozoan Trypanosoma cruzi. Det påvirker vanligvis hjertet, nervesystemet og fordøyelsessystemet. Chagas sykdom vil føre til degenerasjon av det enteriske nervesystemet, men i motsetning Til Hirschsprungs sykdom vil det påvirke hele GI-systemet (21).
Idiopatisk eller kjøpt megakolon påvirker vanligvis voksne og eldre. Det innebærer vedvarende forlengelse og utvidelse av tykktarmen i fravær av organisk sykdom. Patofysiologien er dårlig forstått i idiopatisk megakolon. Det har imidlertid blitt foreslått at psykiatriske pasienter, eldre, visse medisiner og pasienter med oppsigelser i tykktarmen er forbundet med økt risiko. I en gjennomgang av 23 artikler ble følgende diagnostiske kriterier for kjøpt megakolon opprettet: 1) utelukkelse av organiske årsaker; 2) sigmoid diameter på 10 cm; 3) symptomer inkludert forstoppelse, oppblåsthet, magesmerter og mageproblemer (20). I utgangspunktet er konservativ behandling forsøkt, men hvis pasienten utvikler en tarmvolvulus eller har ugjennomtrengelige symptomer som påvirker livskvaliteten, er det vanligvis nødvendig med kirurgi.
- Leger bør være mistenkelige for megakolon med klager på forstoppelse og et sigmoid kolon >6,5 cm.

Graviditet
Graviditet forårsaker betydelige anatomiske og fysiologiske endringer i kvinnekroppen. Forstoppelse forekommer hos ca 11% til 38% av gravide kvinner (22). Disse anatomiske og fysiologiske endringene kan påvirke tarmmotilitet og avføring konsistens. Økte progesteronnivåer og reduserte motilinnivåer øker vannreabsorpsjonen fra tarmene. Størrelsen på forstørrende livmor kan føre til redusert bevegelse av avføring (22). Primær behandling er økt kostfiber, vanninntak og daglig mosjon.
Tarmperforasjon
Tarmperforasjon oppstår fra enten fulltykkelse eller deltykkelse av tarmskader. Perforering presenterer vanligvis med plutselig alvorlig magesmerter; pasienten vet ofte nøyaktig tidspunktet for utbruddet. Forstoppelse er vanligvis ikke en klage med tarmperforering; kronisk forstoppelse og dens etterligninger som blindtarmbetennelse, divertikulitt, hindringer og brokk kan imidlertid være risikofaktorer for tarmperforering (26). Det er en sjelden situasjon som skyldes et fecalom fra pasienter med kronisk forstoppelse som fører til iskemisk nekrose i tarmveggen. Vanligvis påvirker dette rektosigmoid kolon, kjent som en idiopatisk eller en stercoral perforering (25). Tarmperforeringer er livstruende situasjoner som krever akutt kirurgisk inngrep fordi lekkasje av tarminnhold i bukhulen kan føre til peritonitt, abscess eller utvikling av sepsis (24).
- ved mistanke om perforering skal en oppreist CXR utføres.


Brokk
Brokk er definert som et fremspring, bule, eller projeksjon av et organ eller en del av et organ trodde kroppen veggen som normalt inneholder det. De er klassifisert etter plassering, innhold og status for innholdet (2). Reduserbare brokk er myke og lett i stand til å bli satt tilbake gjennom defekt. En fengslet brokk er fast, smertefull og ikke reduserbar. Hvis en fengslet brokk utvikler nedsatt blodstrøm, kjent som en strangulert brokk, blir det en kirurgisk nødsituasjon. Disse er svært smertefulle, og vanligvis er pasienten syk (27).
utbredelsen av lyskebrokk i USA er 5-10%, med indirekte lyskebrokk er den vanligste typen. Indirekte inguinal brokk stikker gjennom den indre inguinal ringen, hvor spermatisk ledning eller rund ligament går ut av magen (28). Opprinnelsen til sac ligger lateral til den nedre epigastriske arterien. Normalt lukkes den indre inngangsringen under utvikling, men en patentprosess vaginalis kan øke risikoen for å utvikle brokk. Direkte inguinal brokk stikker ut medial til den nedre epigastriske arterien gjennom hesselbachs trekant. Ofte skyldes dette svakhet i transversalis fascia og svakhet i bukveggen muskulaturen (28). Femoral brokk stikker gjennom femoral ringen, disse er de minst vanlige, men den har den høyeste assosiasjonen med komplikasjoner. Femoral brokk er tilstede som nødsituasjoner med fengsling eller kvelning omtrent 40% av tiden (23).
vanligvis kan diagnosen utelukkende være fra historie og fysisk. En vanlig klage er en smertefri eller smertefull bulge i bukområdet som er mer merkbar med hoste eller belastning. Kjedelig smerte eller tyngde i kjønnsområdet kan også være en vanlig presentasjon med brokk. Forstoppelse kan være både en risikofaktor og et symptom på brokk. Bedside ultralyd kan bidra til å skille mellom fengslet og strangulated brokk. Hvis ingen tegn til kvelning på ultralyd, sengen forsøk på å redusere brokk kan gjøres (2).
- Strangulated brokk er en kirurgisk nødsituasjon som blodstrømmen til vevet er kompromittert.
- selv om de forekommer sjeldnere, har femorale brokk en høyere forekomst av å bli en kirurgisk nødsituasjon.
- Ultralyd Ved Sengen er et verdifullt verktøy som raskt kan hjelpe akuttlegen ved sengen ved å skille mellom fengsling og kvelning.


Rektal Fremmedlegemer
Rektal fremmedlegeme diagnose kan være en utfordrende oppgave for en nødsituasjon lege. Pasienter er ofte flau og kan forsøke å skjule den sanne grunnen til hvorfor de presenterte ED. Vanligvis vil pasienter ha klager på magesmerter, anorektal smerte, blødning eller manglende evne til å passere gass eller avføring (2).
i opptil 20% av tilfellene vil pasienter ikke starte bekymring for rektal fremmedlegeme (29). De vanligste gjenstandene er vanligvis husholdningsartikler, men kan inkludere et bredt utvalg av gjenstander som mat, kniver, sportsutstyr, sexleksaker eller narkotikapakker. Vanlig radiografi av magen vil ofte være nok til å vise objektet og plasseringen, MEN CT scan er nyttig for radiolucent objekter og påvisning av fri luft. Imaging anbefales før forsøk på fjerning for å sikre at ingen skarpe gjenstander er til stede. Fjerning av objektet avhenger av plasseringen og selve objektet. Hvis objektet er laget av glass, har skarpe kanter, pasienten viser tegn på peritonitt, eller objektet ikke kan palperes med digital rektal eksamen, vil pasienten typisk trenge kirurgi (2,30). Transanal ekstraksjon i ED bør forsøkes dersom ovennevnte er utelukket (2,30). Pasienten kan plasseres i en litotomiposisjon med omvendt trendelenburg-vinkel. Mild sedasjon og riktig smøring vil tillate større utvinning suksess. Vanlige verktøy for å gripe objekter inkluderer obstetriske tang, Kocher klemmer og sugeinnretninger (2,30). Når objektet er fjernet, bør en oppfølging plan abdominal radiografi oppnås for å revurdere for mulig perforering (2,30).

Elektrolytter
Tre store elektrolyttforstyrrelser kan føre til kronisk organisk forstoppelse: hypomagnesemi, hypokalemi Og hyperkalsemi (31). Hypomagnesemi og hypokalemi vil typisk forekomme sammen, da magnesium spiller en rolle i kaliumreabsorpsjon i nyrene (32). Ed leger må ikke glemme Å FÅ ET EKG med alvorlig hypokalemi, hypomagnesemi og hyperkalsemi, da de alle kan føre til dødelige hjertearytmier. Se Etter t-bølge flattning, qt forkortelse og forlengelse, u bølger, OG st depresjon PÅ EKG (2). Hvis asymptomatisk og > 2,5, kan kalium repleteres oralt. Hvis symptomatisk eller < 2,5, SKAL iv kalium administreres (med oral repletion også hvis pasienten er i stand). I en asymptomatisk pasient med magnesiumnivå > 1.6, PO magnesium kan gis, da dette skal bidra til å lindre pasientens forstoppelse, ellers KAN iv magnesium gis. For pasienter som er funnet å være symptomatisk med hyperkalsemi, husk stein, bein, stønn og stønn. Normal saltvann bør gis aggressivt til pasienten (2).
- Husk Å bestille EKG med alvorlige elektrolyttabnormaliteter.
Hypotyreose
Hypotyreose er forårsaket av utilstrekkelig thyroid hormon; dette kan være sekundært til en dysfunksjonell skjoldbruskkjertel, fravær av skjoldbruskkjertel fra behandling Av Graves ‘ sykdom, eller en sentral årsak fra hypofysen eller hypothalamus. Kvinner har en høyere grad av utvikling av hypothyroidisme (33). Hypothyroidism kan lett diagnostiseres med et serum TSH og fritt t4 nivå. Tegn og symptomer som er vanlige med hypothyroidisme inkluderer tretthet, kald intoleranse, tørr hud, vektøkning, forstoppelse, hårtap, ansikts periorbital ødem, mental svekkelse og bradykardi (33).
hos en pasient som presenterer TIL ED med kjent hypotyreose eller med et klinisk bilde av hypotyreose med ny debut endret mental status og / eller hypotermi, må en akutt lege vurdere myxedema koma. Hos komatøse pasienter bør diagnosen vurderes med følgende triade: hypotermi, hyponatremi og hyperkapni (34). Behandlingen består av følgende: thyroid hormon erstatning (iv levotyroksin 4 mcg / kg), glukokortikoider (hydrokortison 100 mg IV HVER 8.time), og støttebehandling (elektrolytter, passiv rewarming, antibiotikabehandling, væsker og vasopressorer for hypotensjon) (2,33,34).
- Hypotermi er vanlig med myxedemkrise som en normal temperatur sterkt antyder en underliggende infeksjon (2).
Inflammatorisk Tarmsykdom
Inflammatoriske tarmsykdommer, som omfatter Crohns sykdom Og Ulcerøs Kolitt, er idiopatiske SYKDOMMER I MAGE-tarmkanalen identifisert ved relapsing og remitterende forløp (35). Forskjellen mellom de to sykdommene kommer fra deres definisjoner. UC er definert som en diffus inflammatorisk sykdom av ukjent årsak som kontinuerlig påvirker kolonslimhinnen proksimal fra rektum (36). Crohns er en kronisk inflammatorisk sykdom av ukjent årsak, preget av diskontinuerlig transmural granulomatøs betennelse (2,36). I motsetning TIL UC, Crohns kan påvirke hvor som helst fra munnen til anus, selv om terminalen ileum er kjennetegnet plassering. Mens sykdommene vanligvis er forbundet med diare og ikke-livstruende nødsituasjoner, kan deres komplikasjoner bli livstruende.
BÅDE Uc og Crohns kan utvikle strikturer, sekundært fra gjentatte episoder av betennelse og ødem i tarmveggen (37). Selv om strikturer er vanligvis godartet, kan de utvikle seg og forårsake alvorlige tarm hindringer som en komplikasjon. En annen stor komplikasjon som kan presentere som forstoppelse i begge sykdommene er malignitet. Pasienter Med Crohns har 3 ganger høyere forekomst av malignitet, mens PASIENTER med UC har 10 til 30 ganger høyere forekomst av malignitet (2). Vanligvis når sykdommene forårsaker en komplikasjon som tarmobstruksjon, i tillegg til støttende omsorg, anbefales en tidlig konsultasjon til kirurgi.
- hos pasienter med magesmerter og forstoppelse med KJENT HISTORIE MED UC eller Crohns, må tarmobstruksjon være differensial.
Sammendrag
– en pasient med forstoppelse vil ofte ha en hovedklage av magesmerter.
-Forstoppelse i seg selv er ikke livstruende; Det kan imidlertid føre til eller representere en livstruende sykdom. En nødsituasjon lege må ha en bred differensialdiagnose for å unngå feildiagnose eller tildeling av symptomer til funksjonelle årsaker.
-det er opp til akuttlegen å se etter røde flagg. Vekttap, rektal blødning, peritoneal tegn, feber, nevrologiske tegn og historie med forstoppelse som krever regelmessig bruk av enemas er noen av de røde flaggene som kan oppnås i en god historie og fysisk eksamen.
–Ikke-organisk forstoppelse bør behandles med kostholdsendringer, økning i fiber og vanninntak, og korte medisiner som polyetylenglykol etter at andre årsaker er utelukket.
Referanser / Videre Lesning:
- C, Et al. Emergency Department Byrden Av Forstoppelse i Usa fra 2006 til 2011. Am J Gastroenterol. 2015;110(4): 572-579. doi: 10.1038 / ajg.2015.64.
- Stapczynski JS, Tintinalli JE. Tintinallis Nødmedisin: En Omfattende Studieguide, 8. Utgave. New York: McGraw-Hill Utdanning; 2016.
- Shih DQ, Kwan LY. Alle Veier Fører Til Roma: Oppdatering På Roma III Kriterier og Nye Behandlingsalternativer. Gastroenterol Rep. 2007; 1 (2): 56-65.
- Miller MK, Dowd MD, Fraker M. Beredskapsavdeling ledelse og kortsiktig utfall av barn med forstoppelse. Pediatr Emerg Omsorg. 2007 Jan, 23 (1): 1-4. doi: 1097/01.pec.0000248690.19305.a5.
- Beck DE. Evaluering og Behandling Av Forstoppelse. Ochsner J. 2008; 8 (1): 25-31.
- Arce DA, Ermocilla CA, Costa H. Evaluering av forstoppelse. Am Fam Lege. 2002 Juni 1;65 (11): 2283-90.
- McAninch S, Smithson III CC. Gastrointestinale Nødsituasjoner. I: Stein C, Humphries RL. eds. NÅVÆRENDE Diagnose & Behandling: Akuttmedisin, 8e New York, NY: McGraw-Hill; http://accessemergencymedicine.mhmedical.com/content.aspx?bookid=2172§ionid=165065027. Tilgjengelig 19. August 2018.
- Shih DQ, Kwan LY. Alle Veier Fører Til Roma: Oppdatering På Roma III Kriterier Og Nye Behandlingsalternativer. Gastroenterol Rep. 2007 Vinter; 1 (2): 56-65.
- Cole MA, M. N. (2011). Evidensbasert behandling av mistenkt blindtarmbetennelse i akuttmottaket. Emerg Med Pract. 2011 Oktober; 13 (10): 1-32.
- Humes DJ, Simpson J. Akutt blindtarmbetennelse. 2006 September 9;333(7567):530-534. doi:10.1136 / bmj. 38940. 664363. ae.
- Lærebok I Gastroenterologi, Yamada T, Alpers DH, Kaplowitz N, Et al (Eds), Lippincott Williams & Wilkins, Philadelphia, PA 2003.
- Janes SE, Meagher A, Frizelle FA. Behandling av divertikulitt. BMJ. 2006;332(7536):271-5.
- Baiu I, Hawn MT. Liten Tarmobstruksjon. JAMA. 2018;319(20):2146. doi: 10.1001 / jama.2018.5834
- Sule, Az, En Ajibade. “Voksen Tarmobstruksjon: En Gjennomgang Av Klinisk Erfaring.”Ann Afr Med, 2011 Jan-Mar; 10(1):45-50. doi:10.4103/1596-3519. 76586.
- Levis JT. Cauda Equina syndrom. West J Emerg Med. 2009 Februar;10(1):20.
- Gardner A, Gardner E, Morley T. Cauda equina syndrom: en gjennomgang av dagens kliniske og medisinsk-juridiske stilling. Eur Spine J. 2011 Mai;20 (5): 690-697. doi: 10.1007 / s00586-010-1668-3.
- Winge K, Rasmussen D, Werdelin LM. Forstoppelse i nevrologiske sykdommer. J Neurol, Nevrokirurg Psykiatri 2003 Jan; 74: 13-19.
- Bharucha AE, Phillips SF. Megakolon: Akutt, Giftig Og Kronisk. Curr Behandle Alternativer Gastroenterol.1999 Desember; 2 (6): 517-523.
- Kessmann J. Hirschsprungs sykdom: diagnose og behandling. Am Fam Lege. 2006 Oktober 15;74 (8): 1319-1322.
- Cuda T, Gunnarsson R, De Costa A. Symptomer Og diagnostiske kriterier for ervervet Megakolon – en systematisk litteraturgjennomgang. BMC Gastroenterol. 2018 Jan 31;18(1):25. doi: 10.1186 / s12876-018-0753-7.
- Ferreira-Santos R, Carril C. Kjøpte megacolon I Chagas ‘ sykdom. Dis Kolon Endetarm. 1964 September-Oktober; 7: 353-364. doi:10.1007 / BF02616842.
- Trottier M, Erebara A, Bozzo P. Behandling av forstoppelse under graviditet. Kan Fam Lege. 2012 August; 58 (8): 836-838.
- Ruhl, C. E., J. E. Everhart. Risikofaktorer For Inguinal Brokk Blant Voksne I DEN AMERIKANSKE Befolkningen. Am J Epidemiol. 2007 Mai 15;165 (10): 1154-61. Doi 10.1093 / aje / kwm011.
- Moore Lj, Moore Fa Tidlig Diagnose Og Evidensbasert Behandling Av Kirurgisk Sepsis. J Intensiv Omsorg Med. 2013 Mar; 28 (2): 107-17. Doi 10.1177/0885066611408690.
- Celayir MF, Kö Hm, Uludag M. Stercoral perforering av rektosigmoid kolon på grunn av kronisk forstoppelse: en kasusrapport. Int J Surg Sak Rep. 2017; 40: 39-42. doi:10.1016 / j. ijscr.2017.09.002.
- Re GL, Mantia FL, Picone D, Salerno S, Vernuccio F, Midiri M. Tynntarm Perforeringer: Hva Radiologen Trenger Å Vite. Seminarer I Ultralyd, CT OG MR. 2016;37(1):23-30. Doi:10.1053 / j. sult.2015.11.001.
- Jenkins JT, O ‘ Dwyer PJ. Inguinal brokk. BMJ. 2008;336(7638):269-72.
- Ö S, Andresen K, Rosenberg J. Etiologi Av Inguinal Brokk: En Omfattende Gjennomgang. Foran Surg. 2017;4: 52. Publisert 2017 Sep 22. doi: 10.3389 / fsurg.2017.00052
- Cologne KG, Ault GT. Rektale Fremmedlegemer: Hva Er Dagens Standard? Clin Kolon Rektal Surg. 2012 Desember;25 (4): 214-218. doi:10.1055/s-0032-1329392.
- Kasotakis G, Roediger L, Mittal S. Rektale fremmedlegemer: en saksrapport og gjennomgang av litteraturen. Int J Surg Sak Rep. doi: 2011;3(3):111-5.
- Barndom forstoppelse: evaluering og ledelse. Clin Kolon Rektal Surg. 2005; 18 (2): 120-7.
- Huang CL, Kuo E. Mekanisme for hypokalemi i magnesiummangel. J Am Soc Nephrol. 2007 Oktober; 18 (10): 2649-52. Epub 2007 Sep 5. Doi: 10.1681 / ASN.2007070792.
- Kostoglou-Athanassiou I, Ntalles K. Hypothyroidism-nye aspekter av en gammel sykdom. Hippokratia. 2010;14(2):82-7.
- Kwaku MP, Burman KD. Myxedema Koma. J Intensiv Omsorg Med. 2007:22(4):224-231. Doi:10.1177 / 0885066607301361.
- Nimmons D, Limdi JK. Eldre pasienter og inflammatorisk tarmsykdom. Verden J Gastrointest Pharmacol Ther. 2016;7(1):51-65.
- Matsuoka K, Kobayashi T, Ueno F, Et al. Evidensbasert klinisk praksis retningslinjer for inflammatorisk tarmsykdom. J Gastroenterol. 2018;53(3):305-353.
- Av Dombal FT, Watts JM, Watkinson G, Goligher JC. Lokale komplikasjoner av ulcerøs kolitt: striktur, pseudopolypose og karsinom i kolon og endetarm. Br Med J. 1966;1(5501):1442-7.