Colonoscopy Screening Among US Adults Aged 40 or Older With a Family History of Colorectal Cancer
- Meng-Han Tsai, MHA; Sudha Xirasagar, PhD, MBBS; Yi-Jhen Li, PhD; Piet C. De Groen, MD
- Abstract
- Inleiding
- methoden
- onderzoekspopulatie
- metingen
- statistische analyse
- resultaten
- discussie
- Dankbetuigingen
- Auteursinformatie
- Tables
- Tabel 1. Colorectale Kanker (CRC) Screening in Aanmerking komen voor de Volwassen Respondenten in de Leeftijd van 40 Jaar of Ouder, die Door CRC Familie Historya, National Health Interview Survey 2005 en 2010 (n = 26,064)
- Tabel 2. Colorectale kanker (CRC) Screening Status per leeftijdsgroep en CRC familie Historia, National Health Interview Survey 2005 en 2010 (n = 26,064)
- Tabel 3. Aangepast Waarschijnlijkheid van Colonoscopie Onder ONS, Volwassenen van 40 jaar of Ouder Met een Familiale Voorgeschiedenis van Colorectale Kanker (CRC)a, van de National Health Interview Survey 2005 en 2010 (n = 26,064)b
- Bijlage. National Health Interview Survey (NHIS) Questions on Colorectal Cancer Family History and Screening Tests, 2005 and 2010
Meng-Han Tsai, MHA; Sudha Xirasagar, PhD, MBBS; Yi-Jhen Li, PhD; Piet C. De Groen, MD
Suggested citation for this article: Tsai M, Xirasagar S, Li Y, De Groen PC. Colonoscopie Screening bij Amerikaanse volwassenen van 40 jaar en ouder met een familiegeschiedenis van colorectale kanker. Terug Chronic Dis 2015; 12: 140533. DOI: http://dx.doi.org/10.5888/pcd12.140533external pictogram.
PEER REVIEWED
PEER REVIEWED
Abstract
Inleiding
colonoscopie screening vermindert de incidentie en mortaliteit van colorectale kanker (CRC). CRC-screening wordt aanbevolen op de leeftijd van 50 voor mensen met een gemiddeld risico. Screening van eerstegraads familieleden van CRC-patiënten wordt aanbevolen om te beginnen op de leeftijd van 40 of 10 jaar vóór de leeftijd bij diagnose van de jongste familielid gediagnosticeerd met CRC. CRC incidentie is onlangs toegenomen onder jongere Amerikanen, terwijl het is gedaald onder oudere Amerikanen. Het doel van deze studie was om te bepalen of eerstegraads familieleden van CRC-patiënten worden gescreend volgens de aanbevolen richtlijnen.
methoden
we bestudeerden colonoscopiescreeningspercentages onder de Amerikaanse populatie die een CRC-familiegeschiedenis rapporteerde aan de hand van gegevens van de National Health Interview Survey uit 2005 en 2010.
resultaten
van 26.064 in aanmerking komende respondenten meldden 2.470 een CRC-familiegeschiedenis; van degenen met een familiegeschiedenis had 45,6% een colonoscopie (25,2% in 2005 en 65,8% in 2010). Het colonoscopiepercentage onder eerstegraads familieleden van 40 tot 49 jaar in 2010 (38.3%) was ongeveer de helft van die van eerstegraads familieleden van 50 jaar of ouder (69,7%). Eerstegraads familieleden hadden bijna twee keer zoveel kans op een colonoscopie als niet-eerstegraads familieleden (aangepaste odds ratio , 1,7; 95% betrouwbaarheidsinterval, 1,5–1,9), maar degenen in de leeftijd van 40 tot 49 hadden minder kans op een colonoscopie dan degenen in oudere leeftijdsgroepen (aor, 2,6 voor leeftijd 50-64; AOR, 3,6 voor leeftijd ≥65). Interacties met leeftijd, verzekering en ras/etniciteit waren niet significant. Het feit dat de ziektekostenverzekering de kans op screening verdrievoudigde.
conclusie
ondanks een 5-voudige toename van de colonoscopiescreeningspercentages sinds 2005, zijn de percentages onder eerstegraads familieleden jonger dan de conventionele screeningsleeftijd achtergebleven. Screening promotie gericht op deze groep kan stoppen met de recente stijgende trend van CRC onder jongere Amerikanen.
Top
Inleiding
colorectale kanker (CRC) is de op een na belangrijkste kanker in de Verenigde Staten; 132.700 nieuwe gevallen en 49.700 sterfgevallen worden verwacht in 2015 (1-3). De jaarlijkse daling van 4,3% in incidentie bij volwassenen van 50 jaar en ouder wordt beïnvloed door de gelijktijdige 1.8% jaarlijkse toename onder volwassenen jonger dan 50 jaar; voor deze jongere leeftijdsgroep wordt tegen 2030 een toename van de CRC-incidentie van 28% tot 46% verwacht (1,3). Jongere CRC-patiënten krijgen doorgaans een diagnose van meer gevorderde ziekte en hebben een slechtere overlevingskans dan oudere CRC-patiënten, en zij zijn verantwoordelijk voor 6,5% van de totale CRC-sterfgevallen (2,4).
ongeveer 30% van de CRC-patiënten rapporteert een familiegeschiedenis van CRC: daarvan heeft 5% een van de goed gekarakteriseerde erfelijke syndromen (bijv. Lynch syndroom, familiale adenomateuze polyposis), en de resterende 25% zijn eerstegraads familieleden van sporadische (nonhereditary) CRC patiënten. Een eerstegraads familielid is een biologische ouder, broer of zus, of kind van een CRC-patiënt (5-7). Eerstegraads familieleden hebben 2 tot 3 keer het risico op het ontwikkelen van geavanceerde adenomen en kanker dan de algemene bevolking. Het risico neemt toe naarmate de leeftijd van het familielid bij de diagnose afneemt en het aantal familieleden met CRC toeneemt (8,9). Ongeveer 23% van de CRC-patiënten jonger dan 45 jaar melden een familiegeschiedenis van CRC (10). Tijdige screening van eerstegraads familieleden is daarom een belangrijk instrument om het percentage CRC te verlagen.
omdat colonoscopie de verwijdering mogelijk maakt van goedaardige poliepen die 75% tot 80% van de CRC ‘ s veroorzaken, kan colonoscopie screening de CRC-incidentie met 83% en de CRC-mortaliteit met 89% (11-14) verminderen. Het American College Of Gastroenterology adviseert eerstegraads familieleden van CRC-patiënten die hun kankerdiagnose vóór de leeftijd van 60 kregen om colonoscopie screening op de leeftijd van 40 (13) te beginnen. De recente toename van CRC-incidentie onder jongere volwassenen vraagt om meer aandacht voor jongere eerstegraads familieleden (3,4). Studies over de screeningpercentages onder eerstegraads familieleden zijn gedateerd, zijn beperkt tot die van 50 jaar of ouder, of zijn single-center studies (15,16). Systematische beoordelingen vonden lage percentages van colonoscopie screening onder eerstegraads familieleden (31% -40%), hoewel de meeste richtlijnen benadrukken het belang van colonoscopie screening voor deze groep met een hoger risico (16). We hebben een populatie-gebaseerde studie uitgevoerd van CRC screening bij eerstegraads familieleden jonger (leeftijd 40-49) dan de conventionele screening leeftijd van 50.
Top
methoden
onderzoekspopulatie
gepoolde gegevens van de 2005 en 2010 National Health Interview Survey (NHIS) werden gebruikt. De NHIS is een jaarlijkse, cross-sectionele, nationaal representatieve huishoudenenquête die gegevens over CRC om de 5 jaar verzamelt via de sectie “familiegeschiedenis en kankerscreening.”De vragen over kanker familiegeschiedenis (Appendix) vragen of de biologische ouder van de respondent, broer of zus, of kind ooit kanker had en vragen over het type kanker. De vragen over het type CRC-screening en het tijdstip van de meest recente screeningstest zijn in overeenstemming met de screeningaanbevelingen van de US Preventive Services Task Force (USPSTF) (12,13,17). Ons onderzoeksteekproef bestond uit alle respondenten die voor screening in aanmerking kwamen in de 2 enquêtes (figuur): alle respondenten van 50 jaar of ouder en alle respondenten van 40 tot 49 jaar die een familiegeschiedenis van CRC meldden. Van de 36.575 respondenten van 40 jaar of ouder in de 2 enquêtes, hebben we 10.511 respondenten van 40 tot 49 jaar uitgesloten die ofwel meldden geen CRC-familiegeschiedenis te hebben (n = 3.517) of niet reageerden op de vraag (n = 6.994). Van 26.064 CRC–screening-in aanmerking komende respondenten, 2.470 waren eerstegraads familieleden van CRC-patiënten en 10.454 waren niet eerstegraads familieleden; we waren niet in staat om de familiegeschiedenis te bepalen van 13.140 respondenten (50 jaar of ouder die niet reageerden op de vraag over de familiegeschiedenis).
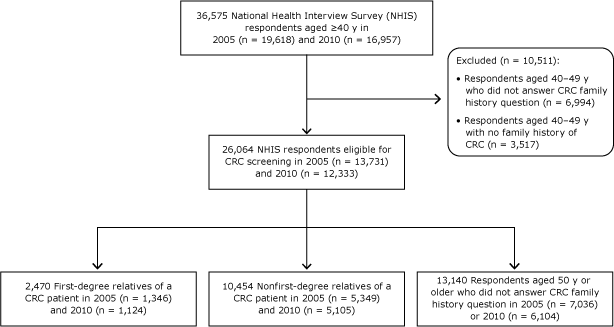
figuur. Studiesteekproef geselecteerd uit de respondenten van de nationale Gezondheidsenquêtes, 2005 en 2010. Afkorting: CRC, colorectale kanker.
metingen
omdat colonoscopie het meest effectieve screeningsinstrument is om CRC te voorkomen en vooral belangrijk kan zijn voor eerstegraads familieleden (11,13), hebben we colonoscopie screening en eventuele CRC screening geanalyseerd. Per USPSTF aanbevelingen, CRC screening voltooiing werd gedefinieerd als de volgende: colonoscopie in de afgelopen 10 jaar, een fecale bloedtest (FOBT of FIT) in het afgelopen jaar, sigmoidoscopie in de afgelopen 5 jaar, of computertomografie (CT) colonografie in de afgelopen 5 jaar (12,13). Onze belangrijkste afhankelijke variabelen van belang waren colonoscopie voltooiing (ja of nee) en elke CRC screening (ja of nee). De belangrijkste onafhankelijke variabelen waren familiegeschiedenis van CRC( eerste graad relatief, niet eerste graad relatief, of geen antwoord op de vraag), leeftijd (40-49 jaar, 50-64 jaar, of ≥65 jaar), ras / Etniciteit (Blank, Afro-Amerikaans, Latijns-Amerikaans of andere) en ziektekostenverzekering (particuliere; Openbaar, met inbegrip van Medicaid en Medicare; of onverzekerd). Enquêtejaar (2005 of 2010) werd gebruikt om veranderingen in de tijd te onderzoeken. We controleerden voor burgerlijke staat en opleidingsniveau (18).
statistische analyse
we gebruikten χ2-tests om de verschillen tussen subgroepen afzonderlijk te onderzoeken voor 2005 en 2010. Gewogen logistische regressieanalyses van de gepoolde gegevens werden gebruikt om de waarschijnlijkheid van colonoscopiescreening (vs geen colonoscopie) en CRC-screening (vs geen screening) te modelleren. We bestudeerden verenigingen met CRC familiegeschiedenis, ziektekostenverzekering, leeftijd, geslacht, en ras/etniciteit, controlling voor burgerlijke staat en onderwijs. Interacties van familiegeschiedenis met leeftijd, geslacht, ras/etniciteit en ziektekostenverzekering werden getest. We hebben gewogen regressieanalyses uitgevoerd om rekening te houden met de stratificatiehiërarchie en non-respons bias en gebruikten een 2-zijdige test van significantie op de .01 niveau zoals aanbevolen door het Nationaal Centrum voor gezondheidsstatistieken. SAS v9. 3 (SAS Institute Inc) werd gebruikt.
Top
resultaten
de samengevoegde steekproef bestond uit 26.064 respondenten (13.731 in 2005 en 12.333 in 2010). Het colonoscopiepercentage was 49,1% in 2010, ongeveer 3 keer het percentage van 16,5% in 2005. Onder eerstegraads familieleden voltooide 65,8% colonoscopie in 2010 en 25,2% in 2005, vergeleken met 57,0% in 2010 en 19,0% in 2005 onder niet-eerstegraads familieleden en 38,5% in 2010 en 12,7% in 2005 onder niet-respondenten (Tabel 1). Gebruik van flexibele sigmoidoscopie, FOBT en CT colonografie was verwaarloosbaar. Hoewel het colonoscopiepercentage tussen 2005 en 2010 verdrievoudigde onder eerstegraads familieleden van 40 tot 49 jaar (Tabel 2), was het percentage onder deze jongere groep in 2010 (38,3%) ongeveer de helft van het percentage (69,7%) onder eerstegraads familieleden van 50 jaar of ouder (69,1% onder volwassenen van 50-64 jaar en 70,3% onder degenen van ≥65 jaar).
de kans op een colonoscopie versus het niet hebben van een colonoscopie was 5 keer hoger in 2010 dan in 2005 na aanpassing voor leeftijd, geslacht, ras/etniciteit, ziektekostenverzekering en andere covariabelen (aangepaste odds ratio, 5,4; 95% betrouwbaarheidsinterval , 5,0–5,8) (Tabel 3). Eerstegraads familieleden hadden 70% meer kans op een colonoscopie dan niet-eerstegraads familieleden (AOR, 1,7; 95% BI, 1,5–1,9). Niet-respondenten hadden ongeveer half zoveel kans als niet-eerste graad familieleden om een colonoscopie te hebben. De waarschijnlijkheid van colonoscopie bij eerstegraads familieleden in de leeftijd van 40 tot 49 jaar was ongeveer een derde van die van de oudere leeftijdsgroepen (aor, 2,6 voor degenen tussen 50 en 64 jaar; AOR, 3,6 voor degenen ≥65 jaar). Respondenten die een particuliere of openbare ziektekostenverzekering hadden, hadden drie keer zoveel kans op een colonoscopie als degenen die niet verzekerd waren (aor, 3.3 voor particuliere verzekeringen; aor, 3.4 voor openbare verzekeringen). Afro-Amerikanen en blanken hadden evenveel kans op een colonoscopie. Interacties van de eerste graad relatieve status met leeftijd, ziektekostenverzekering en ras/etniciteit waren niet significant. De resultaten veranderden niet toen de gegevens over alle screeningstests werden gecombineerd.
Top
discussie
de belangrijkste bevinding van deze studie is dat eerstegraads familieleden jonger dan de conventionele screeningsleeftijd van 50 jaar minder vaak een colonoscopie hebben gehad dan volwassenen van 50 jaar of ouder. Hoewel studies de screeningpercentages onder eerstegraads familieleden van overgeërfde CRC-syndromen documenteren, zijn er weinig studies beschikbaar over eerstegraads familieleden van sporadische CRC-patiënten, hoewel zij de grootste subgroep met een hoger risico in de populatie zijn. Onze studie toont de noodzaak aan om de screeningpercentages in deze subgroep te verhogen, in het bijzonder eerstegraads familieleden jonger dan 50 vanwege de recente toename van CRC onder Amerikaanse volwassenen in deze leeftijdsgroep.
het lage percentage colonoscopieën onder jongere eerstegraads familieleden (40%) dat in onze studie werd waargenomen, moet worden gezien in het licht van de veelvoudige toename van het aantal colonoscopieën tussen 2005 en 2010 (69,7%) onder volwassenen in de veelgebruikte screeningsleeftijd. Studies bij eerstegraads familieleden van sporadische CRC-patiënten waren ofwel gericht op eerstegraads familieleden van 50 jaar of ouder, ofwel gebruikten monsters van gemengde leeftijd zonder onderscheid te maken tussen jongere eerstegraads familieleden. Onze andere onderzoeksresultaten komen ook overeen met die van eerdere studies (19-22). Onder de bevolking van 50 jaar en ouder waren de colonoscopiepercentages hoger bij eerstegraads familieleden dan bij niet-eerstegraads familieleden. Een recente studie met behulp van NHIS 2010 gegevens over volwassenen van 50 jaar of ouder gemeld colonoscopie percentages van 72,3% onder eerstegraads familieleden en 53,5% onder niet-eerstegraads familieleden, vergelijkbaar met onze bevinding (19). Een studie gebaseerd op NHIS 2000 gegevens over volwassenen in de leeftijd van 41 tot 75 meldde colonoscopie percentages van 27,8% onder eerstegraads familieleden en 7,7% onder niet eerstegraads familieleden (20). Er is slechts 1 op de populatie gebaseerde studie met NHIS 2000-gegevens over jongere eerstegraads familieleden beschikbaar: hoewel er geen onderscheid werd gemaakt tussen screeningstypen, werd gemeld dat 15,8% van de mannen en 8,9% van de vrouwen in de leeftijd van 40 tot 49 jaar een CRC-screeningstest hadden (22). Eén meta-analyse van 7 onderzoeken meldde een gepoolde colonoscopie van 40% bij alle eerstegraads familieleden van 40 jaar of ouder; geen enkel onderzoek in de analyse omvatte recente gegevens (23).
onze bevindingen zijn ook consistent met de bevindingen van single-center studies. Een op de praktijk gebaseerde patiëntenquête in 2004 toonde een colonoscopiepercentage van 29.6% onder eerstegraads familieleden jonger dan 50 jaar en 76% onder eerstegraads familieleden van 50 jaar of ouder. Slechts 39% van de eerstegraads familieleden jonger dan 50 was ooit door hun arts gevraagd naar een CRC-familiegeschiedenis, en bijna de helft (46%) was van mening dat de screening zou moeten beginnen op de leeftijd van 50 (24). Een andere studie meldde dat het gebrek aan aanbeveling van de arts de belangrijkste reden was dat eerstegraads familieleden jonger dan 50 jaar geen colonoscopieonderzoek hadden ondergaan (25). Het gebrek aan bewustzijn bij eerstegraads familieleden van de noodzaak van vroegtijdige screening en het ontbreken van aanbevelingen van artsen lijken belangrijke redenen te zijn voor de lage screeningspercentages bij eerstegraads familieleden jonger dan 50 jaar. Screening onderwijs kan een groter effect hebben onder eerstegraads familieleden vanwege hun persoonlijke blootstelling aan CRC door familieleden.
Consistent met eerdere studies, vonden we dat het hebben van een ziektekostenverzekering verhoogde de kans op colonoscopie screening (19,23,26,27). Colonoscopie screening percentages onder Medicare ingeschreven personen steeg na 2001, toen colonoscopie dekking werd gelanceerd, van een gemiddeld kwartaalpercentage van 285 per 100.000 begunstigden in 1992-1997 tot 1.919 per 100.000 begunstigden in 2001-2002 (28). De Affordable Care Act (ACA) vereist nu eerste-dollar dekking van preventieve diensten, met inbegrip van colonoscopie, een bepaling die niet van kracht was tijdens de NHIS 2010 enquête. De bevordering van Screening bij jongere eerstegraads familieleden in de ACA-omgeving heeft een grotere kans om de screeningpercentages te verhogen dan in de pre-ACA-omgeving, hoewel we enige verzwakking van het effect zouden verwachten vanwege de algemene neiging van jongere volwassenen om geen gebruik te maken van preventieve gezondheidsdiensten en omdat grandfathered gezondheidsplannen niet verplicht zijn om te voldoen aan de ACA-Bepalingen (4).
onze studie heeft verschillende beperkingen. De eerste is reactiesnelheid bias: de helft van de steekproef beantwoordde de vraag van de familiegeschiedenis niet, en zij verschilden systematisch van de helft die de vraag beantwoordde: zij waren half zo waarschijnlijk als niet-eerste graad verwanten om colonoscopieonderzoek te hebben ondergaan. Een andere beperking is dat de gegevens zelf werden gerapporteerd (dat wil zeggen dat de gegevens niet uit medische dossiers werden gehaald), wat kan hebben geresulteerd in overschatting van de screeningpercentages (19,29). Tot slot, onevenwichtige celgroottes van de familiegeschiedenis variabele (2,470 vs 10,454) kan de nauwkeurigheid van odds ratio schattingen te beperken.Ondanks deze beperkingen is onze studie belangrijk om te benadrukken dat eerstegraads familieleden van 40 tot 49 jaar van CRC-patiënten een onderbelichte (en potentieel lonende) groep zijn voor gerichte bevordering van CRC-preventie. Screening promotie moet gericht zijn op zowel artsen als patiënten: het waarschuwen van eerstelijnsartsen om jongere patiënten te betrekken bij het leren over een potentiële CRC familiegeschiedenis en het opleiden van CRC-patiënten om hun eerstegraads familieleden te waarschuwen om screening discussies met hun artsen te starten. Ons recente rapport van een 83% reductie in CRC incidentie en een 89% reductie in CRC mortaliteit na screening colonoscopies zou enthousiasme voor colonoscopie screening bij zowel patiënten als artsen moeten stimuleren (11). In combinatie met de ACA-bepalingen die dekking van screeningprocedures vereisen, kunnen dergelijke inspanningen helpen de toename van CRC onder Amerikanen jonger dan 50 jaar arresteren (1,10).
Top
Dankbetuigingen
dit werk werd gedeeltelijk ondersteund door financiering van het National Cancer Institute onder subsidie nr. 1R15CA156098-01 (Sudha Xirasagar, hoofdonderzoeker) en de Mayo Clinic.
Top
Auteursinformatie
correspondent: Sudha Xirasagar, PhD, MBBS, Department of Health Services Policy and Management, University of South Carolina, Arnold School of Public Health, 915 Greene St, Room 352, Columbia, SC 29208. Telefoon: 803-576-6093. E-mail: [email protected] auteur affiliaties: Meng-Han Tsai, Yi-Jhen Li, University of South Carolina, Columbia, South Carolina; Piet C. De Groen, Mayo Clinic College Of Medicine, Rochester, Minnesota.
Top
- American Cancer Society. Kanker feiten & cijfers 2015. Atlanta( GA): American Cancer Society; 2015.
- Siegel R, Desantis C, Jemal A. Colorectal cancer statistics, 2014. CA Cancer J Clin 2014; 64(2): 104-17. CrossRefexternal icon PubMedexternal icon
- Bailey CE, Hu CY, You YN, Bednarski BK, Rodriguez-Bigas MA, Skibber JM, et al. Toenemende verschillen in de leeftijdsgebonden incidentie van colon en rectale kankers in de Verenigde Staten, 1975-2010. JAMA Surg 2015; 150 (1):17-22. CrossRefexternal icon PubMedexternal icon
- 4. Fairley TL, Cardinez CJ, Martin J, Alley L, Friedman C, Edwards B, et al. Colorectale kanker bij Amerikaanse volwassenen jonger dan 50 jaar, 1998-2001. Cancer 2006; 107 (5 Suppl):1153-61. CrossRefexternal icon PubMedexternal icon
- Grady WM. Genetische tests voor patiënten met een hoog risico op darmkanker. Gastro-enterologie 2003;124 (6): 1574-94. CrossRefexternal icon PubMedexternal icon
- Jasperson KW, Tuohy TM, Neklason DW, Burt RW. Erfelijke en familiaire darmkanker. Gastro-enterologie 2010; 138(6): 2044-58. CrossRefexternal icon PubMedexternal icon
- Kerber RA, Neklason DW, Samowitz WS, Burt RW. Frequentie van familiaire colonkanker en erfelijke nonpolyposis colorectale kanker (Lynch syndroom) in een grote populatie database. Fam Cancer 2005; 4 (3):239-44. CrossRefexternal icon PubMedexternal icon
- Butterworth AS, Higgins JPT, Pharoah P. relatieve en absolute risico van colorectale kanker voor individuen met een familiegeschiedenis: een meta-analyse. Eur J Cancer 2006; 42 (2): 216-27. CrossRefexternal icon PubMedexternal icon
- Cottet V, Pariente A, Nalet B, Lafon J, Milan C, Olschwang S, et al. Colonoscopische screening van eerstegraads familieleden van patiënten met grote adenomen: verhoogd risico op colorectale tumoren. Gastro-enterologie 2007; 133 (4): 1086-92. CrossRefexternal icon PubMedexternal icon
- Fuchs CS, Giovannucci EL, Colditz GA, Hunter DJ, Speizer FE, Willett WC. Een prospectieve studie van de familiegeschiedenis en het risico op colorectale kanker. N Engl J Med 1994; 331 (25):1669-74. CrossRefexternal icon PubMedexternal icon
- Xirasagar S, Li YJ, Hurley TG, Tsai MH, Hardin JW, Hurley DM, et al. Colorectal cancer prevention by an optimized colonoscopy protocol in routine practice. Int J Cancer 2015;136(6):E731–42. PubMedexternal icon
- 1US Preventive Services Task Force. Screening for colorectal cancer: U.S. Preventive Services Task Force recommendation statement. Ann Intern Med 2008;149(9):627–37. CrossRefexternal icon PubMedexternal icon
- Rex DK, Johnson DA, Anderson JC, Schoenfeld PS, Burke CA, Inadomi JM; American College of gastro-enterology. American College Of Gastroenterology guidelines for colorectal cancer screening 2009 . Am J Gastroenterol 2009; 104 (3): 739-50. CrossRefexternal icon PubMedexternal icon
- Winawer SJ, Zauber AG, Ho MN, O ‘ Brien MJ, Gottlieb LS, Sternberg SS, et al. Preventie van colorectale kanker door colonoscopische polypectomie. N Engl J Med 1993; 329(27): 1977-1981. CrossRefexternal icon PubMedexternal icon
- Siegel RL, Jemal A, Ward EM. Toename van de incidentie van colorectale kanker bij jonge mannen en vrouwen in de Verenigde Staten. Cancer Epidemiol Biomarkers Prev 2009; 18 (6):1695-8. CrossRefexternal icon PubMedexternal icon
- Henrikson NB, Webber EM, Goddard KA, Scrol a, Piper M, Williams MS, et al. Family history and the natural history of colorectal cancer: systematic review. Genet Med 2015. . PubMedexternal icon
- National Center for Health Statistics, Division of Health Interview Statistics, Centers for Disease Control and Prevention. National Health Interview Survey public use data file 2010. Hyattsville (MD): Nationaal Centrum voor gezondheidsstatistieken; 2011.
- James TM, Greiner KA, Ellerbeck EF, Feng C, Ahluwalia JS. Disparities in colorectal cancer screening: een op richtlijnen gebaseerde analyse van therapietrouw. Ethn Dis 2006; 16 (1):228-33. PubMedexternal icon
- Shapiro JA, Klabunde CN, Thompson TD, Nadel MR, Seeff LC, White A. Patterns of colorectal cancer test use, including CT colonography, in the 2010 National Health Interview Survey. Cancer Epidemiol Biomarkers Vorige 2012; 21 (6): 895-904. CrossRefexternal icon PubMedexternal icon
- Longacre AV, Cramer LD, Gross CP. Screening colonoscopie gebruik bij individuen met een hoger risico op colorectale kanker. J Clin Gastroenterol 2006;40 (6): 490-6. CrossRefexternal icon PubMedexternal icon
- Mack LA, Cook LS, Temple WJ, Carlson LE, Hilsden RJ, Paolucci EO. Colorectale kankerscreening bij eerstegraads familieleden van patiënten met colorectale kanker: voordelen en barrières. Ann Surg Oncol 2009;16 (8): 2092-100. CrossRefexternal icon PubMedexternal icon
- Shah m, Zhu K, Palmer RC, Wu H. Family history of cancer and utilisation of prostate, colorectal and skin cancer screening tests in U. S. men. Vorige Med 2007;44(5):459–64. CrossRefexternal icon PubMedexternal icon
- Ait Ouakrim D, Lockett T, Boussioutas A, Hopper JL, Jenkins MA. Screening participatie voor mensen met een verhoogd risico op colorectale kanker als gevolg van familiegeschiedenis: een systematische review en meta-analyse. Fam Cancer 2013; 12 (3): 459-72. CrossRefexternal icon PubMedexternal icon
- Fletcher RH, Lobb R, Bauer MR, Kemp JA, Palmer RC, Kleinman KP, et al. Screening van patiënten met een familiegeschiedenis van colorectale kanker. J Gen Intern Med 2007; 22 (4): 508-13. CrossRefexternal icon PubMedexternal icon
- Codori AM, Petersen GM, Miglioretti DL, Boyd P. Health beliefs and endoscopic screening for colorectal cancer: potential for cancer prevention. Prev Med 2001;33(2 Pt 1):128–36. CrossRefexternal icon PubMedexternal icon
- Courtney RJ, Paul CL, Sanson-Fisher RW, Macrae FA, Carey ML, Attia J, et al. Individual- and provider-level factors associated with colorectal cancer screening in accordance with guideline recommendation: a community-level perspective across varying levels of risk. BMC Public Health 2013;13:248. CrossRefexternal icon PubMedexternal icon
- Matthews BA, Anderson RC, Nattinger AB. Colorectal cancer screening behavior and health insurance status (United States). Cancer Causes Control 2005;16(6):735–42. CrossRefexternal icon PubMedexternal icon
- Gross CP, Andersen MS, Krumholz HM, McAvay GJ, Proctor D, Tinetti ME. Relation between Medicare screening reimbursement and stage at diagnosis for older patients with colon cancer. JAMA 2006;296(23):2815–22. CrossRefexternal icon PubMedexternal icon
- Gordon NP, Hiatt RA, Lampert DI. Concordantie van zelf-gerapporteerde gegevens en medische dossiers audit voor zes kankerscreening procedures. J Natl Cancer Inst 1993; 85 (7): 566-70. CrossRefexternal icon PubMedexternal icon
Top
Tables
 Tabel 1. Colorectale Kanker (CRC) Screening in Aanmerking komen voor de Volwassen Respondenten in de Leeftijd van 40 Jaar of Ouder, die Door CRC Familie Historya, National Health Interview Survey 2005 en 2010 (n = 26,064)
Tabel 1. Colorectale Kanker (CRC) Screening in Aanmerking komen voor de Volwassen Respondenten in de Leeftijd van 40 Jaar of Ouder, die Door CRC Familie Historya, National Health Interview Survey 2005 en 2010 (n = 26,064)
| Kenmerkend | 2005 (n = 13,731) | 2010 (n = 12,333) | ||||
|---|---|---|---|---|---|---|
| een familiegeschiedenis,% (n = 1,346) | Geen Familie Geschiedenis,% (n = 5,349) | Geen Reactie,% (n = 7,036) | een familiegeschiedenis,% (n = 1,124) | Geen Familie Geschiedenis,% (n = 5,105) | Geen Reactie,% (n = 6,104) | |
| Sexb | ||||||
| Man | 37.1 | 39.4 | 45.5 | 37.5 | 40.4 | 45.4 |
| Vrouw | 62.9 | 60.6 | 54.5 | 62.5 | 59.6 | 54.6 |
| Ageb, y | ||||||
| 40-49 | 18.5 | 0 | 0 | 17.7 | 0 | 0 |
| 50-64 | 38.1 | 54.6 | 54.5 | 41.3 | 54.6 | 55.3 |
| ≥65 | 43.4 | 45.4 | 45.5 | 41.0 | 45.4 | 44.7 |
| Race/ethnicityb | ||||||
| Wit | 85.5 | 87.0 | 74.7 | 83.1 | 83.6 | 71.1 |
| Afrikaans-Amerikaans | 7.9 | 7.1 | 12.9 | 9.0 | 8.7 | 13.4 |
| Spaanse | 4.1 | 4.2 | 8.0 | 4.9 | 5.5 | 10.2 |
| Andere | 2.4 | 1.8 | 4.5 | 2.9 | 2.2 | 5.3 |
| Insuranceb | ||||||
| Privé | 44.9 | 43.8 | 41.9 | 46.3 | 41.2 | 40.0 |
| Openbaar | 48.7 | 49.8 | 49.7 | 46.0 | 51.5 | 49.9 |
| Onverzekerd | 6.4 | 6.3 | 8.0 | 7.4 | 7.1 | 9.8 |
| CRC screening typeb | ||||||
| Colonoscopie | 25.2 | 19.0 | 12.7 | 65.8 | 57.0 | 38.5 |
| Sigmoïdoscopie | 1.4 | 2.7 | 1.3 | 0.4 | 1.2 | 0.9 |
| FABT | 0.5 | 0.5 | 0 | 1.7 | 3.2 | 2.6 |
| CT çalanography | wat | wat | wat | 0.1 | 0 | 0.1 |
| geen screening | 73.0 | 77.9 | 85.7 | 32.1 | 38.6 | 57.9 |
Afkortingen: CT, computertomografie; FOBT, fecale occulte bloedtest; NA, niet gevraagd in de 2005 survey.
een familiegeschiedenis gedefinieerd als zelfrapportage als een eerstegraads familielid (biologische ouder, broer of zus of kind) van een CRC-patiënt.
b P < .001 voor alle tests van verschil tussen familiegeschiedenis, geen familiegeschiedenis, en geen respons groepen.
 Tabel 2. Colorectale kanker (CRC) Screening Status per leeftijdsgroep en CRC familie Historia, National Health Interview Survey 2005 en 2010 (n = 26,064)
Tabel 2. Colorectale kanker (CRC) Screening Status per leeftijdsgroep en CRC familie Historia, National Health Interview Survey 2005 en 2010 (n = 26,064)
| familiegeschiedenis / leeftijdsgroep | No.b | 2005 | 2010 | ||||
|---|---|---|---|---|---|---|---|
| Colonoscopie | FS/FOBT/CT–C | Geen Screening | Colonoscopie | FS/FOBT/CT–C | Geen Screening | ||
| Een familiegeschiedenis (n = 2,470) | |||||||
| 40-49 y | 251/196 | 12.7 | 1.6 | 85.7 | 38.3 | 3.1 | 58.7 |
| 50-64 y | 524/470 | 21.4 | 1.3 | 77.3 | 69.1 | 1.7 | 29.1 |
| ≥65 y | 571/458 | 32.0 | 2.5 | 65.5 | 70.3 | 2.2 | 27.5 |
| Geen familie geschiedenis (n = 10,454) | |||||||
| 50-64 y | 2,964/2,805 | 14.5 | 3.1 | 82.4 | 52.6 | 4.4 | 43.0 |
| ≥65 en | 2,385/2,300 | 23.4 | 3.2 | 73.4 | 61.2 | 4.7 | 34.1 |
| Geen antwoord (n = 13,140) | |||||||
| 50-64 en | 3,914/3,412 | 9.2 | 1.4 | 89.3 | 34.4 | 3.8 | 61.8 |
| ≥65 en | 3,122/2,692 | 15.3 | 1.8 | 82.8 | 40.9 | 3.1 | 56.0 |
Afkortingen: CT-C, computertomografie colonografie; FOBT, fecale occulte bloedtest; FS, flexibele sigmoidoscopie.
een familiegeschiedenis gedefinieerd als zelfrapportage als een eerstegraads familielid (biologische ouder, broer of zus of kind) van een CRC-patiënt.
B totaal aantal respondenten in de categorie in respectievelijk 2005 en 2010.
 Tabel 3. Aangepast Waarschijnlijkheid van Colonoscopie Onder ONS, Volwassenen van 40 jaar of Ouder Met een Familiale Voorgeschiedenis van Colorectale Kanker (CRC)a, van de National Health Interview Survey 2005 en 2010 (n = 26,064)b
Tabel 3. Aangepast Waarschijnlijkheid van Colonoscopie Onder ONS, Volwassenen van 40 jaar of Ouder Met een Familiale Voorgeschiedenis van Colorectale Kanker (CRC)a, van de National Health Interview Survey 2005 en 2010 (n = 26,064)b
| Categorie | Colonoscopie (vs Geen Colonoscopie), Odds Ratio (95% betrouwbaarheidsinterval) |
|---|---|
| Jaar | |
| 2005 | 1.0 |
| 2010 | 5.4 (5.0–5.8) |
| Geslacht | |
| Man | 1.0 (0.9–1.1) |
| Vrouwelijke | 1.0 |
| Leeftijd | |
| 40–49b | 1.0 |
| 50-64 | 2.6 (2.0–3.3) |
| ≥65 | 3.6 (2.7–4.7) |
| Ras/etniciteit | |
| Wit | 1.0 |
| Afrikaans-Amerikaans | 1.0 (0.9–1.1) |
| Spaanse | 0.8 (0.7–1.0) |
| Andere | 0.7 (0.6–0.8) |
| Familie geschiedenis van CRC | |
| een familiegeschiedenis | 1.7 (1.5–1.9) |
| Geen familie geschiedenis | 1.0 |
| Geen reactie | 0.5 (0.5–0.6) |
| Verzekering | |
| Privé | 3.3 (2.8–3.9) |
| Openbaar | 3.4 (2.8–4.1) |
| Onverzekerd | 1.0 |
een familiegeschiedenis gedefinieerd als zelf-rapportage als een eerstegraads familielid (biologische ouders, broer, zus of kind) van een CRC patiënt.
B aanvullend gecorrigeerd voor burgerlijke staat en onderwijs. Inkomsten waren niet significant en werden uitgesloten van het model.
Top
Bijlage. National Health Interview Survey (NHIS) Questions on Colorectal Cancer Family History and Screening Tests, 2005 and 2010
de survey questions on colorectal cancer family history and screening zijn te vinden in het monster adults cancer file. Vragen zijn vergelijkbaar in beide jaren. De oorspronkelijke vragen die worden gebruikt om de studievariabelen te creëren zijn de volgende::
| Vraag | antwoord |
|---|---|
| wat voor kanker had je vader? . . darm? | 1, vermeld; 2, niet vermeld; 7, geweigerd; 8, niet vastgesteld; 9, weet niet |
| wat voor kanker had je vader? . . rectum? | |
| wat voor kanker had je moeder? . . darm? | |
| wat voor kanker had je moeder? . . rectum? | |
| wat voor soort kanker had je (broer/broers). . . darm? | |
| wat voor soort kanker had je (broer/broers). . . rectum? | |
| wat voor soort kanker had je (broer/broers). . . rectum? | |
| wat voor soort kanker had je (zus/zussen). . . darm? | |
| wat voor soort kanker had je (zus/zussen). . . rectum? | |
| wat voor soort kanker had uw (zoon/zonen). . . darm? | |
| wat voor soort kanker had uw (zoon/zonen). . . rectum? | |
| wat voor soort kanker heeft uw (Dochter/Dochters) gehad . . . darm? | |
| wat voor soort kanker heeft uw (Dochter/Dochters) gehad . . . rectum? | |
| NHIS 2010 | |
| Meest recente sigmoïdoscopie, tijd categorieën (met behulp van 2005 methode) | 1, Een jaar geleden of minder; 2 Meer dan 1 jaar doch niet langer dan 2 jaar; 3, Meer dan 2 jaar, maar niet meer dan 3 jaar; 4, Meer dan 3 jaar, maar niet meer dan 5 jaar; 5, Meer dan 5 jaar, maar niet meer dan 10 jaar; 6 meer Dan 10 jaar geleden; 7, Geweigerd; 8, Niet vastgesteld; 9, weet niet |
| Meest recente thuis bloed in de ontlasting test -, tijd-categorieën (met behulp van 2005 methode) | |
| Meest recente CT colonography of virtuele colonoscopie, tijd categorieën | |
| NHIS 2005 | |
| Was dit het MEEST RECENTE examen een sigmoïdoscopie, colonoscopie, proctoscopie of iets anders? | 1, sigmoidoscopie; 2, colonoscopie; 3, Proctoscopie; 4, iets anders; 7, geweigerd; 8, niet vastgesteld; 9, weet niet |
| meest recente colorectale examen, tijd categorieën | 1, Een jaar geleden of minder; 2, Meer dan 1 jaar maar niet meer dan 2 jaar; 3, meer dan 2 jaar maar niet meer dan 3 jaar; 4, meer dan 3 jaar maar niet meer dan 5 jaar; 5, Meer dan 5 jaar maar niet meer dan 10 jaar; 6, meer dan 10 jaar geleden; 7, geweigerd; 8, niet vastgesteld; 9, weet niet |
| meest recente kantoor bloed ontlasting test, tijd categorieën | |
boven