articol
Josivan Gomes Lima1*, Marcel Cat Inkto Ferreira dos Santos1, Julliane Tamara ara Inktjo de Melo Campos2
1Departamento de medicina CL inktnica, disciplina de endocrinologia e metabologia. Spitalul Universit Otrivtrio Onofre Lopes, Universidade Federal do Rio Grande do Norte (UFRN), Natal, RN, Brazilia
2facultatea de științe ale Sănătății din Trairi, Universitatea Federală din Rio Grande do North (UFRN), Natal, RN, Brazilia
rezumat
lipodistrofia generalizată congenitală (CGL) este o boală autozomală rară și severă boala recesivă. Pacienții sunt defecți în depozitarea grăsimii corporale și, în consecință, depun grăsime în țesuturile ectopice, în principal ficat, și pot dezvolta ciroză. Rezistența la insulină este o constatare tipică, provocând diabet care necesită doze zilnice mari de insulină. În statul Rio Grande do Norte, Brazilia, avem una dintre cele mai mari cohorte de pacienți cu CGL. În acest articol, analizăm fiziopatologia, imaginea clinică și tratamentul acestei boli.
Introducere
diabetul de tip 2 este o problemă de sănătate mondială și, de obicei, rezultă din greutatea excesivă și creșterea grăsimii viscerale care determină rezistența periferică la insulină și incapacitatea pancreasului de a elibera insulină pentru a compensa această rezistență. Alte tipuri mai puțin frecvente de diabet apar din cauza mutațiilor genetice specifice, cum ar fi lipodistrofia generalizată congenitală (CGL), cunoscută și sub numele de lipodistrofie congenitală Berardinelli-Seip (BSCL). CGL este o boală autosomală recesivă care este clasificată în patru tipuri, pe baza mutației genetice. Genele modificate joacă funcții esențiale pentru formarea adipocitelor, producția de lipide și depozitarea corespunzătoare în interiorul adipocitelor. Mutațiile scad țesutul adipos cu depunerea consecventă a grăsimii în locurile ectopice, provocând ficat gras, alterarea metabolismului carbohidraților, rezistență severă la insulină cu hiperinsulinemie și caracteristici acromegaloide și dislipidemie1-3. Sindromul CGL are aproximativ 500 de cazuri raportate în lume. În Brazilia, în statul Rio Grande do Norte (RN), am diagnosticat, tratat și urmat 54 de cazuri în ultimii 20 de ani4, 5. Într-un studiu descriptiv care utilizează date secundare, am estimat un total de 103 pacienți în RN6. Aceasta indică o prevalență mult mai mare decât cea raportată în literatura de specialitate (1: 1 milion) 7.
formarea și depozitarea Triacilglicerolului în picături lipidice
biosinteza trigliceridelor și fosfolipidelor (figura 1a) începe cu glicerol-3-fosfat aciltransferază (GPAT) acilând glicerol-3-fosfat în poziția 1, formând 1-Acilglicerol-3-fosfat (acid lizofosfatidic). Este urmată de o altă etapă de acilare în poziția a doua de enzima AGPAT (1-Acilglicerol-3-fosfat aciltransferază), originară 1,2-Diacilglicerol-3-fosfat (acid fosfatidic). Este un pas intermediar cheie în calea biosintezei atât a trigliceridelor, cât și a fosfogliceridelor. Există 11 izoforme de enzime AGPAT, codificate de diferite gene4. AGPAT1 și AGPAT2 sunt cele mai studiate. AGPAT1 este prezent la niveluri ridicate în testicule, pancreas și, într-o măsură mai mică, în țesutul adipos și în alte țesuturi precum inima, placenta, creierul, plămânul, în timp ce AGPAT2 este abundent în țesutul gras. În etapele următoare, enzima citosolică fosfatidic acid fosfatază (PAP sau lipină) provine 1,2-diacilglicerol, iar 1,2-diacilglicerol aciltransferază (DGAT) formează triacilglicerol4. Acidul fosfatidic și diacilglicerolul pot provoca, de asemenea, alte fosfolipide, cum ar fi cardiolipina, fosfatidilinozitolul și fosfatidilcolina.
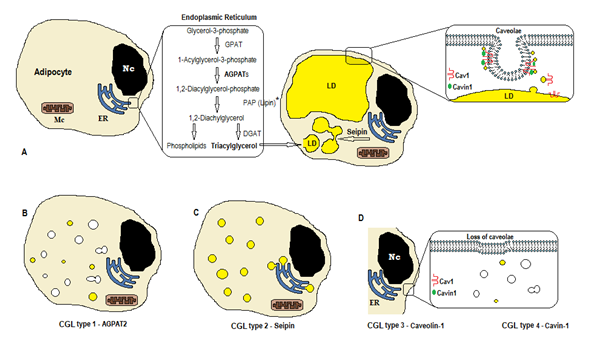
Figura 1. Schema sintezei trigliceridelor în funcție de tipurile CGL. (A) sinteza normală și depozitarea triacilglicerolului (TAG) în adipocite. (B) mutația AGPAT2 scade producția de etichete (unele sunt încă sintetizate sub stimularea altor AGPATs). (C) mutația genei seipin scade sinteza etichetei și formarea și fuziunea picăturilor lipidice (LD). (D) Caveolin-1 și Cavin-1 sunt necesare pentru formarea și stabilizarea caveolelor. Mutația în CAV1 (tip 3) sau CAVIN1 (tip 4) poate provoca pierderea caveolelor în membrană. Nc, nucleus. Reticulul endoplasmatic. Mc, mitocondriile. * Lipina este o enzimă citosolică ancorată de seipin în ER.
aceste reacții apar în reticulul endoplasmatic al adipocitelor (ER), unde o acumulare progresivă de trigliceride determină formarea picăturilor mici de lipide (LD)8. Produsul genei BSCL2 este o proteină transmembranară numită seipin care provoacă fuziunea LD mici, originare LD mari. Seipin se află în ER și se concentrează la joncțiunea cu LD în curs de formare, facilitând traficul de lipide între ER și LD și încorporarea trigliceridelor în LD9. Seipin poate acționa, de asemenea, ca o ancoră ER la enzima citosolică Lipina 1. Pe lângă faptul că este necesar pentru fuziunea, dimensiunea și morfologia picăturilor lipidice, seipina este esențială și pentru adipogeneză (prin interacțiunea cu Lipina 1) și lipoliza trigliceridelor celulare10, 11. Deficiența seipinei împiedică diferențierea pre-adipocitelor de adipocite și afectează maturizarea finală9, după cum arată studiile efectuate pe celule stem mezenchimale cu bscl2 eliminat12. Țesuturile non-adipoase exprimă, de asemenea, seipin și trebuie determinate alte funcții.
în adipocite, caveolele, care sunt invaginații specializate cu membrană de 50-100nm, reprezintă 20% din suprafața membranei plasmatice, făcând adipocitele celulele cu cea mai mare densitate de caveole13. Formarea picăturilor lipidice necesită o proteină de membrană (Caveolin – componenta principală a membranelor caveolae) și o proteină citoplasmatică (Cavin-1)14. Genele CAV1, CAV2 și CAV3 codifică trei forme de caveolin cu structuri similare (Caveolin-1, Caveolin-2 și, respectiv, Caveolin-3). Caveolina-1 și Caveolina-2 sunt prezente în adipocite, fibroblaste și celule endoteliale, iar Caveolina-3 este prezentă numai în mușchiul scheletic și cardiac13, 15. Caveolin-1 este cel mai important și cel mai studiat. Se exprimă în două izoforme diferite (1a și 1b). Caveolina – 1 se translocă din membrana plasmatică în picăturile lipidice, fiind necesară traficului și metabolizării lipidelor16. Picăturile lipidice stochează trigliceridele după hrănire și aceste molecule sunt hidrolizate în acid gras și eliberate în timpul postului; acest mecanism poate fi reglat de Caveolin-116. Deficitul de Caveolin-1 crește, de asemenea, susceptibilitatea la moartea celulară prin autofagie17.
gena CAVIN1 codifică o proteină citoplasmatică numită proteină asociată caveolae 1 (Cavin-1)14, 16, care este obligatorie pentru formarea și stabilizarea caveolae. Cavin-1 este exprimat în adipocite, celule musculare și alte celule și este, de asemenea, esențial în transmiterea semnalelor originare din caveolae14, 18. Knockout-ul genei CAV1 provoacă o lipsă de caveole în celulele non-musculare, în timp ce knockout-ul CAVIN1 provoacă absența caveolelor în toate țesuturile, inclusiv în mușchi14. Lipsa caveolelor poate afecta reglarea lipolizei, a fluxului de acizi grași, a sintezei trigliceridelor și a semnalelor altor căi.
tipuri de CGL
pe baza modificărilor genetice detectabile, sunt descrise patru tipuri. Tipurile 1 și 2 sunt responsabile pentru peste 95% din cazuri, iar tipul 2 are un fenotip mai grav afectat. Doar un caz de tip 3 și aproximativ 30 de cazuri de tip 4 au fost raportate4.
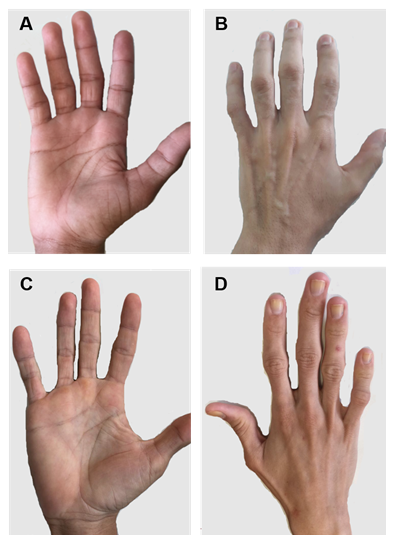
Figura 2. Mâinile pacienților cu CGL tipurile 1 și 2. (A) și (B) vederi anterioare și posterioare ale mâinilor pacienților de tip 1. Aparent mâini normale, deoarece există încă țesut mecanic de grăsime. (C) și (D) vederi anterioare și posterioare ale mâinilor pacienților de tip 2. Severitatea bolii este mai mare, iar lipsa de grăsime este evidentă și ușor de observat.
CGL tip 1. În 1999, Garg și colab. a descris mutația pacienților pe cromozomul 9q34, iar trei ani mai târziu Agarwal și colab. a arătat AGPAT2 ca enzimă afectată de această mutație2, 19. Datorită mutației acestui AGPAT2, nici una sau producția minimă de triacilglicerol se întâmplă prin stimulul altor izoforme. Fenotipul șoarecilor knockout AGPAT2 este similar cu cel al oamenilor cu tip CGL, confirmând rolul acestei enzime în fiziopatologie20, 21.
CGL tip 2. Magre și colab. au fost primii care au identificat mutația genei seipin (cromozomul 11q13)3. Mutațiile (în mare parte prostii) ale genei seipin (BSCL2) produc o proteină trunchiată și pot afecta metabolismul lipidic prin diferite mecanisme: a) scăderea stabilității seipinei; b) reducerea capacității de a lega Lipina 1; și C) eșecul oligomerizării și localizării exclusiv la membrana ER11. Unele celule sunt încă capabile să genereze triacilglicerol și picături mici de lipide, dar picăturile mari de lipide sunt absente din cauza pierderii capacității de fuziune a acestor picături mici de lipide. Există, de asemenea, un eșec în exprimarea factorilor adipogeni, cum ar fi receptorul Gamma activat de proliferator peroxizom (PPARG), precum și adiponectina și proteina de legare a acizilor grași adipocite (FABP4)11, 16. Deficitul de seipină afectează adipogeneza, crește lipoliza și previne acumularea trigliceridelor în adipocite.
CGL tip 3. Acest tip a fost descris recent la un pacient care, în ciuda faptului că are fenotip CGL, nu a avut mutații în genele AGPAT2 sau BSCL222. Șoarecii cu mutație în Cav1 sunt rezistenți la obezitatea indusă de dietă și au rezistență la insulină, hipertrigliceridemie, adiponectină scăzută, masă redusă de grăsime și adipocite mici16. După alegerea genelor candidate pe baza studiilor efectuate la șoareci, Kim și colab. a confirmat prezența unei mutații nonsens în gena caveolin-1 (CAV1), pe cromozomul 7q3122.
CGL tip 4. În acesta este un tip rar gena afectată este CAVIN1, care codifică proteina Cavin-1. La om, a fost raportat la pacienții cu lipodistrofie congenitală generalizată și distrofie musculară15, 23.
recent, au fost descrise mutații în genele PCYT1A și PPARG cauzând lipodistrofie24, 25.
caracteristici clinice
pacienții cu LCG prezintă de obicei facies acromegaloide, acanthosis nigricans, phebomegalie, hepatomegalie și hipertrofie musculară5, 26, 27. Mai mulți autori citează hernia ombilicală ca o constatare clinică a sindromului26. Am evaluat frecvența acesteia la seria noastră de pacienți și niciunul dintre ei nu a prezentat această modificare28. De fapt, absența țesutului adipos periumbilic provoacă proeminența cicatricii ombilicale, iar acest lucru poate fi diagnosticat în mod eronat ca o hernie28, 29.
odată ce adipocitele nu pot stoca în mod adecvat grăsimea, aceasta se acumulează în alte țesuturi, cum ar fi ficatul și mușchii, provocând rezistență severă la insulină. Densitometria osoasă (DXA)poate prezenta densitate minerală osoasă normală sau ridicată30 și grăsime corporală totală redusă (de obicei mai mică de 6%) 27. Ca o consecință a grăsimii corporale scăzute, și adiponectina serică și leptina sunt scăzute27. Deoarece leptina este esențială în controlul foametei, acești pacienți au de obicei hiperfagie, care este ușor evidentă încă din copilărie. Adiponectina joacă un rol important ca sensibilizant la insulină, iar lipsa acesteia agravează rezistența la insulină. În ciuda acestui fapt, inițial, glucoza și hemoglobina glicată sunt normale în detrimentul nivelurilor foarte ridicate de insulină. Diabetul începe de obicei la pubertate; în seria noastră, vârsta medie de debut a fost de 15,8 x7,1 ani27. Inițial, acestea sunt controlate cu medicamente orale, necesitând doze mari de insulină în câțiva ani27. Hipertensiunea arterială apare la o treime dintre pacienți27.
există câteva caracteristici clinice specifice fiecărui tip de CGL. Pacienții cu tip 1 prezintă încă grăsime adipoasă Mecanică, în special în palme, tălpi, orbitale, regiuni peri-articulare31. În schimb, pacienții de tip 2 prezintă o absență a țesuturilor grase metabolice și mecanice. Seipin este foarte exprimat în creier și cerebel și este, de asemenea, implicat în reglarea funcțiilor neuronale. Mai mult de jumătate dintre pacienții de tip 2 au unele deficiențe cognitive1, 8. Tipurile 3 și 4 au conservarea grăsimii mecanice și a măduvei osoase, iar tipul 4 are slăbiciune musculară asociată cu creatin kinază serică ridicată și instabilitate spinală15.
există, de asemenea, caracteristici clinice specifice sexului. Ovarele polichistice și amenoreea sunt comune32. Ciclurile menstruale revin de obicei la normal cu utilizarea metreleptinei, probabil datorită îmbunătățirii sensibilității la insulină și restabilirii pulsatilității LH32. Bărbații de tip 2 pot avea teratozoospermie din cauza lipsei de seipin în celulele germinative33.
hipertrigliceridemia apare încă din primii ani de viață și poate provoca pancreatită acută. HDL este de obicei mai mic de 30 mg/dl. Creșteri ale enzimelor hepatice este, de asemenea, o constatare timpurie și provin din depunerea de grăsime în ficat. Reducerea progresivă a trombocitelor serice sugerează agravarea bolii hepatice și ciroza probabilă34.
deoarece Cavin-1 este prezent în celulele musculare, pacienții cu tip 4 prezintă slăbiciune musculară ușoară și creatin kinază crescută15.
speranța de viață, în principal în tipul 2, este substanțial scăzută, moartea nu apare rar înainte de vârsta de 30 de ani (experiența personală bazată pe 20 de pacienți care au decedat în ultimii 19 ani). Cauzele decesului sunt legate de diabet (insuficiență renală, moarte subită), ficat (ciroză, sângerare digestivă) sau infecții.
diagnostic și tratament
diagnosticul CGL se bazează pe date clinice: caracteristici acromegaloide, acantoză nigricans, reducerea grăsimii corporale totale, hipertrofie musculară și proeminența cicatricii ombilicale. De asemenea, datele de laborator pot arăta diabetul cu rezistență severă la insulină și hipertrigliceridemie. Testele imagistice pot ajuta la identificarea depozitelor ectopice de grăsime în principal în ficat și pancreas (steatoză hepatică cu hepatomegalie și steatoză pancreatică). DXA poate confirma grăsimea corporală scăzută și densitatea osoasă ridicată30.
tratamentul CGL constă în controlul strict al dietei cu scăderea aportului de grăsimi, în principal, trigliceride și alimente cu un indice glicemic ridicat pentru prevenirea și controlul comorbidităților29. Cu toate acestea, dieta ideală este un obiectiv provocator de atins din cauza apetitului crescut și a restricției severe susținute. Activitatea fizică ar trebui, de asemenea, încurajată pentru a îmbunătăți controlul comorbidităților, cu excepția pacienților cu contraindicații, cum ar fi cardiomiopatia severă29.
în ceea ce privește tratamentul medicamentos, acești pacienți pot fi tratați cu medicamentele obișnuite pentru diabet, hipertensiune arterială și ghiduri de dislipidemie. Prima alegere pentru tratamentul diabetului zaharat si rezistenta la insulina este metformina, dar, de obicei, nu este suficient. Spre deosebire de tratamentul lipodistrofiei parțiale, tiazolidindionele trebuie utilizate cu prudență29. Se utilizează și alți agenți antidiabetici orali, dar nu au fost studiați în mod specific la pacienții cu CGL. Există date la animale care sugerează că utilizarea inhibitorilor SGLT2 (dapagliflozin) ar putea avea beneficii în prevenirea cardiomiopatiei35; sunt necesare studii pentru a confirma acest lucru la om. Pe măsură ce boala progresează și apare o rezistență severă la insulină, sunt necesare doze zilnice mari de insulină. Lipsa țesutului adipos subcutanat este o problemă în administrarea dozelor mari de insulină. Poate fi necesară insulină mai concentrată (U-300 sau U500) 36. Acești pacienți prezintă dislipidemie severă, în principal datorită creșterii trigliceridelor și HDL scăzut și, prin urmare, utilizarea fibratului este uneori necesară pentru a preveni pancreatita acută. În plus, datorită riscului cardiovascular ridicat al acestor pacienți, trebuie luată în considerare intervenția cu o statină, iar țintele pentru LDL sau non-HDL trebuie să fie stricte29.
injecțiile zilnice de metreleptină determină o scădere semnificativă a poftei de mâncare și aduc beneficii prin scăderea glicemiei, trigliceridemiei și enzimelor hepatice. Se remarcă, în special la copii, reducerea circumferinței abdominale, probabil datorită reducerii hepatomegaliei.
concluzie
CGL este o boală rară și severă care poate apărea la diabet (care necesită de obicei doze mari de insulină) și moarte timpurie. Fenotipul pacientului este destul de caracteristic, necesitând totuși cunoașterea sindromului de către profesioniștii din domeniul sănătății pentru a face un diagnostic precoce. Metreleptina pare a fi singurul medicament în acest moment care poate modifica istoricul natural al bolii.
Conflict de interese: nici unul.
- Nelis T. explorarea fiziopatologiei din spatele lipodistrofiilor genetice și dobândite mai frecvente. Jurnalul de genetică umană. 2014 ianuarie; 59 (1): 16-23.
- Agarwal AK, Arioglu E, de Almeida S și colab. AGPAT2 este mutat în lipodistrofia generalizată congenitală legată de cromozomul 9q34. Nat Genet. 2002 Mai; 31 (1): 21-3.
- Magre J, Delepine M, Khallouf E și colab. Identificarea genei modificate în lipodistrofia congenitală Berardinelli-Seip pe cromozomul 11q13. Genetica naturii. 2001 August; 28 (4): 365-70.
- Patni N, Garg A. Lipodistrofii generalizate congenitale … noi perspective asupra disfuncției metabolice. Natura revizuiește Endocrinologia. 2015 Septembrie; 11 (9): 522-34.
- Garg A. lipodistrofii dobândite și moștenite. New England journal of medicine. 2004 strica 18; 350(12): 1220-34.
- de Azevedo Medeiros LB, Candido Dantas VK, Craveiro Sarmento AS și colab. Prevalența ridicată a lipodistrofiei congenitale Berardinelli-Seip în statul Rio Grande do Norte, nord-estul Braziliei. Diabetol Metab Syndr. 2017; 9: 80.
- Chiquette E, Oral EA, Garg A, și colab. Estimarea prevalenței lipodistrofiei generalizate și parțiale: constatări și provocări. Diabetul, sindromul Metabolic și obezitatea: ținte și terapie. 2017: 375-83.
- Wee K, Yang W, Sugii S, și colab. Spre o înțelegere mecanicistă a funcțiilor lipodistrofiei și seipinei. Rapoarte Bioscience. 2014; 34(5).
- Dollet L, Magre J, Cariou B, și colab. Funcția de seipin: noi perspective de la bscl2/seipin knockout modele mouse-ul. Biochimie. 2014 ianuarie; 96: 166-72.
- Sim MF, Dennis RJ, Aubry EM, și colab. Proteina lipodistrofie umană seipin este un adaptor de membrană ER pentru Lipina ADIPOGENĂ PA fosfatază 1. Metabolismul Molecular. 2012; 2(1): 38-46.
- Sim MF, Talukder MM, Dennis RJ, și colab. Analiza mutațiilor naturale în proteina lipodistrofie umană seipin relevă multiple mecanisme patogene potențiale. Diabetologia. 2013 noiembrie; 56 (11): 2498-506.
- Payne VA, Grimsey N, Tuthill A, și colab. Gena lipodistrofiei umane BSCL2 / seipin poate fi esențială pentru diferențierea normală a adipocitelor. Diabet. 2008 August; 57 (8): 2055-60.
- Cohen AW, Hnasko R, Schubert W, și colab. Rolul caveolae și caveolins în sănătate și boli. Recenzii fiziologice. 2004 octombrie; 84 (4): 1341-79.
- Pilch PF, Liu L. peșterile grase: caveolae, traficul de lipide și metabolismul lipidic în adipocite. Tendințe în endocrinologie și metabolism: TEM. 2011 august; 22 (8): 318-24.
- Hayashi YK, Matsuda C, Ogawa M și colab. Mutațiile PTRF umane determină deficiență secundară a caveolinelor, rezultând distrofie musculară cu lipodistrofie generalizată. J Clin Invest. 2009 septembrie; 119 (9): 2623-33.
- Parton RG, del Pozo MA. Caveolae ca senzori de membrană plasmatică, protectori și organizatori. Nature reviews Molecular cell biology. 2013 februarie; 14 (2): 98-112.
- Le Lay S, Briand N, Blouin CM și colab. Modelul de șoarece cu deficit de caveolin-1 lipoatrof dezvăluie autofagia în adipocitele mature. Autofagie. 2010 August; 6 (6): 754-63.
- Liu l, Brown D, McKee M, și colab. Eliminarea Cavin / PTRF provoacă pierderea globală a caveolae, dislipidemie și intoleranță la glucoză. Metabolismul celular. 2008 octombrie; 8 (4): 310-7.
- Garg a, Wilson R, Barnes R, și colab. O genă pentru hărțile lipodistrofiei generalizate congenitale la cromozomul uman 9q34. Jurnalul de endocrinologie clinică și metabolism. 1999 septembrie; 84 (9): 3390-4.
- Vogel P, Citește R, Hansen G, și colab. Patologia lipodistrofiei generalizate congenitale la șoarecii Agpat2 -/ -. Patologie veterinară. 2011 Mai; 48 (3): 642-54.
- Cortes VA, Curtis de, Sukumaran S, și colab. Mecanisme moleculare ale steatozei hepatice și rezistenței la insulină în modelul de șoarece cu deficit de AGPAT2 al lipodistrofiei generalizate congenitale. Metabolismul celular. 2009 februarie; 9 (2): 165-76.
- Kim ca, Delepine M, Boutet E și colab. Asocierea unei mutații caveolin-1 prostii homozigote cu lipodistrofie congenitală Berardinelli-Seip. J Clin Endocrinol Metab. 2008 Aprilie; 93 (4): 1129-34.
- Rajab A, Straub V, McCann LJ și colab. Aritmie cardiacă fatală și sindrom QT lung într-o nouă formă de lipodistrofie generalizată congenitală cu ondulare musculară (CGL4) datorată mutațiilor PTRF-CAVIN. Genetica PLoS. 2010 strica 12; 6 (3): e1000874.
- Payne F, Lim K, Girousse a și colab. Mutațiile care perturbă calea fosfatidilcolinei Kennedy la om cu lipodistrofie congenitală și boală hepatică grasă. Proc Natl Acad Sci U S A. 2014 Iunie 17; 111 (24): 8901-6.
- Dyment DA, Gibson WT, Huang L, și colab. Mutațiile bialelice la PPARG provoacă o lipodistrofie congenitală, generalizată, similară cu sindromul Berardinelli-Seip. Eur J Med Genet. 2014 Septembrie; 57 (9): 524-6.
- Garg A. recenzie clinică#: lipodistrofii: tulburări genetice și dobândite ale grăsimii corporale. Jurnalul de endocrinologie clinică și metabolism. 2011 noiembrie; 96(11): 3313-25.
- Lima JG, Nobrega LH, de Lima NN și colab. Datele clinice și de laborator ale unei serii mari de pacienți cu lipodistrofie generalizată congenitală. Diabetol Metab Syndr. 2016; 8: 23.
- Lima GJ, Lima NN, Oliveira CF și colab. Hernia ombilicală la pacienții cu sindrom Berardinelliseip: este într-adevăr hernie. J Clin Mol Endocrinol. 2015; 1(1): 3.
- Brown RJ, Araujo-Vilar D, Cheung PT, și colab. Diagnosticul și gestionarea sindroamelor de lipodistrofie: un ghid de practică Multi-societate. J Clin Endocrinol Metab. 2016 decembrie; 101 (12): 4500-11.
- Lima JG, Nobrega LH, Lima NN și colab. Densitatea osoasă la pacienții cu lipodistrofie congenitală Berardinelli-Seip este mai mare în locurile trabeculare și la pacienții de tip 2. J Clin Densitom. 2016 noiembrie 25.
- Simha V, Garg A. eterogenitatea fenotipică în distribuția grăsimilor corporale la pacienții cu lipodistrofie generalizată congenitală cauzată de mutații ale genelor AGPAT2 sau seipin. J Clin Endocrinol Metab. 2003 noiembrie; 88 (11): 5433-7.
- Musso C, Cochran e, Javor E, și colab. Efectul pe termen lung al terapiei recombinante cu metionil leptină umană asupra hiperandrogenismului și funcției menstruale la funcția feminină și hipofizară la pacienții lipodistrofici hipoleptinemici de sex masculin și feminin. Metabolismul. 2005 februarie; 54 (2): 255-63.
- Jiang M, Gao M, Wu C, și colab. Lipsa seipinei testiculare provoacă sindromul teratozoospermiei la bărbați. Proc Natl Acad Sci U S A. 2014 13 Mai; 111 (19): 7054-9.
- Mitchell o, Feldman DM, Diakow M, și colab. Fiziopatologia trombocitopeniei în boala hepatică cronică. Hepat Med. 2016; 8: 39-50.
- Joubert M, Jagu B, Montaigne D și colab. The Sodium-Glucose Cotransporter 2 Inhibitor Dapagliflozin Prevents Cardiomyopathy in a Diabetic Lipodystrophic Mouse Model. Diabetes. 2017 Apr; 66(4): 1030-40.
- Lima JG, Lima NN, Lima RLM, et al. Glargine U300 Insulin as a Better Option than Degludec U100 to Treat a Congenital Generalized Lipodystrophy Patient. Clin Diabetes Res. 2017; 1(1).