Cerebelitis aguda fulminante: ¿Una afección poco diagnosticada? / Anales de Pediatría
La cerebelitis aguda (AC) es un síndrome inflamatorio que causa disfunción cerebelosa aguda (ataxia, nistagmo o dismetría) a menudo en asociación con fiebre, dolor de cabeza, náuseas y alteración de la conciencia.1,2 Suele ocurrir en el contexto de una infección o después de una infección o vacunación, aunque hay casos en los que no se identifica un desencadenante.3-5
Por consenso, la ataxia cerebelosa se define como los casos con neuroimagen normal, mientras que la CA se define como los casos que presentan anomalías en la imagen, 3 y la resonancia magnética (RM) es el estándar de oro del diagnóstico. La tomografía computarizada (TC) puede ser útil durante la fase aguda para descartar otras etiologías y detectar el desarrollo de hidrocefalia aguda o compresión severa del tronco encefálico.
La cerebelitis aguda es un proceso poco frecuente y su diagnóstico es difícil, ya que su presentación y curso son muy heterogéneos. La intervención temprana es esencial para optimizar los resultados, por lo que se debe sospechar de esta enfermedad en pacientes con síntomas que sugieran compromiso de la fosa posterior.
La inflamación cerebelosa puede conducir a la compresión del tronco encefálico y causar alteraciones en el nivel de conciencia que pueden enmascarar las manifestaciones iniciales de compromiso cerebeloso, ya que los pacientes incluso pueden presentar coma y disfunción autonómica. Esta presentación, en la que predominan los síntomas de presión intracraneal elevada (RICP) sobre los síntomas cerebelosos y se asocia con inflamación significativa, se conoce como cerebelitis aguda fulminanta1 y debe considerarse en el diagnóstico diferencial de pacientes con RICP de inicio repentino.1 Esta forma de enfermedad conlleva un mayor riesgo de secuelas permanentes e incluso de muerte.1,4,6
Debido a la variable historia natural de la cerebelitis aguda, su tratamiento debe individualizarse.4 En casos leves sin progresión clínica o hallazgos de neuroimagen que sugieran un curso fulminante, puede ser suficiente un enfoque conservador con una estrecha monitorización. En casos moderados a graves, los medicamentos esteroides son el tratamiento de primera línea para reducir el efecto de masa de la inflamación, y la colocación de un drenaje ventricular externo (EVE) puede ser necesaria para controlar la hidrocefalia.
Presentamos ahora los casos de 3 pacientes de 7 a 12 años que recibieron un diagnóstico de CA, ninguno de los cuales tenía antecedentes personales o familiares de interés.
El primer paciente buscó atención por vómitos y malestar, y presentó a su llegada síndrome vasovagal, con alteración del nivel de conciencia, hipotonía y deterioro neurológico. Se realizó una tomografía computarizada craneal, y las imágenes mostraron hipodensidad en la región subcortical del hemisferio cerebeloso izquierdo (Fig. 1A). El paciente fue ingresado en la unidad de cuidados intensivos y se le ordenó una resonancia magnética craneal para hacer el diagnóstico diferencial entre lesión isquémica de la fosa posterior, encefalitis y CA (Fig. 1B), mientras que el paciente permaneció bajo monitorización continua (incluyendo presión intracraneal) e inició tratamiento con aciclovir y terapia antiagregante plaquetaria y con esteroides. A las 12 h del ingreso, el paciente desarrolló presión intracraneal y anisocoria elevadas, lo que llevó a la realización de una tomografía computarizada craneal. Con base en los resultados de la exploración, hemos decidido realizar una craniectomía descompresiva con la colocación de un VIDEO, que logró la estabilización. Posteriormente, el paciente inició la rehabilitación y mostró mejoría neurológica, aunque en la evaluación de seguimiento a los 4 meses aún estaban presentes secuelas, incluyendo disartria, hipotonía, incapacidad para mantenerse de pie y hemiparesia derecha. La resonancia magnética craneal de seguimiento reveló que el efecto de masa se había resuelto, pero también atrofia cerebelosa significativa.
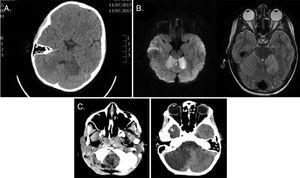
A) Tomografía computarizada craneal, plano axial: hipodensidad subcortical en el hemisferio cerebeloso izquierdo con apariencia inespecífica. B) Resonancia magnética de la cabeza, vista axial ponderada en T2: hiperintensidad en ambos hemisferios cerebelosos con difusión restringida y realce cortical después de la administración de contraste. C) Tomografía computarizada craneal, plano axial: evidencia de progresión de la isquemia cerebelosa asociada con hinchazón y efecto de masa y con descenso de las amígdalas cerebelosas al foramen magnum y ventrículo supratentorial elevado.
El segundo y el tercer paciente buscaron atención para el dolor de cabeza de aproximadamente una semana de duración que se había intensificado, interfiriendo con las actividades diarias y perturbando el sueño, y acompañado de vómitos. Los hallazgos del examen físico y de la tomografía computarizada fueron normales en ambos, y ambos ingresaron en el hospital para analgesia. Debido a la falta de respuesta, fueron evaluados por RM craneal (Fig. 2), lo que llevó al diagnóstico de CA. El manejo de la CA consistió en monitoreo y terapia con esteroides. Los pacientes respondieron bien, con mejoría de los síntomas y sin complicaciones, por lo que fueron dados de alta con una receta para un ciclo decreciente de esteroides. No hubo evidencia de secuelas en las evaluaciones de seguimiento. La resonancia magnética de seguimiento confirmó la resolución del efecto de masa.
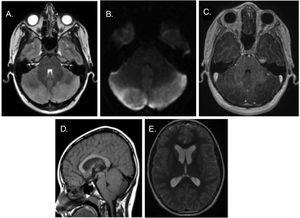
Resonancia magnética de la cabeza. A) Plano axial ponderado en T2: hiperintensidad e hinchazón en ambos hemisferios cerebelosos. B) Difusión restringida generalizada. C) Vista axial ponderada en T1: ausencia de realce tras la administración de contraste de gadolinio. D) Vista sagital ponderada en T1: descenso de amígdalas cerebelosas hacia el foramen magnum, desplazamiento anterior del tronco encefálico y compresión caudal leve del acueducto cerebral y el cuarto ventrículo. E) Dilatación ventricular supratentorial secundaria.
En los 3 casos descritos aquí, los síntomas asociados con RICP dominaron la presentación (dolor de cabeza y vómitos). El método utilizado para el diagnóstico fue la resonancia magnética. No identificamos una etiología probable en ningún caso, excepto en el primero, en el que se aisló el enterovirus a partir de 2 muestras de heces. El enfoque para el tratamiento de la CA fue la terapia con dosis altas de esteroides en todos los pacientes.
En conclusión, la CA fulminante requiere tratamiento médico urgente y, a veces, intervención quirúrgica. Por lo tanto, es importante que los médicos estén informados de esta enfermedad para que puedan sospecharla y realizar una resonancia magnética de cabeza urgente para el diagnóstico, lo que permite el inicio temprano del tratamiento.