Erityiset terapeuttiset toimenpiteet henkilöille, joilla on CP-vamma
- Johdanto
- todistusaineisto
- interventioita, joita ei enää pitäisi käyttää
- toimet, joilla pyritään parantamaan aktiivisuutta
- Kotiohjelmat
- Bimanual Training
- Constraint Induced Movement Therapy (CIMT)
- Kontekstikeskeinen terapia
- tavoitteellinen Harjoittelu / toiminnallinen harjoittelu
- Toimintaterapia botulinumtoksiinin jälkeen
- Hienomotorinen ohjaus
- kahdenvälinen koordinaatio
- ylävartalon lujuus ja vakaus
- keskiviivan ylittäminen
- visuaaliset motoriset taidot
- näköhavainto
- Omahoito
- kehon rakenteiden ja toimintojen parantamiseen tähtäävät toimenpiteet
- epilepsialääkkeet
- botulinumtoksiini (BoNT-a)
- bisfosfonaatit
- Valu (Nilkka)
- spastisuuslääkitys
- kuntoharjoittelu
- Lonkkaseuranta
- Painehoito
- selektiivinen Dorsal Rhizotomy (SDR)
Johdanto
CP-vammaisen lapsen vammat johtavat usein liikkeen puutteeseen ja hermovoiman heikkenemiseen sensorimotoreissa, mikä puolestaan voi vaikuttaa negatiivisesti taitojen hankkimiseen ja hermopiirien kehittymiseen . ICF: n näkökulmasta voidaan sanoa, että CP-vamma vaikuttaa ihmisen toimintaan (ml. kehon rakenteet), kehon toiminnot (esim. älyllinen), aktiviteetit (esim. kävely) ja osallistuminen (esim. Urheileminen), jotka puolestaan voivat aiheuttaa “vammaisuutta”, kuten vammaisuutta, toimintarajoituksia ja osallistumisrajoituksia. Lisäksi jokainen henkilö, jolla on CP-vamma, elää yksilöllisessä ympäristössä ja siten heidän asiayhteytensä vaikuttaa myös heidän riippumattomuutensa määrittämiseen, joka koostuu henkilökohtaisista tekijöistä ja ympäristötekijöistä . Terapeuttisilla toimenpiteillä pyritään motivoimaan liikkumista ja hermopiirien kehittymistä, jotta lapsen kehitys saataisiin mahdollisimman suureksi osaksi paremmaksi parantamalla vammaisuutta, minimoimalla aktiivisuusrajoitukset ja stimuloimalla osallistumista.
aiemmin ortopedinen leikkaus ja liikkeiden normalisointi olivat intervention ytimiä, mutta viime aikoina paikallinen spastisuuslääkitys ja motoriseen oppimiseen tähtäävät interventiot ovat saaneet laajemman todistepohjan ja niistä on tullut vakiokäytäntö. Vaikka CP-vammaiset lapset muodostavat hyvin heterogeenisen ryhmän, vaikuttaa siltä, että motoriset interventiot, joilla on suurimmat vaikutukset, sisältävät yhteisiä teemoja lapsen aloitteesta tapahtuvasta liikkumisesta, ympäristön muokkaamisesta/virikkeellisyydestä ja tehtäväkohtaisesta harjoittelusta . “Ylhäältä alas” – motorisia lähestymistapoja on tullut suositummiksi toimenpiteillä, joissa keskitytään erityistehtäväkoulutukseen kiinnostavissa toiminnoissa ja joissa ei välttämättä edes käsitellä taustalla olevia kehon rakenteiden ja toiminnan häiriöitä . Terveydenhuollon tarjoajan tehtävänä tulisi olla suunnitella palveluja, jotka perustuvat perheiden asettamiin tavoitteisiin ja toimia rehellisenä tietoresurssina perheelle tarjoamalla yksilöllistä hoitoa ja kertomalla avoimesti ennusteesta. Suositusten ja kliinisen käytännön välillä on edelleen ero, jossa kiinnitetään edelleen paljon huomiota lapsen muuttuviin näkökohtiin (eli kehon toimintoihin ja rakenteeseen), vaikka todisteet kannustavat aktiivisempaan ekologiseen interventioon .
perinteinen keskittyminen fyysisten vajavuuksien korjaamiseen on johtanut siihen, että monet terveydenhuoltojärjestelmät ovat tukeneet lähinnä vajavuustason toimenpiteitä. Kun päämääränä on filosofinen siirtyminen kohti osallistumisen, toiminnan ja ympäristön parantamista, näille tasoille suunnatut toimet ovat yhä tärkeämpiä. Tällä sivulla hahmotellaan CP-vammaisen interventioiden nykytilaa ja esitellään sitten lyhyesti ne lähestymistavat, joilla pyritään parempaan toimintaan ja kehon toimintaan, jotka on tunnustettu tehokkaimmiksi.
todistusaineisto
on raportoitu, että 30-40 prosentilla yleisesti käytetyistä tukitoimista ei ole ilmoitettua todistusaineistoa ja toiset 20 prosenttia toteutetuista tukitoimista on tehottomia, tarpeettomia tai jopa haitallisia . Yleiskuva CP: n nykyisistä terapeuttisista lähestymistavoista on esitetty kuviossa 1, joka on järjestetty tuloksen mukaan ja luokiteltu suosituksen “tee se” mukaan; “luultavasti tee se”; luultavasti älä tee sitä ” ja “älä tee sitä” mukaan.
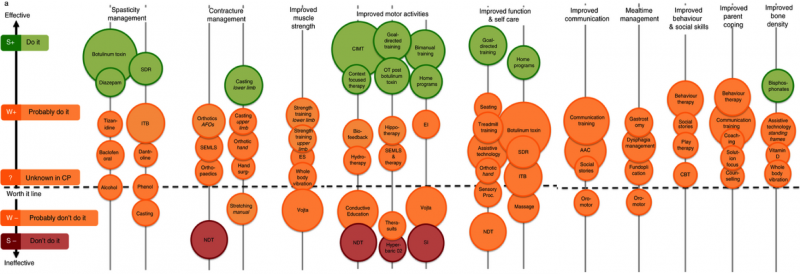
Kuva 1: CP-Vammaishoitojen tulokset. Ympyrän koko korreloi julkaistujen todisteiden määrän kanssa, värit liittyvät liikennevalojen toimintaan suosituksilla “tee se”; “luultavasti tee se”; luultavasti älä tee sitä ” ja “älä tee sitä”. ES=sähköstimulaatio; SEMLS=yksittäinen tapahtuma Monitasokirurgia; EI=varhainen interventio; NDT=Neurodevelopmentaalinen hoito; SI=sensorinen integraatio; SDR=selektiivinen Dorsal Rhizotomy; ITB=intratekaalinen baklofeeni; CIMT=Constaint Induced Movement Therapy; AAC=Augmented & Alternative Communication; CBT=Cognitive Behaviour Therapy. Adapted from Novak, I., Mcintyre, S., Morgan, C., Campbell, L., Dark, L., Morton, N.,… & Goldsmith, S. (2013). A systematic review of interventions for children with CP halsy: State of the evidence. Developmental Medicine & Child Neurology, 55 (10), 885-910.
valitettavasti vahvaa näyttöä on vain ICF: n kehon toimintoihin tai aktiivisuustasoihin suunnatuista toimenpiteistä, eikä ole olemassa interventioita, joilla olisi kovin vahva todistepohja osallistumiseen, ympäristöön tai henkilökohtaisiin tekijöihin puuttumiseen, vaikka nämä ovat yleensä filosofisia prioriteetteja. Vaikuttaa myös siltä, että positiiviset vaikutukset funktiotasolla eivät välttämättä johda “ylävirtaan” toimintaan tai osallistumiseen. Toisaalta aktiivisuustason vaikutukset eivät myöskään käännä “alavirtaan” kehon rakenteisiin ja toimintotasoihin .
Toimintaterapia, fysioterapia ja lääketiede ovat tieteenaloja, joihin kuuluu eniten CP-vammaan tehoavia toimenpiteitä. Muilla tieteenaloilla, kuten psykologialla, puhepatologialla, sosiaalityöllä ja kasvatuksella, on pienempi tai epäselvä todistuspohja. Tämä johtuu mahdollisesti perinteisestä keskittymisestä kehon toimintoihin ja vajavaisuuksiin sekä vasta hiljattain tapahtuneesta siirtymisestä kohti ympäristöä, henkilökohtaisia tekijöitä ja osallistumista. Viimeksi mainitun ryhmän työntekijät voivat kuitenkin käyttää muiden diagnostisten ryhmien (esim.bimanuaalinen koulutus) tai muiden väestöryhmien tutkimuksista saatuja todisteita, jotka voivat olla tehokkaita myös CP-vammassa näytön puuttumisesta huolimatta. Kognitiivisen käyttäytymisen terapian, varhaisen intervention, vanhemman koulutuksen ja ratkaisukeskeisen terapian kaltaisilla interventioilla on kaikilla hyvälaatuista näyttöä muissa kuin CP-vammaisissa väestöryhmissä.
viime aikoina tutkimukset ovat lisääntyneet räjähdysmäisesti, ja yhä tarkempia todisteita on saatavilla. Kuitenkin ongelmia paljon julkaistuja artikkeleita ovat huonolaatuisia malleja, vakavia metodologisia puutteita, huono relevanssi ja herkkyys tulos toimenpiteitä, vaikeuksia koota suuria homogeenisia näytteitä niche interventioita. Lisäksi erikoislaitteita ja apuvälinetekniikkaa on tutkittu liian vähän. Hyödyt ovat yleensä helposti havaittavia (esim. liikkuvuus), mutta tällä alalla on edelleen ongelmia, kuten laitteiden hylkäämistä, turhia toiveita ja turhaa vaivaa, sillä erikoistuneen oloinen apuvälineteknologia (robotiikka, puvut, laitteet) voi nostaa odotuksia hyvistä tuloksista ja johtaa ylirasittuneeseen käsitykseen laadukkaasta asiantuntijahoidosta.
huolimatta rajoituksista ja annettavista suhteellisen heikoista kliinisistä suosituksista varhaisen motorisen toimenpiteen mahdollinen hyöty on kuitenkin huomattavasti vähäisempi kuin haitan vähäinen riski . Seuraavassa osassa esitellään lyhyesti tehokkaimmat toimet toiminnoissa ja kehon toiminnoissa. Taulukossa 1 esitetään yleiskatsaus tehokkaimmista toimenpiteistä, joiden pitäisi olla osa CP-vammaisille henkilöille tarkoitettua tavanomaista hoitoa.

interventioita, joita ei enää pitäisi käyttää
kun lääkärit haluavat auttaa perheitä ja yksilöitä mahdollisimman hyvin, on epäloogista tarjota tehottomia ja mahdollisesti kalliita interventioita. Osa aiemmin tehokkaina pidetyistä toimenpiteistä on osoittautunut tehottomiksi, ja CP-Vammaishoito tulisi lopettaa. Näitä interventioita ovat kraniosakraalihoito, lonkan jäykistäminen, ylipainehappihoito, neurokehityshoito ja aistien integrointi.
huomattava on erityisesti yhä suosittu Neurodevelopmentaalinen lähestymistapa (NDT), jolla pyrittiin vähentämään hyperrefleksiaa asettamalla raaja uudelleen venytykseen, jolloin paikallinen kuvio katkeaa spastisuuden vähenemistä jäljittelevällä tavalla. On huomattava, että jotkut nykyiset NDT-terapeutit sisältävät muita näyttöön perustuvia hoitomenetelmiä NDT-tunnuksen alla (esim.perhekeskeiset lähestymistavat, motorinen oppiminen jne.).). Nämä havaitut paikalliset vaikutukset eivät kuitenkaan pitkällä aikavälillä vaikuta keskusjohtoiseen spastisuuteen. Ei ole todisteita, jotka tukisivat ajatusta, että primitiivisten refleksien estäminen edistäisi motorista kehitystä, ja vastaavasti “alhaalta ylöspäin” – lähestymistavat, joissa käsitellään taustalla olevia motorisia vajeita ja pyritään “valmistamaan” niitä toimintaan, ovat valitettavan vähän siirtyneet toiminnallisiin toimintoihin.
laadukas näyttö osoittaa, että valaminen on parempi vaihtoehto kuin NDT kontraktuuran hallinnassa; botulinumtoksiini on erittäin tehokas vaihtoehto NDT: lle sävynhallinnassa, koska NDT on tehoton tässä käyttöaiheessa; ja vaikka vähemmän tiedetään, parantaako NDT toimintaa, laadukas näyttö osoittaa, että toiminnallinen harjoittelu on parempi kuin NDT toimintakyvyn parantamisessa. Näin ollen ei ole tilanteita, joissa mitään NDT: n tavoitteita ei voitaisi saavuttaa tehokkaammalla hoidolla. Siksi, että halutaan tehdä parhaiten CP-vammaisille lapsille, on vaikea järkeistää perinteisen NDT: n jatkuvaa paikkaa kliinisessä hoidossa .
toimet, joilla pyritään parantamaan aktiivisuutta
näissä interventioissa yleisesti hiotaan lapsen vahvuuksia, heijastetaan heidän etujaan ja motivaatiotaan ja pyritään Viime kädessä auttamaan lapsia elämään osallistavaa ja tyydyttävää elämää.
Kotiohjelmat
yksilöllistä käytännön hoitoa ei ole aina saatavilla, riittävästi hoitoa ei ole saatavilla ja kliinisissä oloissa tehtävät toimenpiteet eivät sovellu yhtä hyvin lapsen ja heidän perheidensä yksilölliseen toimintaympäristöön. Kotiohjelmia terapeuttisena strategiana käytetään siksi monissa yhteyksissä, koska se on yhdenmukainen monien lääkärien suositteleman perhekeskeisen lähestymistavan kanssa. Koska kotiohjelmat tapahtuvat luonnollisessa ympäristössä (kuten koulussa tai kotona), saavutetut hyödyt olivat mielekkäämpiä ja toimivampia.
4-12-vuotiailla lapsilla on ehdotettu ja todettu toimivaksi seuraava 5-vaiheinen lähestymistapa.:
- luodaan yhteistyösuhde vanhempien ja terapeutin välille.
- yhteisesti sovittujen perhe-ja lapsitavoitteiden asettaminen. Tällaisia tavoitteita voivat olla tuottavuus, itsehoito, vapaa-ajan toiminta jne.
- valitaan terapeuttisia toimintoja, jotka keskittyvät perhetavoitteiden saavuttamiseen. Näitä voivat olla esimerkiksi tavoitteellinen harjoittelu, vanhempainkoulutus, käsialaharjoittelu, positiivisen käyttäytymisen tuki, Adaptiiviset laitteet, virkistys – /Liikuntahoito, voimaharjoittelu, leikkiterapia, rajoitteen aiheuttama Liikehoito jne.
- Vanhempien tukeminen koulutuksen, kotikäyntien ja edistymispäivitysten avulla motivaation ja sitoutumisen ylläpitämiseksi
- tulosten arviointi
vanhempien tulisi voida itse päättää, kuinka usein he voivat ja kuinka usein he voivat. 18 istuntoa kuukaudessa keskimäärin 15-20min per istunto todettiin olevan tehokas 8 viikon kuluttua motoristen toimintojen yläraajan.
Bimanual Training
bimanual training or Hand Arm bimanual Intensive Therapy (HABIT) tarjoaa intensiivistä bimanuaalista koordinaatioharjoittelua, jotta voidaan harjoitella bimanuaalisia taitoja. Tämä lähestymistapa kehitettiin vastauksena tunnistettuihin rajoitusten indusoimaan Liiketerapiaan (cimt), joka estää mahdollisuuden harjoitella bimanuaalisia taitoja erityisesti toiminnallisia toimintoja, jotka ovat luonnostaan bimanuaalisia .
Bimanuaalisessa harjoittelussa ei käytetä mitään fyysistä turvalaitetta, joka mahdollistaisi bimanuaalisten toimintojen harjoittamisen tyypillisesti antamalla nimenomaiset ohjeet siitä, miten kumpaakin kättä tulee käyttää ennen harjoitusta. Tämä lähestymistapa voi olla vaikea nuoremmille alle kouluikäisille lapsille, mutta kouluikäisille lapsille voidaan käyttää ikään sopivaa sakko-ja karkeamotorista kaksimanuaalista toimintaa, jossa lasten tulisi osallistua aktiivisesti ongelmanratkaisuun.
käsifunktion parantaminen CIMT: n avulla voidaan saavuttaa yhtä intensiivisellä bimanuaalisella lähestymistavalla. Viimeksi mainittu korostaa koulutuksen spesifisyyden merkitystä tavoitteiden saavuttamisen kannalta ja etenee paremmin kohti määriteltyjä tavoitteita, jotka olivat yleensä bimanuaalisia. Tuoreessa tutkimuksessa korostettiin myös taitoharjoittelun tarvetta, sillä se edistää motorisen aivokuoren plastisuutta enemmän kuin jäsentymättömät harjoitusryhmät .
yhteenvetona voidaan todeta, että koska useimmat tavoitteet ovat bimanuaalisia, parantunut bimanuaalinen suorituskyky on toiminnallisesti tärkeää, ja bimanuaalinen harjoittelu mahdollistaa näiden tavoitteiden suoran harjoittelun, joka tuottaa samanlaisia tuloksia kuin CIMT. Bimanuaalinen koulutus mahdollistaa kuitenkin paremman etenemisen kohti tavoitteiden saavuttamista. Hoitoa suunniteltaessa tulisi mieluiten harkita CIMT: n ja bimanuaalisen koulutuksen yhdistelmää.
Constraint Induced Movement Therapy (CIMT)
Constraint-induced movement therapy sisältää intensiivistä kohdennettua harjoittelua sairaan raajan kanssa samalla kun rajoitetaan vammatonta raajaa, mikä tarkoittaa, että tehtäväkohtaisen harjoittelun aikana hemiplegistä CP-vammaa sairastavat lapset pakotetaan käyttämään sairasta raajaansa. Neurologisen tapahtuman jälkeen, usein vaikuttaa käsi ja käsi ei käytetä riittävästi, vaikka on joitakin toiminnallista toimintaa läsnä. Tämän “opitun Ei-käytön” käsittelemiseksi kehitettiin cimt: n lähestymistapa, jossa ei-sairasta raajaa rajoitettiin pakottamalla sairastunut raaja työskentelemään. Tämä pakotettu terapia yhdistettynä muotoiluun ja tavoitteelliseen harjoitteluun tunnetaan nykyään yleisesti nimellä CIMT .
valitettavasti ei ole yksimielisyyttä cimt: n keskeisistä ominaisuuksista, jotka tulisi sisällyttää terapiaohjelmaan, koska se riippuu lapsen iästä, käytettävissä olevista materiaaleista, terapeutin kyvyistä ja käytettävissä olevasta perheen tuesta. Kuitenkin suunniteltaessa cimt ohjelma seuraavat parametrit on otettava huomioon:
- sisällyttämisen kriteerit: Hemipleginen CP-vamma, joskus on mainittu, että jos Vähäinen vapaaehtoinen ranneliike on läsnä tulokset ovat tehokkaampia.
- rajoituksen tyyppi: ei ole yksimielisyyttä siitä, mikä rajoituksen tyyppi on paras, mutta lähestymistavat vaihtelevat valusta lastoihin tai kangaskäpäliin. Bimanuaalisen koulutuksen edut huomioon ottaen hillitty käsivarsi voidaan parhaiten sisällyttää terapiaan auttamaan kärsivää kättä, koska useimmat toiminnalliset toiminnot suoritetaan lopulta bimanuaalisesti.
- rajoituksen kesto: yksimielisyyttä ei ole, mutta 2 tuntia päivässä voi olla hyvä ohjenuora, vaikka jotkut puoltavat, että “enemmän on parempi” ja jopa 6-10 tuntia päivässä on mahdollista. Ikä on ehkä otettava huomioon ja ehkä voidaan olettaa, että nuoremmat lapset ja pikkulapset tarvitsevat lyhyempiä interventiojaksoja kuin vanhemmat kouluikäiset lapset.
- Intervention kesto: yleensä CIMT: tä sovelletaan 6 viikon ajan ja pitempään, mieluiten lapsen luonnollisessa ympäristössä (kotona, koulussa jne.) mutta tämä voi olla haastavaa. Ei kuitenkaan ole mitään syytä soveltaa CIMT: tä vain kerran, ja sitä voitaisiin soveltaa useita kertoja eri kehitysvaiheissa osana elinikäistä suunnitelmaa.
Kontekstikeskeinen terapia
” Erilaiset ympäristöt voivat johtaa erilaisiin ratkaisuihin ja samassa ympäristössä; eri lapset voivat osoittaa erilaisia ratkaisuja .”
Nykyhoitomallit pitävät kuntoutustoimenpiteiden päätulosmittareina tehtävän loppuun saattamista ja toimintakyvyn parantamista liikekomponenttien korjaamisen tai normalisoinnin sijaan. Funktionaaliseen suorituskykyyn keskittymistä on kuvattu eri termeillä, muun muassa ekologisella tehtäväanalyysillä, funktionaalisella terapialla, tavoitteellisella funktionaalisella terapialla, aktiivisuuskeskeisellä ja tavoitteellisella, aktiivisuuskeskeisellä, tehtävälähtöisellä harjoittelulla jne.
lapsen, tehtävän ja ympäristön vuorovaikutuksesta syntyy tehokkaita ratkaisuja toiminnallisiin tehtäviin ja motorisiin tavoitteisiin. Kontekstikeskeisessä terapiassa pyritään muuttamaan tunnistettuja rajoitteita ympäristössä, mikä on ristiriidassa lapsen liikkumisen muutosten helpottamisen kanssa. Tavoitteena on muuttaa tehtävää tai ympäristöä toiminnallisen suorituskyvyn edistämiseksi. Mahdollinen lähestymistapa voisi näyttää seuraavanlaiselta:
- tunnistaminen motorisia tehtäviä lapsi oli käynnistämässä, yrittää muokata tai osoittaa kiinnostusta.
- tehtävän rajoitteiden tunnistaminen ja analysointi tehtävän suoritusta analysoimalla yhdessä vanhempien, lapsen ja terapeutin kanssa.
- hoito keskittyy ympäristön tai tehtävän muuttamiseen, mieluiten luonnollisessa ympäristössä (koulussa, kotona jne.)
edellä kuvattu kontekstikeskeinen lähestymistapa on ihanteellisesti yhdistetty tavoitteelliseen harjoitteluun, koska yhdistelmä on tehokkaampi kuin jokainen komponentti erikseen .
tavoitteellinen Harjoittelu / toiminnallinen harjoittelu
tavoitteiden asettaminen ammattilaisten ja vanhempien yhteistyönä tunnustetaan usein keskeiseksi toimenpideohjelman määrittämisessä. Tämä on sopusoinnussa nykyisten motorisen oppimisen teorioiden kanssa, joiden mukaan merkityksellisten tavoitteiden asettaminen on ratkaisevaa edistymisen kannalta. Tavoitteen asettamisen vaikutusta on kuitenkin vaikea erottaa varsinaisesta hoidosta . Useimmat vanhemmat kannattavat selkeiden tavoitteiden asettamista, jotka yhdessä toimintalähtöisten toimenpiteiden kanssa ovat yleensä lupaavia tuloksia. Lisää tietoa yhteistyön tavoitteiden asettamisesta on hahmoteltu Hinchcliffe A. Luku 6: lapsi, perhe ja terapeutti tiiminä.
Toimintaterapia botulinumtoksiinin jälkeen
botulinumtoksiinipistosten (BoNT-A) ja toimintaterapian yhdistelmä on tehokkaampi kuin pelkkä toimintaterapia alentamaan heikentymistä, parantamaan aktiivisuustason tuloksia ja tavoitteiden saavuttamista, mutta ei parantamaan elämänlaatua tai koettua itsetuntemusta. BoNT-a ei yksinään tehoa, jos sitä ei yhdistetä Toimintaterapiaan, joten sitä ei tule käyttää yksinään vaan yhdessä . Kun pistetään lihaksiin BoNT-a vähentää lihasten kireyttä. Toimintaterapian yhteydessä Bonta-pistoksilla käsivarsiin ja käsiin pyritään parantamaan hoidettujen raajojen liikkuvuutta ja toimintaa.
Toimintaterapia auttaa ihmisiä kehittämään tai palauttamaan itsenäiseen, tyydyttävään elämään tarvittavat taidot. Toimintaterapiassa “ammatti” ei viittaa omaan ammattiin. Pikemminkin sillä tarkoitetaan arkisia toimintoja, jotka antavat elämälle merkityksen, johon lapselle voi kuulua leikkiminen ja oppiminen. Toimintaterapiassa käytetään toiminnallisia toimintoja toimintakyvyn asteittaiseen parantamiseen, esim.
Hienomotorinen ohjaus
käden sorminäppäryyden parantaminen työskentelemällä käden lihasvoimalla, sormen eristämisellä,käden manipuloinnilla, kämmenen koukistamisella, peukalon vastustamisella ja Pihtiputaalla jne.
kahdenvälinen koordinaatio
opettaa lasta hallitsemaan kehon molempia puolia samanaikaisesti, kuten rummutusta, vierintätapin työntämistä ja rakennuslelujen repimistä toisistaan.
ylävartalon lujuus ja vakaus
vartalon (ydin), olkapää-ja rannelihasten vahvistaminen ja vakauttaminen harjoituksilla, kuten ryömimällä, mahan päällä maatessa lukiessa jne.
keskiviivan ylittäminen
esimerkiksi kuviokasien tekeminen serpentiineillä ja pallon heittäminen keskikohdasta oikealle tai vasemmalle.
visuaaliset motoriset taidot
käden ja silmän välisen koordinaation parantaminen esimerkiksi piirtämällä, nauhoittamalla helmiä tai makaronia sekä nappaamalla ja heittämällä palloa.
näköhavainto
parantaa kykyä ymmärtää, arvioida ja tulkita nähtävää, esimerkiksi aakkostotehtäviä, erimuotoisia pelejä ja vastaavia pelejä.
Omahoito
parantaa kykyä suoriutua päivittäisistä toiminnoista ja valmistaa lasta olemaan itsenäisempi kotona, koulussa ja yhteisössä.
kehon rakenteiden ja toimintojen parantamiseen tähtäävät toimenpiteet
CP-Vammaishoitojen ensisijainen tarkoitus ruumiinrakenteen ja toimintojen tasolla on lieventää CP-vamman luonnollista historiaa ja ehkäistä primaarisia ja sekundaarisia komplikaatioita.
epilepsialääkkeet
monipuolinen ryhmä epilepsiakohtausten hoitoon käytettäviä lääkeaineita. Vakavaa haittaa, jopa kuolemaa, voi syntyä ilman hoitoa.
botulinumtoksiini (BoNT-a)
yliaktiivisiin spastisiin lihaksiin pistetty lääkeaine paikallisesti ehkäisemään spastisuutta. BoNT-a-injektiot parantavat kävelytoimintaa yhdessä fysioterapian kanssa. Samoin BoNT-A: n käyttö käden toiminnan parantamiseen on tehokasta yhdessä toimintaterapian kanssa. Submandibulaaristen rauhasten injektiot vähentävät tehokkaasti kuolaamista.
bisfosfonaatit
luuston takaisinimeytymistä estävät lääkkeet osteoporoosin hoitoon. Positiivinen vaikutus luun mineraalitiheyden paranemiseen on nähtävissä, ja hoidon puuttumisen haittavaikutusten riski on suuri.
Valu (Nilkka)
kipsivalokset, joita levitetään raajoihin venyttämään lihaksia lihasten pidentämiseksi ja supistumisen vähentämiseksi. Sarjavalu, jossa valoksia vaihdetaan säännöllisesti, on yksi mahdollinen lähestymistapa. Voitot nilkan liikeradan ovat usein pieniä, mutta kliinisesti merkityksellisiä lapsille, jotka tarvitsevat enemmän dorsiflexion kävellä. Spastisuuden vähentäminen mainitaan usein valun tavoitteena, mutta valua ei tulisi käyttää tämän tavoitteen kanssa, koska keskitetysti ohjattu spastisuus ei vähene valun jälkeen.
spastisuuslääkitys
diatsepaami
kuntoharjoittelu
sisältää erilaisia suunniteltuja jäsenneltyjä toimintoja, joihin liittyy toistuvaa liikkumista ja jotka aiheuttavat energiakuluja fyysisen kunnon parantamiseksi tai ylläpitämiseksi. Kuntoharjoittelua olisi käytettävä osana pitkän aikavälin suunnitelmaa saavutettujen terveyshyötyjen säilyttämiseksi, ja se olisi tehtävä niiden lasten kanssa, joilla on riittävät motoriset taidot aerobisen harjoittelun suorittamiseen.
Lonkkaseuranta
aktiivinen ja säännöllinen lonkkanivelen eheyden tarkkailu ja hoito sijoiltaanmenojen estämiseksi.
Painehoito
painehaavojen ehkäisy hyvällä sijainnilla, uudelleensijoituksella ja käyttämällä sopivia tukipintoja.
selektiivinen Dorsal Rhizotomy (SDR)
neurokirurginen toimenpide, jossa selkäytimen hermojuuret erotetaan selektiivisesti spastisuuden lievittämiseksi. Tehokas vähentämään spastisuutta sekä parantamaan kävelykinematiikkaa. Toiminnan parantamisesta on jonkin verran näyttöä, mutta se on heikkoa, eikä sen pitäisi olla Erityisnosto-oikeuksien käytön ensisijainen tavoite.