Fulminant acute cerebellitis: alidiagnosoitu tila? / Anales de Pediatría
akuutti cerebelliitti (AC) on tulehduksellinen oireyhtymä, joka aiheuttaa akuutteja pikkuaivojen toimintahäiriöitä (ataksia, nystagmus tai dysmetria), joihin liittyy usein kuumetta, päänsärkyä, pahoinvointia ja tajunnan muutoksia.1,2 se esiintyy yleensä infektion yhteydessä tai infektion tai rokotuksen jälkeen, vaikka on tapauksia, joissa laukaisijaa ei tunnisteta.3-5
konsensuksen mukaan pikkuaivojen ataksia määritellään tapauksiksi, joissa on normaali neuroimagointi, kun taas AC määritellään tapauksiksi,joissa esiintyy kuvantamispoikkeavuuksia, 3 ja magneettikuvaus (MK) on diagnoosin kultakanta. Tietokonetomografia (CT) voi olla hyödyllistä aikana akuutin vaiheen sulkea pois muut etiologies ja havaita kehitystä akuutin vesipää tai vaikea puristus aivorungon.
akuutti cerebelliitti on harvinainen prosessi ja sen diagnosointi on haastavaa, koska sen esitystapa ja kurssi ovat laajalti heterogeenisiä. Varhainen interventio on välttämätöntä tulosten optimoimiseksi, joten tätä tautia on syytä epäillä potilailla, joilla on oireita, jotka viittaavat takakuopan toimintaan.
Pikkuaivotulehdus voi johtaa aivorungon puristumiseen ja aiheuttaa tajunnantason muutoksia, jotka saattavat peittää pikkuaivojen ensimmäiset oireet, sillä potilailla voi olla jopa kooma ja autonomisen hermoston toimintahäiriö. Tämä esitys, jossa kohonneet kallonsisäisen paineen (ricc) oireet ovat etusijalla pikkuaivojen oireisiin ja siihen liittyy merkittävä tulehdus, tunnetaan fulminanttina akuuttina aivo-selkäydintulehduksena1 ja se tulisi ottaa huomioon erotusdiagnostiikassa potilailla, joilla on äkillistä RICCIÄ.1 Tähän tautimuotoon liittyy lisääntynyt riski pysyviin jälkiseurauksiin ja jopa kuolemaan.1,4,6
akuutin cerebelliitin luonnonhistorian muuttujan vuoksi sen hoito on yksilöitävä.Lievissä tapauksissa, joissa ei ole kliinistä etenemistä tai neuroimaging-löydöksiä, jotka viittaavat fulminanttikurssiin, varovainen lähestymistapa ja tarkka seuranta voivat olla riittäviä. Kohtalaisissa tai vaikeissa tapauksissa, steroidi lääkkeet ovat ensilinjan hoito vähentää massan vaikutus tulehduksen, ja sijoittaminen ulkoisen kammion tyhjennys (EVD) voi olla tarpeen hallita vesipää.
esitämme nyt tapaukset, joissa 3 7-12-vuotiasta potilasta sai diagnoosin AC: stä, eikä yhdelläkään heistä ollut henkilökohtaista tai perhehistoriaa.
ensimmäinen potilas hakeutui hoitoon oksentelun ja huonovointisuuden vuoksi, ja hänelle ilmaantui saapuessaan vasovagaalinen oireyhtymä, johon liittyi tajunnan tason muutoksia, hypotoniaa ja neurologisia häiriöitä. Kallon CT tehtiin, ja kuvat osoittivat hypodensity subcortical alueella vasemman pikkuaivopuoliskon (Kuva. 1 A). Potilas otettiin teho-osastolle, ja kallon magneettikuvaus määrättiin tekemään erotusdiagnoosi takaruumiin iskeemisen vamman, aivotulehduksen ja AC: n (kuva. 1B), kun potilasta seurattiin jatkuvasti (mukaan lukien kallonsisäinen paine) ja hän aloitti asykloviiri-ja verihiutaleiden aggregaattihoidon sekä steroidihoidon. 12h: n päästä potilas kehitti kohonneen kallonsisäisen paineen ja anisokorian, mikä johti kallon CT-kuvaukseen. Skannauksen tulosten perusteella päätimme tehdä dekompressiivisen kraniektomian ja asettaa EVD: n, joka saavutti vakautuksen. Potilas aloitti myöhemmin kuntoutuksen ja osoitti neurologisen paranemisen, vaikka jälkitauteja oli vielä 4 kuukauden seurantatutkimuksessa, mukaan lukien dysartria, hypotonia, seisomiskyvyttömyys ja oikea hemipareesi. Kallon magneettikuvauksessa selvisi, että massavaikutus oli parantunut, mutta myös merkittävä pikkuaivojen surkastuminen.
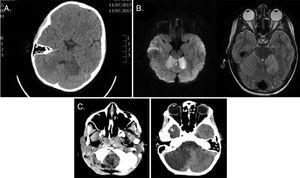
(A) kallon CT, aksiaalinen taso: subkorttinen hypodensiteetti vasemmassa pikkuaivopuoliskossa, epäspesifinen ulkonäkö. B) pään magneettikuvaus, T2-painotettu aksiaalinäkymä: hyperintensiteetti molemmissa pikkuaivopuoliskoissa, rajoitettu diffuusio ja aivokuoren lisälaite kontrastin antamisen jälkeen. C) kallon CT, aksiaalinen taso: merkkejä pikkuaivojen iskemian etenemisestä, joka liittyy turvotukseen ja massavaikutukseen sekä pikkuaivojen nielurisojen laskeutumiseen foramenin magnumiin ja kohonneeseen supratentoraaliseen kammioon.
toinen ja kolmas potilas hakeutuivat molemmat hoitoon noin viikon kestäneeseen päänsärkyyn, joka oli voimistunut, häirinnyt päivittäisiä toimintoja ja häirinnyt unta ja johon liittyi oksentelua. Lääkärintarkastuksen ja CT-kuvauksen tulokset olivat molemmissa normaalit, ja molemmat vietiin sairaalaan kivunlievitykseen. Vasteen puuttumisen vuoksi ne arvioitiin kallon magneettikuvauksella (Kuva. 2), joka johti diagnoosin AC. AC: n hoito koostui seurannasta ja steroidihoidosta. Potilaat vastasivat hyvin, parantamalla oireita eikä komplikaatioita, joten heidät vapautettiin reseptillä asteittaisen steroidien. Jälkiseurauksista ei saatu näyttöä jatkoarvioinneissa. Seuranta-magneettikuvaus vahvisti mass Effectin resoluutiota.
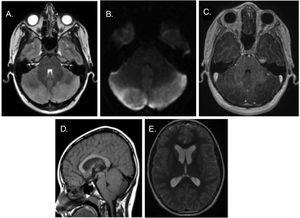
pään magneettikuvaus. (A) T2-painotettu aksiaalitaso: hyperintensiteetti ja turvotus molemmissa pikkuaivopuoliskoissa. (B) yleinen rajoitettu diffuusio. C) T1-painotettu aksiaalinäkymä: gadoliniumkontrastin antamisen jälkeen ei esiinny tehostumista. D) T1-painotettu sagittaalinäkymä: laskeutuminen pikkuaivojen risat osaksi foramen magnum, anterior Siirtymä brainstem ja lievä kaudaalinen puristus aivojen akveduktin ja neljännen kammion. (E) sekundaarinen supratentorinen kammion laajentuma.
tässä kuvatuissa 3 tapauksessa RICP: hen liittyvät oireet hallitsivat esitystä (päänsärky ja oksentelu). Diagnoosimenetelmänä käytettiin magneettikuvausta. Emme tunnistaneet todennäköistä etiologiaa missään tapauksessa paitsi ensimmäisessä, jossa enterovirus eristettiin 2 ulostenäytteestä. AC: n hoidossa käytettiin suuriannoksista steroidihoitoa kaikilla potilailla.
yhteenvetona voidaan todeta, että fulminantti AC vaatii kiireellistä lääketieteellistä hoitoa ja joskus kirurgista toimenpidettä. Siksi on tärkeää, että lääkärit ovat tietoisia tästä taudista, jotta he voivat epäillä sitä ja suorittaa kiireellisen pään magneettikuvauksen diagnoosia varten, mikä mahdollistaa hoidon varhaisen aloittamisen.