keskushermoston bakteeri -, virus-ja sieni-infektiot
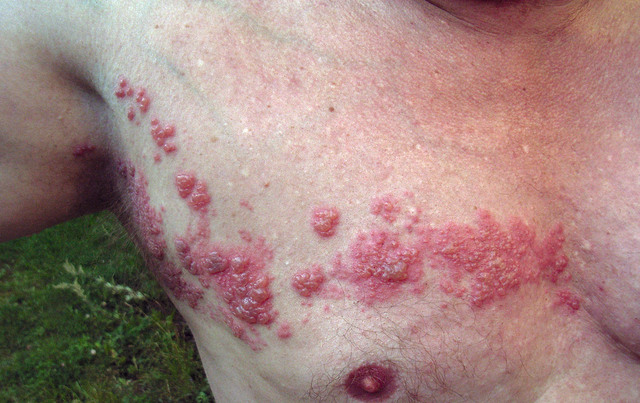
Image: “Herpes zoster” by Fisle. Lisenssi: CC BY 3.0
- Gold Standard Cerebrospinal Fluid Examination
- Introduction
- katsaus tyypillisiin aivo-selkäydinnesteen löydöksiin CNS-infektioissa
- keskushermoston bakteeri-infektiot
- akuutti bakteerimeningiitti
- meningokokin aiheuttama meningiitti
- Tuberkuloosimeningiitti
- Aivopesäkkeet
- Neuroborrelioosi
- CNS-virusinfektiot
- Herpes simplex-enkefaliitti
- virusmeningiitti
- Herpes zoster: vyöruusu
- alkukesän meningoenkefaliitti (ESME)
- progressiivinen multifokaalinen leukoenkefalopatia (PML)
- sytomegalovirusinfektio
- alkueläimet ja keskushermoston sieni-infektiot: Facts Overview
- opportunistinen infektio HIV / AIDS-potilailla
Gold Standard Cerebrospinal Fluid Examination
image: “Spinal Anaesthesia,” by MrArifnajafov. Lisenssi: CC BY 3.0.
Introduction
meningiitti määritellään pachymeningesin infektioksi ja tulehdukseksi.
eri aivokalvontulehdustyypit voidaan luokitella infektion syyn perusteella:
- bakteeri aivokalvontulehdus: tämä on yleisin syy aivokalvontulehdus. Se on yleinen sairaus kehitysmaissa.
- KESKUSHERMOSTOINFEKTIOIDEN virusperäiset syyt: näihin kuuluvat herpes-ja vesirokkovirukset. Aivotulehdusta aiheuttavat myös virukset.
- Loissyyt: ne ovat erittäin harvinaisia korkeiden hygieniavaatimusten vuoksi. Niihin on liittynyt immunosuppressiota.
tärkein syy luokitteluun etiologian mukaan on:
- Eriyttäkää taudinaiheuttajaryhmät ja määrittäkää siten tarkka terapeuttinen lähestymistapa; ja
- , jotta aivokalvontulehdus voidaan diagnosoida helpommin tulevaisuudessa.
antibioottihoitoa tulee harkita vain, jos epäillään bakteerin aiheuttamaa keskushermoston infektiota!
kultastandardi aivokalvontulehduksen diagnosoinnissa on lannerangan punktio, jossa tutkitaan aivo-selkäydinnesteellä (CSF) tiettyjä parametreja. Yhteisön TUKIKEHYKSESSÄ tarkastellaan seuraavia näkökohtia:
- solumäärä ja solujen erilaistuminen
- glukoosi ja proteiini
- mikrobiologisen patogeenin osoittaminen: suora patogeenin osoittaminen mikroskopialla, polymeraasiketjureaktiolla (PCR), antigeenin osoittaminen ja viljely sekä epäsuora patogeenin osoittaminen intratekaalisella vasta-aineiden tuotannolla taudinaiheuttajia vastaan
katsaus tyypillisiin aivo-selkäydinnesteen löydöksiin CNS-infektioissa
| solut | proteiini | glukoosi | laktaatti | |
| bakteerimeningiitti | usein > 1 000 solua / µL, dominoivasti granulosyyttinen | (100-200 mg/dL) | ↓ CSF/seerumin glukoosisuhde < 0.3 | |
| Tuberkuliinimeningiitti | 50-400 solua / µL, ensimmäiset granulosyytit, myöhemmät lymfosyytit ja monosyytit | (100-500 mg/dL) | ↓ CSF / seerumin glukoosisuhde < 0.5 | |
| Virusmeningiitti | < 1,000 solut / µL, dominantisti lymfosyyttinen | (esim. 50-150 mg / dL) | ↔ | normaali |
|
CSF / seerumin glukoosi-suhde CSF/seerumin glukoosi-suhde on CSF: n glukoosipitoisuuden mitta verrattuna veren glukoosipitoisuuteen. |
||||
taulukko: A. Bender ym. (2013). Mediscript Neurology. Elsevier. s. 191, Tab. 7.2.
keskushermoston bakteeri-infektiot
akuutti bakteerimeningiitti
bakteerimeningiitin epidemiologia
akuutissa bakteerimeningiitissä selkäydinkalvo ja subaraknoidaalinen ontelo ovat infektoituneita. Euroopassa esiintyvyys on 2-6 tapausta 100 000 ihmistä kohti. Tauti on huomattavasti yleisempi meningismus-vyöhykkeellä Saharan eteläpuolisessa Afrikassa. Empiric antibiotic therapy is administered based on the age-specific pathogens associated with the disease.
- Newborns: Enterobacteriaceae, Streptococcus pneumoniae, Listeria monocytogenes ⇒ Therapy: cefuroxime and ampicillin
- Children: Streptococcus pneumoniae, Neisseria meningitidis ⇒ Therapy: ceftriaxone
- Adults: Streptococcus pneumoniae, Neisseria meningitidis, Listeria monocytogenes (in > 50-year-olds) ⇒ Therapy: ceftriaxone and ampicillin
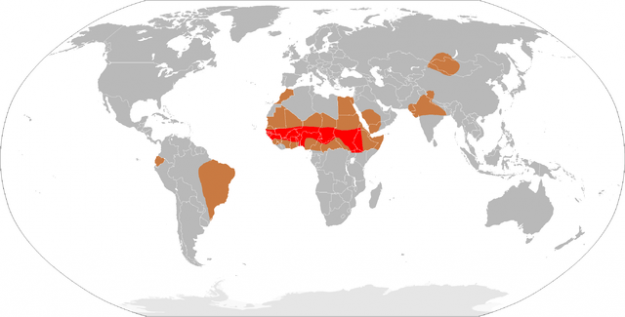
Image: Meningokokkimeningiitin demografia. Lisenssi: Public domain.
bakteeriperäisen meningiitin kliininen kuva
Kardinaalioireet: päänsärky, niskajäykkyys, kuume ja valppauden heikkeneminen (oireita ei aina esiinny tässä yhdistelmässä!)
myös potilailla esiintyy usein seuraavia oireita: pahoinvointi, oksentelu, huimaus ja valonarkuus. Kolmanneksella potilaista esiintyy fokaalisia neurologisia vajauksia, kuten kallon hermopalsioita (useimmiten kallon hermot 3 ja 6), herkkyysvammoja ja puhehäiriöitä; kymmenesosalla on myös kallon hermovaurio. Kerningin merkki ja Brudzinskin merkki voivat olla positiivisia (katso artikkeli neurologisesta tutkimuksesta). Neisseria-infektioissa ihon verenvuoto on mahdollista Waterhouse-Friderichsenin oireyhtymän yhteydessä.
bakteerimeningiitin diagnoosi
CSF-tutkimus: diagnoosi perustuu aivo-selkäydinnesteen tutkimiseen. Taudinaiheuttajia CSF voidaan havaita käyttämällä Gram tahra, CSF viljelmiä, antigeenin pikatestejä, PCR, ja veriviljelmiä. Tapaukset akuutti bakteeri aivokalvontulehdus tuottaa seuraavan kuvan (ennen hoitoa):
- yli 1000 solua/µL, granulosyytit dominoivat
- proteiinia ja albumiinia
- glukoosi ↓, CSF / seerumin glukoosisuhde < 0.3
- laktaatti
veri: eritellyssä verenkuvassa esiintyy useimmiten leukosytoosia vasempaan siirtymiseen, C-reaktiiviseen proteiiniin (CRP) ja prokalsitoniiniin .
kuvantaminen: kallon TT paljastaa seuraavat:
- diffuusi aivoödeema tai vesipää
- tiheyden muutokset, jotka johtuvat kammioiden purulenssin kasautumisesta
- paiseet
- Tulehduspesäkkeet paranasaalisessa poskiontelossa ja mastoidessa
bakteeriperäisen meningiitin hoito
tärkeää: antibioottihoito on aloitettava mahdollisimman pian! Antibioottihoito tulee—mikäli mahdollista-aloittaa 60 minuutin kuluessa sairaalahoidosta.
laboratorioiden odottaminen johtaa huonompaan ennusteeseen, joten antibioottihoito aloitetaan ennen lopullista taudinaiheuttajan toteamista tautiin liittyvien ikäspatogeenien mukaan (ks.epidemiologia yllä). Kun taudinaiheuttaja on havaittu, antibioottihoitoa voidaan säätää. Veriviljelmät on tietenkin otettava ennen antibioottihoidon aloittamista!
pneumokokin aiheuttamaa aivokalvontulehdusta sairastaville aikuisille deksametasonin liitännäishoitoa suositellaan tällä hetkellä (vuodesta 2019). Tutkimusten mukaan kuolleisuus on vähentynyt sekä haittavaikutukset, kuten kuulon heikkeneminen, vähentynyt.
bakteerimeningiitin ennuste
Bakteerimeningiitin ennuste liittyy korkeaan kuolleisuuteen. Kaksikymmentä prosenttia kaikista potilaista kuolee pneumokokki-ja Listeria-taudinaiheuttajien aiheuttamiin infektioihin. S. aureuksen aiheuttamassa akuutissa bakteerimeningiitissä kuolleisuus voi olla jopa 20-40%. Mahdollisia haittavaikutuksia ovat muun muassa kuulovamma, neuropsykologinen vajaus, hemipareesi, epileptiset kohtaukset ja kallon hermopaljastumat.
meningokokin aiheuttama meningiitti
N. meningitidis tarttuu pisaratartuntana. Epäilyttävissä tapauksissa sairastuneet potilaat on eristettävä 24 tunnin ajan antibioottihoidon aloittamisesta. Potilaille, jotka ovat olleet kosketuksissa tartunnan saaneiden potilaiden kanssa, on annettava altistumisen jälkeistä estohoitoa, joka koostuu rifampisiinista ja siprofloksasiinista/tai keftriaksonista.
meningokokin aiheuttama meningiitti on ilmoitusvelvollinen kansanterveyslaitoksessa.
Tuberkuloosimeningiitti
tuberkuloosimeningiitin epidemiologia
tuberkuloosimeningiitin aiheuttajia ovat Mycobacterium tuberculosis-kompleksin mykobakteerit. Tämä subacutely tai kroonisesti etenevä tauti esiintyy usein basal aivokalvontulehdus (tarttuva reaktio on keskittynyt basal aivojen alueilla, erityisesti aivoriihi).
aktiivisen tuberkuloosin tilastot:
- tuberkuloosi kuuluu maailmanlaajuisesti kymmenen suurimman kuolinsyyn joukkoon.
- vuonna 2018 tuberkuloosiin sairastui arviolta 10 miljoonaa ihmistä.
tuberkuloosimeningiitin kliininen esittely
tuberkuloosimeningiitin kliiniset oireet ovat pääasiassa kuume, meningismus, päänsärky, pahoinvointi ja oksentelu. 50%: lla potilaista esiintyy kallon hermovaurioita, tarkkaavaisuushäiriöitä ja sekavuusoireyhtymiä. Jos esiintyy enkefaliittia tai tuberkuloosia, myös epileptiset kohtaukset ovat mahdollisia.
tuberkuloosimeningiitin diagnoosi
CSF-tutkimus: Plesosytoosi 50-400 solulla/µL, proteiini , glukoosi ↓ (CSF/seerumin glukoosisuhde < 0, 5) ja laktaatti .
interferoni-γ-release-määritykset: Näillä määrityksillä mitataan interferoni-γ: n vapautumista T-soluista tuberkuloosille spesifisten antigeenien stimuloitua sitä.
mikrobiologia: kun taudinaiheuttaja todetaan aivo-selkäydinnesteessä Ziehl-Neelsen-tahralla, Auramiinitahralla, PCR: llä ja viljelmillä, voidaan löytää haponkestäviä sauvoja. Älä odota lopullista patogeenin toteamista ennen hoidon aloittamista (kuten akuutin bakteerimeningiitin yhteydessä)!
kuvantaminen: tuberkuloosin aivomuutokset näkyvät usein magneettikuvauksessa (MK) tai tietokonetomografiassa (TT).
- vesipää
- basaalisen varjoaineen kertyminen
- keskushermoston tuberkuloosimassat
- iskeeminen infarkti tapauksiin liittyvän vaskuliitin yhteydessä
tuberkuloosimeningiitin hoito
tuberkuloosilääkkeitä annetaan seuraavissa vaiheissa:
intensiivinen vaihe:
tämä on nelinkertainen yhdistelmähoito, jota käytetään Standardihoitona ja johon kuuluvat isoniatsidi, rifampisiini, pyratsinamidi ja etambutoli. Lääkkeet annetaan suorassa valvonnassa vaatimusten noudattamiseksi.
deksametasonia annetaan ennen aloitusannosta tai yhdistelmänä. Sen on osoitettu vähentävän kuolleisuutta, jos sitä annetaan oikein ohjeiden mukaisesti.
Jatkovaihe:
rifampisiinin ja isoniatsidin käyttöä jatketaan vielä 6 kuukautta, ja paraneminen on varmistettava ennen lääkkeiden vetämistä pois käytöstä.
| Medication | Duration of application | Side effects |
| Isoniazid | 2 months initially and an additional 10 months (stabilization phase) | Hepatotoxicity, polyneuropathy (prophylaxis pyridoxine) |
| Rifampicin | 2 months initially and an additional 10 months (stabilization phase) | Hepatotoxicity |
| Pyrazinamide | 2 months initially | Hepatotoxicity |
| Ethambutol | 2 months aluksi | heikentynyt näkö (säännölliset silmäkontrollit ovat tarpeen) |
| streptomysiini | 2 kuukautta alun perin | ototoksisuus |
tuberkuliinimeningiitin ennuste
jos antibioottihoitoa ei anneta, tuberkuliinimeningiitti voi johtaa kuolemaan. Jos asianmukaista hoitoa annetaan, kuolleisuus vähenee noin 20%. Noin 30% sairastuneista esiintyy mukana oireita, kuten vesipää, orgaaninen aivojen oireyhtymä, kallon hermo palsies, ataksia, ja epileptisiä kohtauksia.
Aivopesäkkeet
Aivopesäkkeiden etiologia
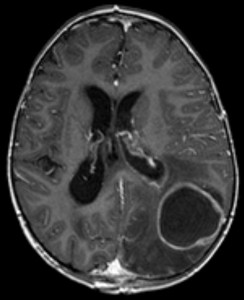
Hellerhoffin Kuva: “Aivopesäke imaging”. Lisenssi: CC BY-SA 3.0.
aivopaise on aivojen bakteeri-infektio.
aivojen paiseet voivat muodostua monella tavalla: kautta siirto meningeaalinen foci, kautta hematogenic transmission, ja kautta iatrogenic syitä kirurgisten toimenpiteiden aikana. Taudinaiheuttajia ovat pääasiassa streptokokit, anaerobit, Gramnegatiiviset enterobakteerit, Pseudomonas ja S. aureus. Sienet ja loiset voivat myös olla vastuussa immuunipuutokseen liittyvistä paiseista.
aivojen paiseiden kliininen esiintyminen
on monenlaisia oireita, jotka voivat kehittyä päivien tai viikkojen aikana. Näitä ovat muun muassa seuraavat:
- päänsärky
- kuume
- pahoinvointi ja oksentelu
- epileptiset kohtaukset
- neurologinen tutkimus: tarkkaavaisuushäiriöt ja meningismus
diagnoosi aivojen paiseista
laboratorio -, mikrobiologia-ja kuvantamismenetelmät: laboratorioparametreista CRP on useimmiten suurentunut. CSF-tutkimusta ei tarvita, koska löydökset ovat liian epämääräisiä. On erittäin tärkeää tutkia paise materiaalia kautta bakteeriviljely, PCR, ja testit sienten ja mykobakteerien.
aivojen paiseiden hoito
| kolme pilaria aivojen paise hoito | ||
| purulenssin kirurginen poisto
atk-pohjainen aksiaalinen tomografia (CAT)/MK-kontrolloitu stereotaktinen aspiraatio tavoite: mikrobiologisessa diagnostiikassa käytettävän materiaalin massan ja hyödyn vähentäminen tarvittaessa vieraiden kappaleiden poisto ja paiseiden jakautuminen |
systeemiset antibiootit
ennen taudinaiheuttajan toteamista, empiirinen kolminkertainen hoito:
⇒ säätö antibioogrammin mukaan |
infektiopesäkkeiden poistaminen
fokuksen perusteellinen etsintä(onko fokus distaalisesti?) tarvittaessa kirurgisella poistolla |
aivojen paiseiden ennuste
oikea-aikaisella ja asianmukaisella hoidolla kuolleisuus on < 10%.
Neuroborrelioosi
neuroborrelioosin epidemiologia
Neuroborrelioosin laukaisee puutiaisten välittämä Borrelia burgdorferi-bakteeri. Taudin esiintyvyys on 50-100 tapausta 100 000 ihmistä kohti. Tartunnan saaneiden punkkien alueellinen leviäminen on hyvin erilaista, ja se tulisi ottaa huomioon diagnoosia tehtäessä.
Neuroborrelioosin kliiniset piirteet
neuroborrelioosin oireet etenevät tyypillisesti kolmessa vaiheessa:
Vaihe 1: Erythema migrans – circularly rajoitettu ihon punoitus, joka useimmiten kehittyy noin 2 viikkoa punkin pureman jälkeen. Vain puolella potilaista, jotka saavuttavat vaiheen 2, on erythema migrans.
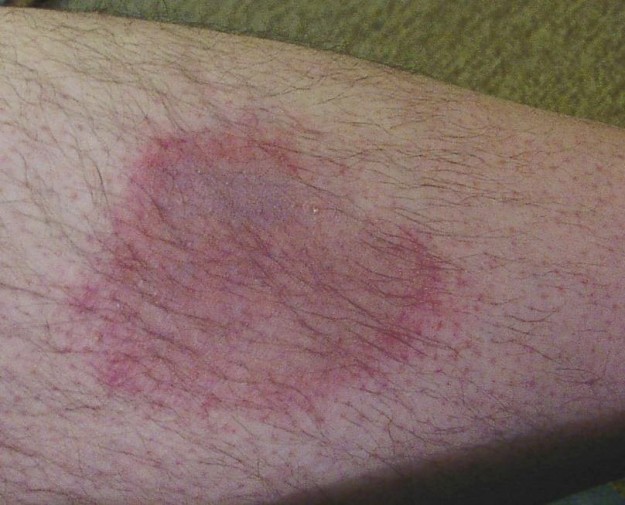
Image: “Erythema motilans on the lower leg of a man”, hellerhoff. Lisenssi: CC BY 2.0.
Vaihe 2: Meningoradikuliitti—searing, radikulaarinen kipu (Bannwarthin oireyhtymä), osittain radikulaariset palsiat ja kasvohermon halvaus. Myös niveloireet, sydänlihastulehdus, perikardiitti ja lymfadenoosi cutis benigna ovat mahdollisia.
Vaihe 3: B. burgdorferin vasta-aineiden osoittaminen entsyymi-immuunimäärityksessä. Vasta-aineiden on toteuduttava sekä seerumissa että aivo-selkäydinnesteessä. Vasta-aineet eivät sovellu hoidon arviointiin. Vasta-aineet voivat kiertää aivo-selkäydinnesteessä kuukausien tai vuosien kuluessa onnistuneen antibioottihoidon jälkeen.
neuroborrelioosin
Erythema migrans hoidetaan oraalisella 14 päivän antibioottihoidolla amoksisilliinilla, kefuroksiimilla, doksisykliinillä tai penisilliinillä. Jos neuroborrelioosi on saavuttanut vaiheen 2 tai 3, doksisykliiniä tulee antaa suun kautta 14 päivän ajan. Vaihtoehtona on laskimonsisäinen (IV) hoito keftriaksonilla, kefotaksiimilla tai penisilliinillä.
neuroborrelioosin estohoito
jos puutiainen poistetaan ensimmäisten 12 tunnin aikana puremasta, borrelia-infektion riski pienenee. Borreliaa vastaan ei ole rokotusta.
CNS-virusinfektiot
yleisimmät KESKUSHERMOSTOINFEKTIOTA aiheuttavat virukset ovat herpes simplex-virus (HSV), varicella zoster-virus (VZV), ihmisen immuunikatovirus (HIV), Epstein-Barr-virus (EBV) ja enterovirukset.
Herpes simplex-enkefaliitti
herpes simplex-enkefaliitti
Herpes simplex-enkefaliitti on harvinainen sairaus, mutta se puhkeaa nopeasti ja kehittyy hyvin nopeasti. Se tapahtuu, kun herpes simplex-virus tulee aivoihin. Taudin esiintyvyys on 1 per 250 000 ihmistä.
herpes simplex-enkefaliitin kliiniset piirteet
mahdollisten afasioiden, ataksian, hemiparesioiden, kallon hermopalsien ja näkökentän vajeiden lisäksi nämä ovat yleisimpiä herpes simplex-enkefaliitin kardinaalioireita:
- korkea kuume
- päänsärky
- persoonallisuuden muutokset
- epileptiset kohtaukset 60%: lla potilaista
- ei meningismusta
herpes simplex-enkefaliitin diagnoosi
CSF: Aivo-selkäydinnesteen löydökset osoittavat useimmiten tyypillistä lymfomonosyyttistä plesosytoosia, kohonneita proteiini-ja albumiiniarvoja sekä alentumatonta glukoosia (KS.edellä oleva taulukko tyypillisistä aivo-selkäydinnesteen löydöksistä bakteereissa ja viruksissa).
mikrobiologia: Herpes simplex-viruksen (HSV) DNA havaitaan aivo-selkäydinnesteessä PCR-määrityksellä.
kuvantamismenetelmät ja EEG: useimmissa tapauksissa vaikuttaa ohimolohko. Nekroosi ja verenvuodot ovat tyypillisiä merkkejä. Aivosähkökäyrä (EEG) näyttää usein ajallista hidastumista.
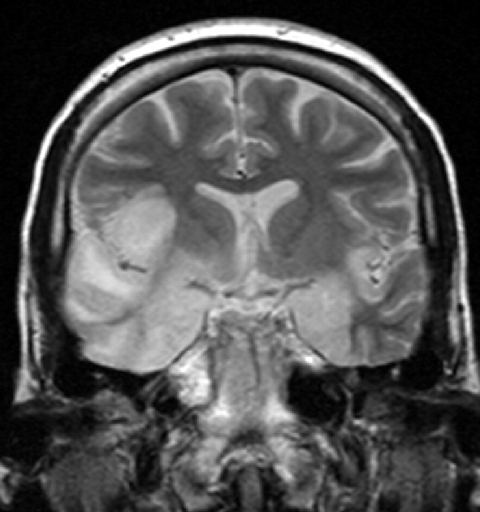
Kuva: “Herpes simplex-enkefaliitti” Laughlin Dawes. Lisenssi: CC BY 3.0.
herpes simplex-enkefaliitin hoito ja ennuste
hoito koostuu ASIKLOVIIRIPISTOKSESTA suoneen viisi kertaa päivässä 14 päivän ajan. Oikea-aikaisesta hoidosta huolimatta 20% kaikista tapauksista johtaa kuolemaan. Useimmilla eloonjääneillä on seuraussairauksia.
virusmeningiitti
virusmeningiitin epidemiologia
virusmeningiitin esiintyvyys on 6-10 100 000 ihmistä kohti. Enterovirukset ovat yleisimpiä taudinaiheuttajia, ja niiden osuus kaikista viruksen aiheuttamista aivokalvontulehduksista on noin 85 prosenttia. Myös ihmisen herpesvirus-6 (HHV-6), VZV, tuhkarokko -, sikotauti-ja EBV-viruksiin pitäisi liittyä viruksen aiheuttama aivokalvontulehdus.
virusmeningiitin kliiniset piirteet
virusmeningiitti aiheuttaa meningiittiselle taudille tyypillisen kuvan: kuumetta, niskajäykkyyttä ja päänsärkyä. Usein potilailla on myös flunssan kaltaisia oireita.
virusmeningiitin diagnoosi ja hoito
CSF: n löydökset osoittavat tyypillisen kuvan viruksista, joilla on kohonnut proteiini ja ei-alentunut glukoosipitoisuus. Mikrobiologisessa analyysissä käytetään PCR: ää ja epäsuoraa serologista patogeenin määritystä.
jos virusmeningiitin aiheuttaa VZV tai HSV, asikloviirihoito on kohtuullinen. Jos syynä ovat kuitenkin enterovirukset, suositellaan vain oireenmukaista hoitoa.
Herpes zoster: vyöruusu
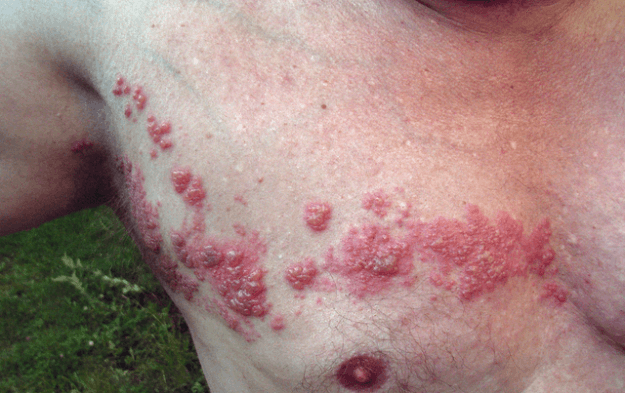
Image: “Herpes zoster” by Fisle. Lisenssi: CC BY 3.0.
herpes zosterin etiologia
jos aiempi VZV-infektio (vesirokko) aktivoituu uudelleen, herpes zoster kehittyy. Tämä on usein osoitus immuunipuutos. Herpes zoster voi kuitenkin esiintyä myös immunokompetenteilla ihmisillä.
kliininen esitys
tyypillisesti kivuliaan vaiheen jälkeen esiintyy ihon punoitusta rakkuloineen hermojuuren dermatomissa. Se on erityisen vakava, jos infektio kehittyy kasvojen dermatomeissa, joissa se luokitellaan herpes zoster oticus ja herpes zoster opthalmicus. Usein yleistyvä komplikaatio on postherpeettinen neuralgia, johon liittyy kipua ja allodyniaa.
herpes zoster-diagnoosi ja hoito
herpes zoster-diagnoosi tehdään useimmiten ihokuvan perusteella. Harvoin käytetään taudinaiheuttajan toteamista rakkulaerityksellä ja biopsiamateriaalilla.
virostaateista asykloviiria, brivudiinia tai famsikloviiria voidaan käyttää suun kautta komplisoitumattoman herpes zosterin hoitoon. Vaikeissa tapauksissa on indisoitu IV-hoito.
alkukesän meningoenkefaliitti (ESME)
Esme: n etiologia
Esme: tä aiheuttaa punkkien välittämän flaviviruksen, joka on borrelia—bakteerin kaltainen.
Esme: n kliiniset piirteet
ESME etenee kahdessa vaiheessa:
- Vaihe 1: 8-10 päivää infektion jälkeen; potilaalla on flunssan kaltaisia oireita
- Vaihe 2: 1 viikon kuumeeton jakso, sitten tarkkaavaisuushäiriöt, sekavuus, asento ja kävely ataksia, aikomusvapina ja ekstrapyramidaalioireet
Esme: n diagnoosi, hoito ja ehkäisy
Esme: n tyypillisiä kliinisiä piirteitä ovat: CSF-oireyhtymä, johon liittyy lymfosyyttinen plesosytoosi, veren ja alkoholin estohäiriöt, positiivinen Esme-immunoglobuliini M (IgM) ja immunoglobuliini G (IgG)-vasta-aineiden toteaminen ja intratekaalinen ESME-spesifinen vasta-ainetuotanto 2 viikon kuluttua taudin alkamisesta.
ESME-hoidossa suositellaan vain oireenmukaista hoitoa. Riskialueilla asuvat ja työskentelevät ihmiset pitäisi rokottaa.
progressiivinen multifokaalinen leukoenkefalopatia (PML)
PML: n etiologia
PML: n aiheuttaja on John Cunningham (JC) – virus, joka johtaa valkoisen aineen demyelinaatioon tartunta-alueilla. Useimmiten tauti johtuu immuunipuutoksesta, kuten T-solujen vioista. Aiemmin se vaikutti lähes yksinomaan HIV-potilaisiin, mutta nyt se vaikuttaa usein myös ihmisiin, joilla on MS-taudin aiheuttama immunosuppressio.
PML: n kliiniset piirteet
demyelinaatio-fokuksen lokalisoinnista riippuen voidaan havaita esimerkiksi käyttäytymisongelmia, kognitiivisia vajauksia, halvauksia, näköhäiriöitä, tarkkaavaisuushäiriöitä ja puhehäiriöitä.
PML: n diagnoosi ja hoito
JC-virus voidaan havaita aivo-selkäydinnesteestä PCR: n kautta. Magneettikuvauksessa tyypillisiä merkkejä PML: stä ovat konfluentit demyelinaatiopesäkkeet ilman varjoaineen kertymistä.
vain immunokompetenssin paraneminen on mahdollista käytettävissä olevilla hoidoilla. Antiviraalista hoitoa ei ole (vielä) olemassa. PML: ää sairastavilla potilailla ei ole hyvää ennustetta: usein potilaat kuolevat 2 vuoden kuluessa.
sytomegalovirusinfektio
CMV-infektio esiintyy HIV-infektoituneilla potilailla, joilla on erittäin vaikea immunosuppressio. Kuvantamismenetelmissä infektio osoittaa aivojen mikronodulaarisia muutoksia ja / tai vesipäätä. Virukset voidaan havaita CSF: ssä PCR: n avulla. Gansikloviiria käytetään hoitona.
alkueläimet ja keskushermoston sieni-infektiot: Facts Overview
seuraavan yleiskatsauksen avulla saadaan nopeasti tietoa tärkeimmistä alkueläinten ja sienten aiheuttamista KESKUSHERMOSTOSAIRAUKSISTA.
| Aivotoksoplasmoosi | Kryptokokit-meningoenkefaliitti | CNS-aspergilloosi | Kystikerkoosi | ||
| etiologia | aidsin määrittelevä tauti, loinen: Toxoplasma gondii | aidsin määrittelevä tauti, sieni-infektio, erityisesti Cryptococcus neoformans | Aspergillus fumigatus-bakteerin aiheuttama homesieni-infektio, ei ilmene ilman vakavaa immunosuppressiota | saastuneen lihan nauttiminen ja lapamato Taenia solium-bakteerin munien aiheuttama tartunta; aiheuttaa kystia aivoissa | |
| klinikka | persoonallisuuden muutokset, halvausaistimukset, herkkyyshäiriöt, näköhäiriöt (toksoplasmoosi-korioreniitti), puhehäiriöt, epileptiset kohtaukset ja päänsärky | meningoenkefaliitti, johon liittyy päänsärkyä, kuumetta ja tarkkaavaisuushäiriöitä, fokaalisia neurologisia vajauksia, kuten palsioita, herkkyyshäiriöitä ja näköhäiriöitä | ilmentymispaikasta riippuen, usein esiintyvä keuhko-ja sivuontelovaivoja: hengenahdistus, hemoptyysi, sinuiitti, keuhkoinfiltraatio ja keuhkoastma | kystien sijainnista riippuen: usein epileptisiä kohtauksia | |
| diagnoosi | kuvantaminen: useita ympyränmuotoisia varjoaineita kertyvät leesiot
laboratorio: toksoplasmoosin vasta-aineet |
kuvantaminen: huomaamaton MRI, itujen toteaminen tusche-näytteessä, PCR, viljelmät, positiivinen antigeenin toteaminen veressä ja aivo-selkäydinnesteessä | kuvantaminen: absessi aivoissa, iskeeminen ja aivoinfarkti laboratorio: Aspergillus antigeeni veressä ja aivo-selkäydinnesteessä, viljelmissä ja PCR: ssä, histologinen toteaminen biopsiamateriaalissa | kuvantaminen: aivojen kystien havaitseminen ja madon pään toteaminen (scolex) laboratorio: ajoittaista eosinofiliaa esiintyy usein. | |
| Sulfadiatsiinia tai klindamysiiniä ja pyrimetamiinia vähintään 4 viikon ajan, sitten pienennettiin annosta 6 kuukauden ajan | amfoterisiini B: tä ja flukonatsolia 6 viikon ajan, sitten jatkettiin flukonatsolihoitoa | vorikonatsolin ennuste: kuolleisuus on suuri invasiivisessa keskushermoston ASPERGILLOOSISSA. | Pratsikvanteeli (paikallaan turvotuksen muodostumisen vuoksi); kirurgisesti, jos kystat voidaan leikata | ||
opportunistinen infektio HIV / AIDS-potilailla
AIDS-potilaiden immunosuppressio johtaa useisiin keskushermostossa ilmeneviin sairauksiin. Useimmiten AIDS-diagnoosi tehdään niin sanottujen aidsin määrittelevien sairauksien perusteella. Niitä esiintyy, jos CD4-solut laskevat tietyille tasoille.
- CNS: toksoplasmoosi (< 100/µL)
- primaarinen CNS: lymphomas (no limit)
- Cerebral Cryptococcus infections (at < 100/µL)
- CNS: tuberculosis (no limit)
- CMV: enkefalitis (at < 50/µL)
- PML (at < 250/µL))
Opiskele lääketieteelliseen ja lautakuntiin Lecturion johdolla.
- USMLE Step 1
- USMLE Step 2
- COMLEX Level 1
- COMLEX Level 2
- ENARM
- NEET