A Fibrinolízissel kezelt Inferior Falinfarktust komplikáló teljes atrioventricularis blokk időtartama / Revista Espa Oncardiolacardiolacc
bevezetés
az atrioventricularis vezetési problémák az inferior falat érintő akut myocardialis infarctus (AMI) gyakori szövődményei. Ezek a szövődmények megnövekedett halálozással járnak, 1-7, ezért a rosszabb prognózis jelei. A pre-trombolitikus korszakban az előrehaladott atrioventrikuláris blokk (második vagy harmadik fokozat) előfordulása az alsó fal AMI-ben körülbelül 19% volt.5 bár ez a fibrinolitikus kezelés bevezetése óta 11% -12% 1,3,8,9-re csökkent, továbbra is az egyik legfontosabb szövődmény. A fibrinolitikus kezelés hatékonysága nagyobb, mint korábban.10-13 az inferior wall AMI-ben, teljes atrioventricularis blokkkal (CAVB), az a dilemma, hogy be kell-e ültetni egy ideiglenes pacemakert-egy olyan cselekvés, amely késleltetheti a fibrinolitikus kezelés kezdetét-gyakran szembesülnek. Az implantáció magában foglalja a vérzés kockázatát is a szúrás helyén.
a szakirodalom információkat tartalmaz a CAVB előfordulásáról és kialakulásáról az inferior wall AMI-ban a pre-thrombolyticus era-ban, de a CAVB időtartamáról fibrinolysissel kezelt betegeknél nem számoltak be.1,6,8 a jelen munka célja az volt, hogy elemezze a CAVB fejlődését és jellemzőit az inferior wall AMI-vel felvett, fibrinolitikus kezelésre jelölt betegeknél, és hasonlítsa össze az eredményeket azokkal a betegekkel, akik nem részesültek ilyen kezelésben.
betegek és módszerek
január 1-je között 1992 január 31-ig 2002, 1134 egymást követő beteget vettek fel a szívegységünkbe alacsonyabb falú AMI-vel. Ezek közül 552-t közvetlenül a létesítményünkbe vittek; a fennmaradó részt más központokból utalták. Négyszáznegyvenkilenc beteg érkezett hat órán belül (a fibrinolízis ideje alatt), és 282 (64%) kapott trombolitikus kezelést. Ebből a csoportból 39 (13,8%) mutatott be CAVB-t (a csoport). Trombolitikus kezelést nem adtak a fennmaradó 167 betegnek (azaz ebből a 449-ből; 36%), mivel az elektromos kritériumok nem teljesültek, mert az ilyen kezelés egyértelműen ellenjavallt volt, vagy életkor vagy az AMI végleges diagnózisának késedelme miatt stb. Ebből a 167-ből, akik nem estek át fibrinolízisen, 13 (8%) cavb-vel (B csoport, kontroll). Összehasonlították a CAVB alakulását a két kezelési csoportban.
a fibrinolitikus kezelés beadásának kritériumai a következők voltak: 30 percnél hosszabb mellkasi fájdalom, az ST szegmens emelkedése 1 mm-rel 2 egymást követő vezetéktől, 0,04 s az elektrokardiogramban (EKG). A jobb kamra érintettségét elektromos (ST szegmens emelkedés V3R-ben vagy V4R-ben), valamint klinikai és echokardiográfiai (a kontraktilitás dilatációja és megváltozása) kritériumok alapján diagnosztizálták.
a következő változókat jegyezték fel mind az A, mind a B csoportban: a betegek jellemzői, A CAVB kronológiája és időtartama, a fájdalom kezdete és a sürgősségi osztályra érkezés között eltelt idő, a fibrinolitikus kezelés megkezdésének ideje, a CAVB specifikus kezelése, enzimcsúcsok és kórházi mortalitás.
Statisztikai analízis
SPSS Software V.11.A 0 for Windows-t minden statisztikai elemzéshez használták. A változók eloszlását a Kolmogorov-Smirnov teszt segítségével elemeztük. A Student t tesztet olyan folyamatos kvantitatív változók elemzésére használták, amelyek normális eloszlást mutattak (életkor, CK és CK-MB csúcsok, a CAVB megjelenéséig eltelt idő és a fibrinolitikus kezelés kezdetéig eltelt idő); az eredményeket úgy fejezzük ki, hogy azt jelenti, hogy a standard deviáció. A Mann-Whitney tesztet olyan kvantitatív változók összehasonlítására használták, amelyek eloszlása nem volt normális (például a CAVB időtartama); az értékeket medián és interkvartilis tartományokban fejezzük ki. Dichotóm változókat (nem, koszorúér kockázati tényezők, angina, korábbi AMI stb.) hasonlítottuk össze a 62 teszt. A szignifikanciát p
eredmények
beteg jellemzők
az a csoportba tartozó 39 beteg átlagos életkora 61 62 év volt. Ezen betegek közül 35 (89%) férfi volt. A kontrollcsoport (B csoport) átlagéletkora 67 62 év volt, 9 (69%) férfi volt (P=NS). Az 1. táblázat az összes rögzített betegjellemzőt mutatja.
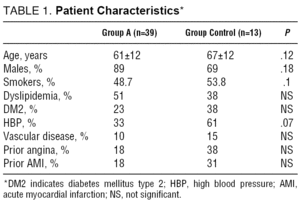
az akut myocardialis infarctus jellemzői
az a csoportban a betegek 16%-ánál mutatták be a KILLIP III-IV.02) (2. táblázat).
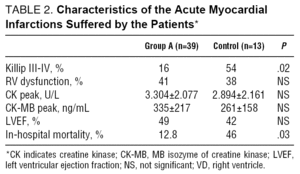
A jobb kamra 17 A csoportba tartozó betegnél (41%) vett részt, bár csak 12-ben (30%) volt jelentős klinikai visszahatás. Minden beteg emelkedett enzimszintet mutatott. A CK-csúcs 3.304 6db. volt.077 U/L és a CK-MB csúcs 335 617 ng/mL.
A jobb kamra 5 B csoportban (38%) vett részt. A CK-csúcs 2,894 ~ 2,161 U/L, a CK-MB csúcs pedig 261 ~ ~ 158 ng/mL volt. A 2 csoport között nem volt szignifikáns különbség. A troponinszintek meghatározása a vizsgálati időszak nagy részében nem volt szokásos gyakorlat, ezért ezeket az adatokat nem mutatjuk be.
fibrinolitikus kezelés
a fájdalom jelentkezése és a sürgősségi osztályra érkezés között átlagosan 80 63 perc volt az a csoportban és 137 73 perc (P=.004) A B csoport esetében. Az a csoportban a fájdalom kezdete és a fibrinolitikus kezelés kezdete között átlagosan 151 67 perc telt el. Az alkalmazott trombolitikus szerek sztreptokináz (az esetek 73% – ában), szöveti plazminogén aktivátor (az esetek 19% – ában) vagy más szerek (az esetek 8% – ában) voltak.
az atrioventricularis blokk jellemzői és kezelése
az a csoportba tartozó 39 beteg közül 15 (38%) cavb-t mutatott érkezéskor, a kezdeti EKG alapján meghatározva. A B csoportban a CAVB 8 beteg kezdeti EKG-jében (62%) volt észrevehető (P=NS). Az a csoportba tartozó 24 fennmaradó beteg közül a CAVB kezdetéig eltelt medián idő a fájdalom kezdete óta 150 perc volt (tartomány, 45 perc-48 óra). Az esetek 84% – ában a CAVB a fájdalom kezdetét követő első 3 órában jelent meg. 2 betegnél a CAVB 48 órával a fájdalom megjelenése után jelent meg, anélkül, hogy további mellkasi fájdalom vagy az ST szegmens újbóli emelkedése megelőzte volna.
az a csoportban a CAVB medián időtartama 75 perc volt (P25 15 perc, P75 120 perc) (tartomány, 10 perc-48 óra); A B csoportban a CAVB mediánja 1440 perc (P25, 15 perc, P75 5760 perc) (tartomány, 15 perc-9 nap) (P=.004). Amikor a fibrinolízis megkezdődött, a CAVB gyorsan visszatért a sinus ritmusba. A blokk medián időtartama a trombolízis kezdetétől 45 perc volt (tartomány, 5 perctől 48 óráig). Kihagyva azt a beteget, akinél a CAVB 48 órán át tartott, az elzáródás átlagos időtartama a fibrinolízis kezdete után 51 perc volt. Az A csoportba tartozó betegek 69% – ában a CAVB időtartama
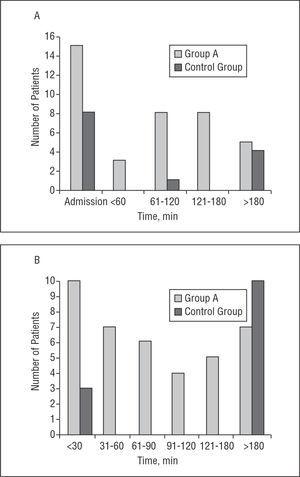
1. ábra. V: A CAVB megjelenéséig eltelt idő a fájdalom kezdete óta (perc). B: A CAVB időtartama (perc). A CAVB teljes atrioventrikuláris blokkot jelez.
a betegek farmakológiai kezelésével és az ideiglenes pacemaker beültetésének szükségességével kapcsolatos döntéseket a kezelőorvos hozta meg (az ami kezelésére vonatkozó iránymutatások nem álltak rendelkezésre a Sociedad Espa-tól (1999-ig). Az A csoportban 18 beteg (46%) kapott atropint, és 3 (16, 6%) tért vissza a sinus ritmusra. Hat beteg (15%) kapott dopamint, közülük 4 (66%) rövid idő alatt 1:1 vezetéssel nyerte vissza sinus ritmusát. Csak 2 beteg kapott intravénás perfúziót izoproterenol extrém bradycardia esetén (P=NS), de csak 1-ben a CAVB visszatért a sinus ritmusba. E betegek közül nyolc (61%) kapott dopamint és 2 kapott izoproterenolt (P=NS).
az a csoportban 17 beteget (43%) intravénásan beültettek ideiglenes elektrokatéterrel, míg a B csoportban 11 beteg (84,6%) igényelte ezt az eljárást (P=.01). A 12 (30%) a 39 A csoport betegek CAVB volt jelen alacsony vérnyomás (szisztolés vérnyomás
minden A csoport betegek hozzáférés volt lehetséges a femorális vénán keresztül (többnyire a jobb). A fenti 17 beteg közül négyben (23%) a pacemakert beültették a fibrinolitikus kezelés előtt. A B csoportban a hozzáférést négy betegnél a jobb belső jugularis vénán, a többiben pedig a femorális vénán keresztül szerezték meg.
a CAVB kialakulása
az a csoportba tartozó betegek többségében az ideiglenes pacemakert 48 óra elteltével eltávolították, amikor a sinus ritmus és az 1:1 a vezetőképességet helyreállították és legalább 24 órán át fenntartották. egyetlen betegnek sem volt szüksége állandó pacemakerre. Nem volt szignifikáns különbség a sinus ritmus helyreállításáig eltelt időben a CAVB-vel hemodinamikai romlást mutató betegek és azok között, akik jobban tolerálták a blokkot. A B csoportban a CAVB hosszú időtartama (5 betegnél több mint 4 napig tartott) megkövetelte, hogy az elektrokatétert hosszabb ideig a helyén tartsák (1 betegnél 10 napig). Az egyik betegnek állandó pacemaker beültetésére volt szüksége.
az a csoportba tartozó betegek 1-jében, akiknél kamrai tachycardia (VT) jelentkezett, kamrai fibrilláció (VF) fordult elő Az ideiglenes elektrokatéter beültetése során. Ez valószínűleg összefüggésbe hozható az eljárással, mivel annak kezdete egybeesett azzal a pillanattal, amikor az elektróda és a tricuspidalis szelep érintkezésbe került. Az elektromos defibrilláció (200 J) hatékony volt, és a beteg nem mutatott klinikai következményeket. Két A csoport betegek (11.7%) nagy femorális hematómát mutatott, amely vérátömlesztést igényelt, mivel a kiindulási hematokrit értéktől 10 pontnál nagyobb csökkenés következett be. Mindkét esetben a hematómát konzervatív kezeléssel oldották meg műtéti vízelvezetés nélkül. A B csoportba tartozó betegek egyike sem tapasztalt szövődményeket az ideiglenes pacemaker beültetése miatt (P=NS).
a kórházi mortalitás 12,8% (n=5) volt az a csoportban és 46% (n=6; P=.03) A B csoportban az a csoportban 3 beteg halt meg refrakter kardiogén sokkban, kettő pedig elektromechanikus disszociációban. Mindannyian sinus ritmusban voltak a halál pillanatában. A B csoportban 4 beteg halt meg refrakter kardiogén sokkban (mindegyik megoldatlan CAVB-vel a halál pillanatában), 1 az aszisztolává degenerált VF miatt, 1 pedig az akut peritonitis miatt fellépő szeptikus sokkban (a sinus ritmus helyreállítása után).
vita
számos tanulmány elemezte a CAVB előfordulását és annak hatását az alacsonyabb falú ami-ben szenvedő betegek prognózisára, mind a pre-trombolitikus korszakban5, mind később, amikor a fibrinolízis standard eljárássá vált.1-9,14 azonban kevés információ áll rendelkezésre a CAVB jellemzőiről és időtartamáról fibrinolitikus kezelésben részesülő betegeknél, vagy az ezekben az esetekben követendő terápiás megközelítésről. Eddig McNeaill et al8 munkája a betegek legnagyobb csoportját (n=21) érintette. A jelen munkában azonban az a csoport 39 betegből állt, mindegyik alacsonyabb falú ami-vel, amelyet a CAVB bonyolított. Ez a betegek 43% – ának kezdeti EKG-jában érzékelhető volt. A többség fibrinolitikus kezelést kapott a megjelenéstől számított két órán belül. Hasonló prezentációs adatokat rögzítettek más vizsgálatokban is, 1,6,8 beleértve a TIMI II vizsgálatot1, amelyben a betegek 54% – ánál jelentkeztek CAVB-vel a felvételkor, valamint Melgarejo et al,6, amelyben a betegek 67% – a mutatott CAVB-t a felvételkor vagy a következő órán belül.
bár a CAVB előfordulási gyakorisága mindkét jelenlegi csoportban hasonló volt, szignifikánsan rövidebb ideig tartott azoknál a betegeknél, akik fibrinolízist kaptak (a csoport), mint azoknál, akik nem (B csoport) (medián 75 perc az 1440 perchez képest; P=.004). A vizsgálatban részt vevő betegek kis száma ellenére ez a megállapítás klinikai jelentőségű, mivel alátámasztja azt az elképzelést, hogy a trombolízist meg kell kísérelni alacsonyabb falú AMI-ben szenvedő betegeknél plusz CAVB, mint a szövődmény gyors megoldásának eszköze. Valójában, ha gyors felbontásra lehet számítani, agresszívebb technikák alkalmazása, például egy ideiglenes elektrokatéter beültetése (amely nem mentes a kockázattól) elkerülhető.
ebben a vizsgálatban a fibrinolitikus kezelés beadása után a CAVB gyorsan visszaállt, és a sinus ritmus és 1:1 a vezetés alig több mint egy óra alatt helyreállt a betegek körülbelül felében, két óra alatt pedig 69% – ban. Ezek az adatok megegyeznek McNeaill és szerzőtársai adataival, 8 akik a CAVB reverziójáról számoltak be a betegek 52% – ánál a thrombolysis megkezdését követő első 2 órában, és a TAMI vizsgálat adataival,14 amelyek szerint a CAVB átlagosan 2,5 óra és 12 óra alatt volt a betegek 75% – ánál.
a jelenlegi betegeknél az atropin alkalmazása (a Sociedad Espa Kb de Cardiolog Ca Irányelvek I. osztályú indikációja)15 a CAVB reverzióját és 1:1 vezetési arányt ért el 16-ban.Az A csoportba tartozó betegek 6% – a, A B csoportba tartozó betegek 33% – a. Ezek nem értékelhetetlen eredmények, tekintettel az ilyen kezeléssel járó néhány káros hatásra; véleményünk szerint az atropin kezelést kezdetben mindig meg kell kísérelni, hacsak nincsenek egyértelmű ellenjavallatok. A dopamin vagy az izoproterenol beadását a fenti irányelvek Nem fontolgatják, és más vizsgálatokban sem említik használatukat. A jelen munkában a dopamint csak kis számú betegnek adták be, de a sinus ritmust az a csoportba tartozók 66% – ában sikerült elérni. Ez a gyógyszer használható lehet a tüneti CAVB-vel rendelkező alsó faliami-ban, különösen azokban a központokban, ahol az ideiglenes pacemakereket nem lehet beültetni. A dopamin és az izoproterenol növelheti a kamrai menekülési ritmus gyakoriságát, és enyhe klinikai és hemodinamikai javulást idézhet elő. A jelenlegi és más tanulmányok8 eredményei azonban azt mutatják, hogy önmagukban csak ritkán állítják vissza a CAVB-t.
a fibrinolízisben részesülő betegek többségében a CAVB viszonylag jól tolerálható volt. A jelenlegi betegeknek csak 30% – a mutatott jelentős hemodinamikai romlást (hipotenzió és súlyos bradycardia), atropinra nem reagálva. Ezek a betegek ideiglenes elektrokatétert kaptak, és klinikai helyzetük javult a szívritmus-szabályozó által kiváltott szívfrekvencia növekedésével.
a fibrinolízis hatékonysága az alsóbbrendű fal AMI kezelésére igazolták, 10,11, 16 az előnyök nagyobbak, minél korábban kezdődik ez a kezelés.12,13 az ideiglenes elektrokatéter beültetése késleltetheti a fibrinolitikus kezelés megkezdését-a késés hosszabb lehet azoknál a betegeknél, akiket kezdetben kis kórházakban kezeltek, majd nagyobb központokba utalják az ideiglenes pacemaker beültetését. A trombolitikus kezelés valószínűleg a leghatékonyabb a CAVB17 visszafordításában; a késleltetett iniciáció késleltetheti az atrioventrikuláris csomópont reperfúzióját, amelynek ischaemia hipotetikusan összefügghet a CAVB fiziológiájával.1 következésképpen a CAVB időtartama hosszabb lenne.
ebben a vizsgálatban ideiglenes pacemakereket ültettek be az a csoportba tartozó betegek 43% – ában (17 a 39-ből). Az így kezelt szám azonban nagyban különbözik a hasonló vizsgálatok között,például a Melgarejo által végzett vizsgálatban et al, a betegek 6 58% – a kapott ideiglenes pacemake r-t, míg csak 17% – uk kapta ugyanezt a mcneaill által végzett vizsgálatban et al.8 A 17 A csoportba tartozó beteg közül tizenketten (30%) mutattak súlyos bradycardiát és hipotenziót, ami arra utal, hogy elektrokatéter beültetése javasolt. A tanulmány eredményei azonban azt mutatják, hogy a másik 5 ilyen kezelési módja megkérdőjelezhető. Az ideiglenes pacemaker beültetésére gyakrabban volt szükség a B csoportba tartozó betegeknél, akik nem kaptak trombolitikus kezelést (84, 6%, szemben a 43% – kal; P=.01). Ebben a csoportban a nagy többség jelentős hemodinamikai romlást mutatott (hipotenzió és súlyos bradycardia), és a CAVB időtartama szignifikánsan hosszabb volt.
Transzvénás tranziens szívstimuláció olyan betegnél, aki fibrinolitikus kezelésben részesült vagy hamarosan részesül, nem mentes a szövődményektől. Ebben a vizsgálatban 2 betegnél (11,8%) alakult ki femorális hematoma (helyi nyomással megoldódott), amely vérátömlesztést tett szükségessé. McNeaill et al8 nem jelentette ezt a szövődményt, bár Melgarejo et al6 arról számolt be, hogy betegeik 3,6% – a szenved ugyanezt. Bár a maximális trombolitikus hatás nem esik egybe az elektrokatéter beültetésével, a vérzés kockázata az eljárás után 24-48 órán keresztül fennáll, a heparinnal és az aggregációgátló szerekkel végzett koadjuváns terápia hatásai miatt.
az ideiglenes elektrokatéter beültetése az esetek mintegy 3,6% – ában potenciálisan halálos aritmiák kockázatával is jár.6 az a csoportban 1 betegnek (5,8%) volt VT-je, amely VF-vé degenerálódott az elektrokatéter beültetése során; ez akkor történt, amikor az elektróda érintkezésbe került a tricuspid szeleppel. A helyzetet defibrillációval oldották meg. Fennáll annak a veszélye is, hogy az elektrokatéter perforálhatja a kamrát. Egyes tanulmányok becslése szerint ez az esetek 4% – ában fordul elő,18 de gyakoribb lehet A jobb kamrát érintő AMI-ben szenvedő betegeknél, mivel a szövet kevésbé robusztus. A jelen vizsgálatban egyetlen beteg sem szenvedte el ezt a szövődményt, Melgarejo et al6 vagy McNeaill et al.8
a transzvénás elektrokatéter eljárás alternatívája a transzkután pacemaker. Ez azonban nagyon fájdalmas technika, és általában intenzív fájdalomcsillapítást, esetleg farmakológiai szedációt igényel, ami a beteg romlását okozhatja. Ezért csak hemodinamikai romlás (hipotenzió és súlyos bradycardia) esetén alkalmazható, és ha nincs elegendő infrastruktúra Az ideiglenes transzvénás elektrokatéter azonnali beültetéséhez.
a vizsgálat korlátai
a jelen munka egy megfigyelési vizsgálat, amelyben a kontrollcsoport kicsi (az utolsó 6 órán belül az alsó falat érintő AMI-vel felvett betegek, akiket CAVB bonyolított, és akik nem kaptak fibrinolitikus kezelést). A 10 éves vizsgálati időszak alatt kórházunkban nem álltak rendelkezésre további betegek, akik megfeleltek a felvételi kritériumoknak; 2000 óta minden AMI beteg trombolízist vagy angioplasztikát kapott az AMI első 6 órájában, hacsak nem egyértelműen ellenjavallt. Ennek ellenére a tanulmány klinikai jelentőséggel bír, mivel információt nyújt a CAVB időtartamáról azoknál a betegeknél, akik fibrinolízisre jelöltek-ezek az esetek jelentik a legnagyobb kétségeket azzal kapcsolatban, hogy melyik terápiás kurzust kell követni. Az a tény azonban, hogy jelentős eredményeket értek el annak ellenére, hogy a számok kicsiek voltak, hangsúlyozza a következtetések értékét.
klinikai következmények
a jelenlegi eredmények és más szerzők eredményei alapján a CAVB időtartama az inferior wall AMI-ben rövid, ha fibrinolízissel kezelik. Ez a szövődmény lényegesen rövidebb ideig tart, amikor trombolízist végeznek, mint amikor nem reperfúziós terápiát követnek. A fenti állapothoz kapcsolódó mortalitás szintén alacsonyabb, ha ilyen kezelést biztosítanak. Ezért a fibrinolitikus kezelést a CAVB korai szakaszában kell biztosítani.
ebben a vizsgálatban a trombolitikus kezelés kevesebb beteghez vezetett, akiknek ideiglenes pacemakerre volt szükségük. Tekintettel a CAVB rövid időtartamára, a szív intravénás hozzáféréssel történő átmeneti stimulációját a rossz hemodinamikai toleranciájú betegek számára kell fenntartani (CAVB-ben és alacsony kamrai frekvenciákban, hipotenzióban és/vagy kardiogén sokkban szenvedő betegek), mivel ez a technika nem mentes a szövődményektől.
köszönetnyilvánítás
a szerzők köszönöm Drs. Josep Lupón pedig Jorge López Ayerbe a központ segítségét a statisztikai elemzés.