Obstetrics & Gynecology International Journal
FGM sembra aver avuto origine nell’antico Egitto ed è documentato da Erodoto nel 440 AC, un papiro da Memphis datato 163 AC, e Strabone nel 25 AC. Alcune antiche mummie egizie sono state trovate circoncise all’esame. Si stima che 150 milioni di giovani donne siano state circoncise in tutto il mondo, e altri 3 milioni sono a rischio / circoncisi ogni anno , circa 8000 al giorno, principalmente nell’Africa sub-sahariana. In Egitto il tipo 1a (circoncisione di sunna / clitirodotomia) è più comune, circa il 70% dei casi. L’Egitto ha il più alto numero di casi di MGF/C nel mondo . Il parlamento egiziano ha vietato e criminalizzato la pratica delle MGF nel 2008, contribuendo a far scendere i tassi di MGF/C al 61% nel 2015, dal 91% nel 1995, mentre mirava a fermare le MGF/C in Egitto entro il 2030. Sperando che altri paesi africani avrebbero seguito. Le mutilazioni genitali femminili si sono diffuse a livello globale con l’aumento dell’afflusso di rifugiati e immigrati africani in Europa e Nord America , ed è diventato un problema globale (650.000 casi in Europa & 570.000 negli Stati Uniti) con gravi conseguenze mediche fisiche e psico-sessuali , aumentando gli oneri finanziari dell’assistenza sanitaria sul paese ospitante. Si ritiene che la circoncisione femminile diminuisca il desiderio sessuale, l’eccitazione e l’orgasmo , che è la ragione principale per la pratica delle MGF. Molte donne credono erroneamente che la disfunzione sessuale nelle donne con MGF derivi dal taglio degli organi sessuali, per i quali non è disponibile alcun trattamento . L’OMS riferisce che le MGF possono comportare la rimozione totale del clitoride. Tuttavia, è la parte visibile del clitoride (il glande) che viene tagliata. Il resto del corpo e la crura del clitoride rimangono intatti sotto la cicatrice (Figura 1).
Il clitoride è composto dal glande (porzione visibile del clitoride, coperta dal prepuzio), dal corpo (attaccato alla sinfisi pubica dal legamento sospensivo), dalla crura (due steli attaccati ai rami ischio-pubici) e dai bulbi (strutture erettili che si gonfiano durante l’eccitazione e si trovano sotto le labbra) . Le MGF possono comportare il taglio delle piccole labbra o delle grandi (tipo II o III). Poiché la maggior parte delle strutture erettili non viene asportata, le donne sane con MGF possono raggiungere l’orgasmo e sperimentare relazioni sessuali soddisfacenti, poiché la maggior parte del clitoride rimane, il moncone clitorideo palpabile sotto il tessuto cicatriziale può essere esposto, un neo-glande ricostruito e riposizionato nel sito anatomico del clitoride . L’intervento chirurgico è segnalato per migliorare la funzione sessuale in quanto diminuisce il dolore clitorideo rimuovendo la fibrosi peri-clitoridea, rendendo così il clitoride più accessibile alla stimolazione .
Tuttavia, molte donne non sono consapevoli della disponibilità della chirurgia ricostruttiva del clitoride, e la richiedono dopo che è stata loro offerta per migliorare la loro identità femminile e l’immagine genitale, pur avendo un moncone clitorideo già funzionale . In questi casi, la funzione sessuale è migliorata dall’immagine del corpo migliorata, dall’identità femminile e dalla fiducia in se stessi, piuttosto che da un clitoride più accessibile (impatto psico-sessuale) . La chirurgia ricostruttiva genitale dopo FGM/C rimane una sfida importante nella ginecologia ricostruttiva; nuove tecniche di ricostruzione clitoridea, restauro del cappuccio clitorideo e de-infibulazione labiale sono state adottate per invertire gli effetti delle MGF; l’efficacia e la sicurezza di tali tecniche sono discusse e inconcludenti . Ulteriori studi scientifici riguardanti la funzione sessuale nelle donne con MGF sono necessari per offrire la migliore assistenza medica, chirurgica e psicosessuale disponibile per le complicanze dopo MGF.
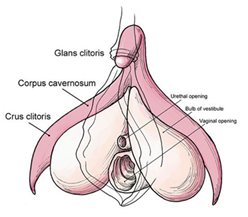
Figura 1: Il clitoride femminile.
Obiettivo
Studiare l’impatto della chirurgia ricostruttiva genitale sulle femmine con MGF di tipo II & tipo III per quanto riguarda; miglioramento del desiderio, eccitazione, lubrificazione, orgasmo, soddisfazione e riduzione del dolore.
Pazienti
107 pazienti selezionati con mutilazione genitale femminile di età compresa tra 18 e 36 anni che avevano per lo più consultato l’unità di chirurgia ricostruttiva pelvica di Uroginecologia & presso l’Ospedale universitario El Galaa del Cairo sono stati inclusi nello studio. L’età media del paziente era di 28,3 anni, l’età media al taglio di 9,1 anni. I paesi in cui è stata fatta la mutilazione includono Egitto, Sudan, Somalia, Gibuti e Yemen. Le procedure di riparazione ricostruttiva sono state eseguite principalmente all’El Galaa Teaching Hospital. Abbiamo usato la classificazione OMS per includere le donne con mutilazione di tipo II o di tipo III (infibulazione) con escissione del clitoride. (91 con tipo II & 16 con tipo III) Il nostro studio ha rispettato tutti i requisiti di etica medica secondo le linee guida di ricerca egiziane. I pazienti sono stati informati sull’esito e sugli effetti collaterali delle procedure e hanno firmato un consenso scritto.
Procedura
Tutti i pazienti sono venuti in clinica chiedendo di migliorare l’aspetto fisico o ridurre il dolore, la maggior parte non era a conoscenza della disponibilità di servizi di chirurgia ricostruttiva del clitoride . Tutti hanno compilato un questionario sull’indice della funzione sessuale femminile al momento del ricovero, la chirurgia ricostruttiva del clitoride è stata offerta a queste donne, tutti i pazienti hanno ricevuto l’anestesia spinale.
De-fibulazione: L’infibulazione è restringimento dell’orifizio vaginale con creazione di un sigillo di copertura tagliando e suturando le piccole labbra e le grandi labbra insieme su entrambi i lati, dopo l’escissione del clitoride (infibulazione), le donne che hanno subito una mutilazione di tipo III richiedono una de-fibulazione(taglio del sigillo cutaneo) prima della consegna o della chirurgia vaginale. Miglioramenti funzionali sono stati descritti dopo questa procedura di de-fibulazione in molte donne con tipo III . (Figura 2 & 3)
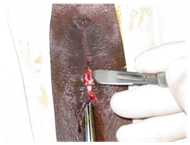
Figura 2: Infibulazione.
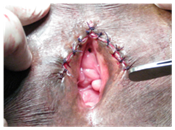
Figura 3: De-fibulazione
Chirurgia ricostruttiva del clitoride: Ripristinare l’anatomia del clitoride e migliorare la funzione del clitoride, La maggior parte dei pazienti aveva subito mutilazione di tipo II (rimozione del glande del clitoride e parte delle piccole labbra). La pelle che copre il moncone clitoride è stato tagliato longitudinalmente con coltello o forbici, e il tessuto fibroso intorno al moncone clitoride rimosso. Il legamento sospensivo è stato tagliato vicino all’osso per consentire una sufficiente liberazione verso il basso e mobilizzazione del clitoride, portandolo alla posizione anatomica del glande originale; il fascio neurovascolare dorsale è stato conservato. Le suture PDS sono state utilizzate per tenere la punta del neo-clitoride inferiormente a 5 & 7 alla pelle vestibolare per prevenire la retrazione; ulteriori suture interrotte sono state accuratamente posizionate fissando i lati dell’albero clitorideo alle strutture sottostanti. (Cifre 4 & 5)
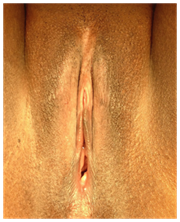
Figura 4: MGF di tipo II.
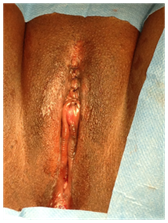
Figura 5: Chirurgia ricostruttiva del clitoride.
Sopra il clitoride, la pelle del cappuccio aperta era chiusa con punti assorbibili interrotti che passavano su entrambi i lati. Le aree sezionate sono state infiltrate con anestetico locale (5 ml di lidocaina), per diminuire il dolore postoperatorio. I pazienti sono stati dimessi il giorno successivo con dolore minimo e poco o nessun sanguinamento, con istruzioni igieniche e farmaci per una settimana, e ri-consultazione per il follow-up dopo 2 settimane, poi ogni 3 mesi per un anno. Plasma ricco di piastrine (PRP) da sangue autologo è stato utilizzato in casi recenti, PRP attiva le cellule staminali pluripotenti nell’area di iniezione e aumenta il flusso sanguigno, con conseguente ringiovanimento e miglioramento del tessuto danneggiato a causa di MGF e dissezione durante la ricostruzione del clitoride, che potrebbe danneggiare le terminazioni nervose intorno al fascio neuro-vascolare. Iniezione di PRP nel clitoride nei casi più recenti (2015 – 2016), miglioramento dell’intorpidimento, sensazione clitoridea e promozione della guarigione; notato dopo 12 settimane dall’iniezione primaria . I dispositivi di rilascio del calore laser e radiofrequenza possono anche aiutare ad aumentare l’afflusso di sangue e possono essere utili per migliorare intorpidimento, sensazione e guarigione; ma devono ancora essere provati .