Valore prognostico della dimensione del tumore in stadio II e III cancro colorettale nella popolazione tunisina
-
La dimensione del tumore (TuS) è stata segnalata come prognostica nel cancro colorettale.
-
Nel nostro studio, abbiamo studiato il ruolo prognostico delle TUS e identificato un valore di cutoff con le più alte prestazioni di previsione.
-
Una dimensione di 4 cm ha avuto un impatto prognostico e ha interferito con altri fattori prognostici.
-
Abbiamo osservato che l’età ≥65 anni, lo stadio III, l’invasione venosa e pN+ superiore a 3 erano fattori prognostici significativi in pazienti con TuS ≥4, ma solo lo stadio III era un fattore prognostico indipendente nell’analisi multivariata.
-
La somministrazione di chemioterapia è stata l’unico fattore con un impatto significativo sulla sopravvivenza nelle analisi univariate e multivariate in pazienti con TUS inferiore a 4 cm.
Il cancro del colon-retto (CRC) è il terzo tumore più comune in tutto il mondo e la seconda causa più comune di morte correlata al cancro nei paesi occidentali . In Tunisia, rappresenta un problema di salute pubblica. La sua incidenza è aumentata negli ultimi 15 anni . Nonostante il miglioramento delle procedure diagnostiche e di workup e anche a causa della mancanza di programmi di screening, la maggior parte dei casi di CRC in Tunisia rimane rilevata in uno stadio localmente avanzato (pT3–T4, nodo-positivo) o metastatico . La prognosi è stata migliorata negli ultimi anni, con una gestione multidisciplinare; la sopravvivenza globale a 5 anni (OS) è stimata intorno al 70% nella fase II e al 50% nella fase III . Sono stati fatti molti sforzi per affinare i fattori di valutazione del rischio nella CRC al fine di identificare i pazienti che hanno maggiori probabilità di beneficiare della terapia adiuvante. Questi fattori sono principalmente clinici, patologici e recentemente molecolari (instabilità dei microsatelliti/stabilità dei microsatelliti, cDNA), alcuni dei quali sono ancora fuori portata in molti paesi. La dimensione del tumore (TuS) è un marker surrogato della sopravvivenza in molti tumori gastrointestinali: cancro gastrico, tumore stromale gastro-intestinale, tumori carcinoidi . La sua rilevanza nella CRC non è chiara, con risultati contraddittori in diverse serie riportate . La TUS non ha integrato le linee guida internazionali come uno dei marcatori da considerare nella valutazione del rischio e nell’indicazione della chemioterapia adiuvante . In un recente studio con valutazione patologica di 1443 nuovi casi di CRC nella regione centrale della Tunisia, il 67,5% dei pazienti ha avuto una TUS superiore a 5 cm, questo risultato è completamente diverso dai casi nei paesi occidentali . Nel nostro studio attuale, abbiamo mirato a studiare le prestazioni della TUS nel predire la sopravvivenza negli stadi II e III CRC e ad indagare la relazione tra TUS e fattori prognostici noti.
Pazienti & metodi
Abbiamo esaminato retrospettivamente una coorte di 257 pazienti con diagnosi di adenocarcinoma del colon e/o del retto, trattati in due centri oncologici: Abderrahmen Mami Hospital e Clinique Taoufik Hospital tra il 2003 e il 2014. Abbiamo incluso casi di fase II-III, secondo l’American Joint Committee on Cancer (AJCC)/Union Internationale Contre le Cancer (UICC) 7th edition, trattati con intento curativo. Abbiamo preso in considerazione solo i pazienti con workup completo e dati di patologia disponibili tra cui TuS e dati di follow-up. Nel periodo di studio, il follow-up è stato programmato dopo il completamento della terapia curativa, ogni 3-4 mesi nei primi 2 anni, ogni 6 mesi da 3 a 5 anni e successivamente ogni anno. Ad ogni visita, i pazienti hanno avuto un esame fisico e sono stati controllati per i sintomi e le tossicità della terapia. L’ecografia addominale e la radiografia del torace sono state eseguite ogni 6 mesi, a partire dal 2012 sono stati eseguiti la scansione TC toracoaddominale e i marcatori tumorali (antigene carcinoembrionico, CA19–9) ogni 6 mesi.
TuS è stata definita come l’estensione orizzontale del tumore misurata dal diametro massimo del tumore. Abbiamo usato receiver-operating Characteristic (ROC) per determinare le prestazioni TuS nel predire la sopravvivenza e per identificare un valore di cutoff correlato alla sopravvivenza. Abbiamo anche confrontato le caratteristiche dei due gruppi in base al valore di cutoff e studiato i fattori prognostici in analisi univariate e multivariate in ciascun gruppo.
Analisi statistica
Tutte le analisi sono state effettuate utilizzando il software SPSS 20. Abbiamo analizzato le curve ROC e analizzato l’area sotto la curva (AUC) per determinare l’accuratezza della TUS nella previsione della sopravvivenza. Un’AUC di 1,0 è stata una previsione priva di errori del cancro nei pazienti, mentre un’AUC di 0,50 rappresenta una mezza probabilità di una previsione accurata dello stato del cancro. Maggiore è l’AUC–ROC, maggiore è il potere discriminatorio del TUS per il risultato. OS è stato definito come il tempo dalla data della diagnosi alla morte da qualsiasi causa o perdita di follow-up o ultime notizie. Il sistema operativo è stato valutato secondo il metodo Kaplan–Meier. I fattori prognostici sono stati valutati con un’analisi univariata utilizzando il test log-rank e con un’analisi multivariata utilizzando un modello di rischi proporzionali di Cox. Un valore p inferiore a 0,05 è stato considerato statisticamente significativo.
Risultati
Per la popolazione complessiva, l’età media era di 59 anni (intervallo 25-85 anni), 57.2% erano maschi. Abbiamo osservato una malattia di stadio III nel 53% dei pazienti tra cui il 37,5% era pN2. La chemioterapia adiuvante è stata somministrata a tutti i pazienti con malattia di stadio III (97,7% contenente oxaliplatino). Nella malattia di stadio II il 53% dei casi ha ricevuto la chemioterapia, sono stati pT4 stadio nel 22,5%, meno di 12 linfonodi rimossi nel 28% e ha avuto un intervento chirurgico d’urgenza nel 15% dei casi. TUS media era 7 cm .
Nell’analisi ROC, l’AUC della TUS nel predire la sopravvivenza è stata mostrata nella Figura 1. Le prestazioni TuS nel predire la sopravvivenza sono state confrontate con le prestazioni al numero di linfonodi coinvolti. L’AUC era 0.62 ± 0,048 per TuS e 0,60 ± 0,56 per linfonodi positivi.

Una dimensione di 4 cm è stata identificata come predittore di sopravvivenza con una sensibilità dell ‘ 88,2% e una specificità del 59,2%. Abbiamo osservato 98 pazienti con TUS ≤4 cm e 159 pazienti con TUS superiore a 4 cm. I pazienti con TuS superiore a 4 cm avevano maggiori probabilità di avere un tumore localizzato nel colon (81,1 vs 70,4%, p = 0,002) e comunemente pT4 (44 vs 22.4%, p = 0,0001). Non abbiamo osservato una differenza significativa in base al sesso, chirurgia d’urgenza, meno di 12 linfonodi rimossi tasso, numero di linfonodi positivi, stadio e somministrazione di oxaliplatino tra pazienti TuS ≤4 cm e pazienti con TuS superiore a 4 cm (Tabella 1).
| le Variabili | dimensioni del Tumore ≤4 cm, % (n = 89) | dimensioni del Tumore > 4 cm, % (n = 159) | p-value |
|---|---|---|---|
| Età: | |||
| – Mediana (media) classe di età – <65 anni – ≥65 anni |
56 73.4 (72) 22.6 (26) |
62.8 (100) 38.2 (59) |
0.32 0.07 |
| Genere: | |||
| – Maschio – Femmina |
50 (49) 50 (49) |
57.2 (91) 43.8 (68) |
0.25 |
| BMI†: | |||
| – <30 – ≥30 |
91.3 (63) 8.7 (6) |
85.8 (85) 14.2 (14) |
0.28 |
| Posizione: | |||
| – Colon – Retto |
70.4 (69) 29.6 (29) |
81.1 (129) 8.9 (30) |
0.002* |
| intervento Chirurgico di emergenza: | |||
| – Sì – No |
(14) (84) |
11.3 (18) 88.7 (141) |
0.52 |
| <12 linfonodi esaminati§: | |||
| – Sì – No |
34.6 (34) 65.4 (64) |
44.6 (71) 55.3 (88) |
0.11 |
| pN+: | |||
| – 1–3 – >3 |
83.6 (82) 16.4 (16) |
77.9 (124) 22.1 (35) |
0.26 |
| pT: | |||
| pT1–pT3 pT4 |
77.6 (76) 22.4 (22) |
55.9 (89) 44.1 (70) |
<0.01* |
| Stage: | |||
| – Stage II – Stage III |
47.9 (47) 52.1 (51) |
47.1 (75) 42.9 (84) |
0.9 |
| Adjuvant therapy: | |||
| – Yes – No |
76.6 (75) 23.4 (23) |
79.2 (126) 20.8 (33) |
0.6 |
| Oxaliplatine: | 0.48 | ||
| – Yes – No |
48.9 (48) 51.1 (50) |
53.4 (85) 46.6 (74) |
|
| Relapse rate (%) | 35.2 | 37.1 | 0.75 |
| TTR‡ (mesi) | 26 | 34 | 0.13 |
†Disponibile solo in 168 pazienti.
‡È ora di ricadere.
§In entrambe le fasi II e III.
*Valori p significativi.
Riprodotto con il permesso di © Oxford University Press (2017).
La OS è risultata significativamente migliore in TuS ≤4 cm rispetto a TuS superiori a 4 cm, la sopravvivenza media è stata di 158 contro 106 mesi, hazard ratio = 2.92 (IC al 95%: 1,27–6,75, p = 0,01). il tasso di sopravvivenza a 5 anni dei pazienti è stato dell ‘ 84% nei pazienti con TUS ≤4 cm e del 76% nei pazienti con TUS superiore a 4 cm (p = 0,008; vedere Figura 2).
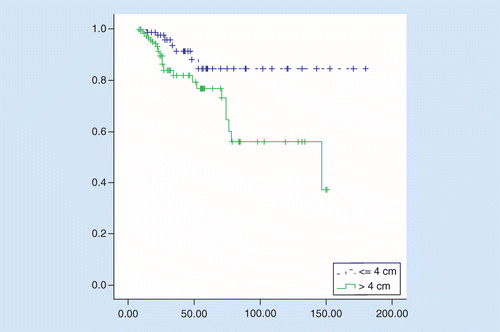
I fattori prognostici sono stati esaminati in entrambi i gruppi. Nell’analisi univariata, abbiamo osservato un significativo impatto negativo di età ≥65 anni, stadio III, invasione venosa e pN+ maggiore di 3 sulla sopravvivenza in pazienti con TuS superiore a 4 cm. Solo nell’analisi multivariata, lo stadio III era un fattore prognostico indipendente. Nei pazienti con TuS ≤4 cm, la chemioterapia in ambito adiuvante è stata i principali fattori con un impatto significativo sulla sopravvivenza nelle analisi univariate e multivariate, non vi è stato alcun impatto prognostico degli altri fattori testati (Tabella 2).
| le Variabili | dimensioni del Tumore < 4 cm (n = 159) | Tumore di dimensione ≥4 cm (n = 89) | ||
|---|---|---|---|---|
| 5-OS di un anno (%) | HR (95% CI) | 5 anni OS (%) | HR (95% CI) | |
| Età: | ||||
| – <65 anni – ≥65 anni |
87 78 |
1.07 (0.208−5.531) | 82 60 |
2.47 (1.35–5.88)* |
| pN+: | ||||
| – 1-3 – >3 |
78 82 |
2.14 (0.41–11.08) | 79 65 |
2.838 (1.25–6.41)* |
| pT: | ||||
| – pT1–pT3 – pT4 |
84 82 |
1.51 (0.29–7.79) | 84 74 |
1.44 (0.67–3.09) |
| Venous invasion: | ||||
| – Yes – No |
80 81 |
0.97 (0.189–5.08) | 63 84 |
2.94 (1.14–7.78)* |
| Stage: | ||||
| – Stage II – Stage III |
77 86 |
0.651 (0.148–2.955) | 85 58 |
0.285 (0.123–0.66)* |
| Adjuvant therapy: | ||||
| – Yes – No |
94 58 |
0.135 (0.025–0.696)* | 78 67 |
0.641 (0.257–1.6) |
| Oxaliplatine: | ||||
| – Yes – No |
92 83 |
0.28 (0.034–2.39) | 78 70 |
0.441 (0.19–1.02) |
| Tumor location: | ||||
| – Colon – Rectum |
90 75 |
0.428 (0.095-1.931) | 75 80 |
2.699 (0.806–9.03) |
*Valori HR significativi.
HR: Hazard ratio; OS: Sopravvivenza globale.
Discussione
Oggigiorno, nei paesi occidentali, l’integrazione dei programmi di screening occulto ha portato alla diagnosi di CRC nelle fasi precedenti . In un recente studio basato sui dati di SEER tra il 2006 e il 2012, il 38% dei casi di cancro del colon e il 43% dei casi di cancro del retto sono stati diagnosticati in una fase precoce . Nei paesi a basso reddito medio, tale programma di screening non è disponibile; e la maggior parte dei casi sono diagnosticati in uno stadio regionale o avanzato con alta TUS . L’identificazione dei fattori prognostici è uno strumento importante per migliorare i risultati in tali paesi. Il nostro studio ha studiato il ruolo prognostico del TS nella fase II e III CRC nella popolazione tunisina. Abbiamo osservato che la TUS ha avuto non solo un impatto sulla sopravvivenza, ma ha anche interferito con altri fattori prognostici. Lo stadio III era un fattore prognostico indipendente nei tumori ad alto volume, mentre molti fattori prognostici “classici” non avevano alcun impatto nei tumori più piccoli. Diversi studi hanno riportato il valore prognostico della TUS con una diminuzione della TUS associata alla sopravvivenza . In uno studio di Kornprat et al., la TUS è stata significativamente associata alla sopravvivenza libera da progressione e specifica per il cancro nelle analisi univariate e multivariate nel colon, ma non nei tumori del retto . Nella nostra serie, TuS più alta era più comune nella posizione del cancro del colon. Infatti, il cancro del colon può rimanere asintomatico per un tempo più lungo, il che spiega una TUS più elevata alla diagnosi rispetto al cancro del retto. Tuttavia, non vi era alcuna differenza nella sopravvivenza tra tumori ≥4 cm situati nel colon e tumori ≥4 cm situati nel retto. Non c’era anche alcun impatto della posizione del tumore nel tumore più piccolo (<4 cm). Quindi, sulla base di questa analisi, la TUS non ha avuto un ruolo nel predire la prognosi in base alla posizione del tumore (colon vs retto). Saha et al. riportato nella loro vasta serie di pazienti che la TUS è correlata positivamente con importanti fattori prognostici e ha un impatto negativo sulla sopravvivenza nel cancro del colon . Il suo ruolo nel cancro del retto non è ancora chiaro.
La TuS più alta è stata anche associata allo stadio pT4, segnalato per avere una prognosi peggiore rispetto allo stadio T1–2N1 (studio intergruppo INT-0089) . Il carico tumorale può riflettere la capacità di un tumore di diffondersi attraverso la parete intestinale, i nodi e altri organi. Infatti, nel nostro studio, TUS aveva un valore di analisi predittiva ROC vicino al valore predittivo del numero di linfa positiva. Nei tumori inferiori a 4 cm, non abbiamo osservato una differenza di sopravvivenza tra i pazienti di stadio II e III. Questa scoperta può essere spiegata dal fatto che la nostra popolazione di stadio II era una popolazione ad alto rischio con prognosi peggiore (vicina alla prognosi di stadio III): molti stadio pT4, molti casi con meno di 12 linfonodi rimossi, molti casi operati in emergenza (per perforazione e ostruzione). In due studi basati su dati VEGGENTI, i tumori più piccoli avevano una prognosi peggiore che è la malattia di stadio II. Gli autori hanno ipotizzato che le piccole TUS possano essere un marker surrogato per l’aggressività biologica con conseguente esito inferiore rispetto alle TUS relativamente più grandi tra gli stadi II . Le stesse osservazioni sono state viste in uno studio italiano . Abbiamo anche studiato il ruolo di diversi fattori prognostici secondo TUS. Abbiamo osservato che diversi fattori prognostici come età, stadio, numero di linfonodi coinvolti, posizione del tumore non hanno avuto un impatto significativo nel gruppo di pazienti con TUS bassa. Nel nostro studio, la chemioterapia adiuvante ha avuto un impatto positivo nei piccoli tumori, la TUS dovrebbe essere considerata un fattore “ad alto rischio” nello stadio II? Sono necessari ulteriori studi incentrati su questo particolare problema.
Diverse insidie possono essere notate nella nostra serie: la piccola dimensione del campione, la raccolta retrospettiva dei dati e l’assenza di revisione centrale del rapporto di patologia per una precisa valutazione TS. Non avevamo abbastanza dati disponibili sulla posizione esatta del tumore, quindi non abbiamo potuto eseguire tale analisi. Il test molecolare è stato introdotto in Tunisia nel 2015, nel nostro periodo di studio non era disponibile. La valutazione della TUS in base allo stadio e alla somministrazione di oxaliplatino non è stata effettuata, perché un numero troppo piccolo di pazienti potesse trarre conclusioni.
Conclusione
La TUS è un parametro oggettivo che può essere facilmente misurato durante l’esame patologico. Può rappresentare un ulteriore fattore prognostico in una popolazione con alto tasso di stadio localmente avanzato.
Prospettive future
Diverse e complesse interazioni genetiche e/o percorsi, potrebbero essere alla base della TUS nel cancro del colon-retto, l’analisi molecolare tenendo conto delle dimensioni del tumore potrebbe portare a espianti più accurati nel suo ruolo prognostico.
Financial & competing interests disclosure
Gli autori non hanno affiliazioni rilevanti o coinvolgimento finanziario con qualsiasi organizzazione o entità con un interesse finanziario o conflitto finanziario con l’oggetto o i materiali discussi nel manoscritto. Ciò include lavoro, consulenze, onorari, proprietà o opzioni di azioni, testimonianze di esperti, sovvenzioni o brevetti ricevuti o in sospeso o royalties.
Nella produzione di questo manoscritto non è stata utilizzata alcuna assistenza scritta.
Condotta etica della ricerca
Gli autori dichiarano di aver ottenuto l’approvazione del comitato di revisione istituzionale o di aver seguito i principi delineati nella Dichiarazione di Helsinki per tutte le indagini sperimentali sull’uomo o sugli animali. Inoltre, per le indagini che coinvolgono soggetti umani, è stato ottenuto il consenso informato dai partecipanti coinvolti.
- 1 Torre LA, Bray F, Siegel RL et al. Global cancer statistics, 2012. CA. Cancro J. Clin. 65(2), 87–108 (2015).In questo caso, il sistema di gestione dei dati personali non è in grado di rispondere alle richieste del cliente. Cancro del colon-retto nella Tunisia centrale: tendenze di incidenza crescenti in un periodo di 15 anni. Pac asiatico. J. Cancro Indietro. 12(4), 1073–1076 (2011).Medline, Google Scholar
- 3 Missaoui N, Trabelsi A, Parkin DM et al. Tendenze nell’incidenza del cancro nella regione di Sousse, Tunisia, 1993-2006. Int. J. Cancro 127(11), 2669-2677 (2010).Crossref, Medline, CAS, Google Scholar
- 4 Yang J, Du XL, Li ST et al. Le caratteristiche dei tumori colorettali localizzati in modo diverso supportano la classificazione prossimale e distale: uno studio basato sulla popolazione di 57.847 pazienti. PLoS UNO 11 (12), e0167540 (2016).Il sito utilizza cookie tecnici e di terze parti per migliorare la tua esperienza di navigazione. L’impatto della dimensione del tumore sulla sopravvivenza dei pazienti con cancro gastrico pT4aN0M0. Essere. Chirurgia. 79(3), 328-331 (2013).Medline, Google Scholar
- 6 Zhai ZW, Gu J. Influenza della dimensione del tumore sulla prognosi nei pazienti con cancro del colon. Zhonghua Wei Chang Wai Ke Za Zhi. 15(5), 495–498 (2012).In questo caso, il sito è stato pubblicato nel 2007. La dimensione del tumore più piccola è associata a una scarsa sopravvivenza nel cancro del colon di stadio II: un’analisi di 7719 pazienti nel database SEER. Int. J. Surg. Lond. Ingl. 33 (Pt A), 157-163 (2016).Il sito utilizza cookie tecnici e di terze parti per migliorare la tua esperienza di navigazione. La dimensione del tumore è associata alla risposta infiammatoria sistemica ma non alla sopravvivenza nei pazienti con carcinoma colorettale operabile primario. J. Gastroenterolo. Epatolo. 22(12), 2288–2291 (2007).Il suo nome deriva dal greco antico, con cui si indica il nome della città. Cancro del colon precoce: linee guida di pratica clinica ESMO per la diagnosi, il trattamento e il follow-up. Ann. Oncol. 24 (Suppl. 6), VI64-VI72 (2013).1937>
- 10 Mandel JS, Chiesa TR, Bond JH et al. L’effetto dello screening del sangue occulto fecale sull’incidenza del cancro del colon-retto. N. Ingl. J. Med. 343(22), 1603–1607 (2000).In questo caso, il sistema di gestione dei dati personali non è più in grado di fornire dati personali. Statistiche sul cancro del colon-retto, 2017. CA Cancro J. Clin. 67(3), 177–193 (2017).Crossref, Medline, Google Scholar
- 12 Kornprat P, Pollheimer MJ, Lindtner RA, Schlemmer A, Rehak P, Langner C. Valore della dimensione del tumore come variabile prognostica nel cancro del colon-retto: una rivalutazione critica. Essere. J. Clin. Oncol. 34(1), 43–49 (2011).Crossref, Medline, Google Scholar
- 13 Saha S, Shaik M, Johnston G et al. La dimensione del tumore predice la sopravvivenza a lungo termine nel cancro del colon: un’analisi del National Cancer Data Base. Essere. J. Surg. 209(3), 570-574 (2015).Crossref, Medline, Google Scholar
- 14 Le Voyer TE, Sigurdson ER, Hanlon AL et al. La sopravvivenza del cancro del colon è associata ad un numero crescente di linfonodi analizzati: un’indagine secondaria dello studio intergruppo INT-0089. J. Clin. Oncol. 21(15), 2912–2919 (2003).Crossref, Medline, CAS, Google Scholar
- 15 Wang Y, Zhuo C, Shi D et al. Effetto sfavorevole di piccole dimensioni del tumore sulla sopravvivenza causa-specifica nel cancro del colon di stadio IIA, uno studio basato su VEGGENTE. Int. J. Dis colorettale. 30(1), 131–137 (2015).Crossref, Medline, Google Scholar
- 16 Santullo F, Biondi A, Cananzi FCM et al. Dimensione del tumore come fattore prognostico in pazienti con cancro del colon di stadio IIa. Essere. J. Surg. doi:10.1016/j.amjsurg.2017.03.038 (2017) (Epub ahead of print).Medline, Google Scholar
- 17 Mejri N, Dridi M, Labidi S et al. P-299 prognostic value of tumor size in stage II and III colorectal cancer in Tunisian population. Ann. Oncol. 28(Suppl. 3), mdx261.296 (2017).Google Scholar