Czas trwania całkowitego bloku przedsionkowo-komorowego powikłanego zawałem ściany dolnej leczonych Fibrynolizą / Revista Española de Cardiología
wprowadzenie
problemy z przewodzeniem przedsionkowo-komorowym są częstym powikłaniem ostrego zawału mięśnia sercowego (AMI) obejmującego ścianę dolną. Powikłania te są związane ze zwiększoną śmiertelnością, 1-7 i dlatego są oznaką gorszego rokowania. W epoce przedtrombolitycznej częstość występowania Zaawansowanego bloku przedsionkowo-komorowego (drugiego lub trzeciego stopnia) w ścianie dolnej AMI wynosiła około 19%.5 chociaż zostało to zmniejszone do 11% -12% 1,3,8,9 od czasu wprowadzenia leczenia fibrynolitycznego, pozostaje jednym z najważniejszych powikłań. Skuteczność leczenia fibrynolitycznego jest większa im wcześniej jest dostarczana.10-13 w dolnej ścianie AMI z całkowitym blokiem przedsionkowo-komorowym (CAVB) często napotyka się dylemat, czy wszczepić tymczasowy rozrusznik serca-przebieg działania, który może opóźnić rozpoczęcie leczenia fibrynolitycznego. Implantacja wiąże się również z ryzykiem krwotoku w miejscu nakłucia.
Literatura zawiera informacje na temat częstości występowania i rozwoju CAVB w dolnej ścianie AMI w epoce przedtrombolitycznej, ale nie opisano czasu trwania CAVB u pacjentów leczonych fibrynolizą.1,6,8 celem niniejszej pracy była analiza rozwoju i charakterystyk CAVB u pacjentów przyjętych z AMI ściany dolnej, którzy byli kandydatami do leczenia fibrynolitycznego, oraz porównanie wyników z wynikami pacjentów, którzy nie otrzymali takiego leczenia.
pacjenci i metody
w okresie od 1 stycznia 1992 r. do 31 stycznia 2002 r. na oddział serca z dolną ścianą AMI przyjęto 1134 kolejnych pacjentów. Spośród nich 552 zostało przywiezionych bezpośrednio do naszej placówki; reszta została przekierowana z innych ośrodków. Czterystu czterdziestu dziewięciu pacjentów przybyło w ciągu sześciu godzin od wystąpienia choroby (w przedziale czasowym fibrynolizy), a 282 (64%) otrzymało leczenie trombolityczne. Z tej grupy 39 (13,8%) zaprezentowało się z CAVB (Grupa A). Leczenie trombolityczne nie zostało zastosowane u pozostałych 167 pacjentów (tj.; 36%), ponieważ kryteria elektryczne nie zostały spełnione, ponieważ takie leczenie było wyraźnie przeciwwskazane, lub z powodu wieku lub opóźnienia w osiągnięciu ostatecznej diagnozy AMI itp. Spośród tych 167, którzy nie poddali się fibrynolizie, 13 (8%) otrzymało CAVB (grupa B, Kontrola). Porównano ewolucję CAVB w obu badanych grupach.
kryteriami stosowania leczenia fibrynolitycznego były: ból w klatce piersiowej trwający dłużej niż 30 minut, uniesienie odcinka ST ≥1 mm z 2 kolejnych przewodów, 0,04 s w elektrokardiogramie (EKG). Zaangażowanie prawej komory rozpoznano na podstawie kryteriów elektrycznych (uniesienie odcinka ST w V3R lub V4R) oraz klinicznych i echokardiograficznych (rozszerzenie i zmiana kurczliwości).
w grupie A i B zarejestrowano następujące zmienne: charakterystyka pacjentów, chronologia i czas trwania CAVB, czas, jaki upłynął między początkiem bólu a przybyciem na oddział ratunkowy, czas rozpoczęcia leczenia fibrynolitycznego, specyficzne leczenie CAVB, szczyty aktywności enzymów i śmiertelność w szpitalu.
Analiza statystyczna
oprogramowanie SPSS® v.11.0 Dla Windows został użyty do wszystkich analiz statystycznych. Rozkład zmiennych analizowano za pomocą testu Kołmogorowa-Smirnowa. Test studenta T był używany do analizy ciągłych zmiennych ilościowych, które wykazały rozkład normalny (wiek, piki CK i CK-MB, czas do prezentacji CAVB i czas, jaki upłynął do rozpoczęcia leczenia fibrynolitycznego); wyniki są wyrażone jako średnie±odchylenie standardowe. Test Manna-Whitneya wykorzystano do porównania zmiennych ilościowych, których rozkład nie był normalny (np. czas trwania CAVB); wartości są wyrażone jako mediany i zakresy międzykwartylowe. Zmienne dychotomiczne (płeć, czynniki ryzyka wieńcowego, dławica piersiowa, poprzedni AMI itp.) porównano za pomocą testu χ2. Znaczenie określono na poziomie P
wyniki
charakterystyka pacjentów
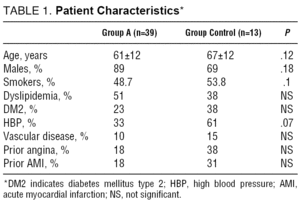
średni wiek 39 pacjentów z grupy a wynosił 61±12 lat. Spośród tych pacjentów 35 (89%) stanowili mężczyźni. Średni wiek grupy kontrolnej (grupa B) wynosił 67±12 lat; 9 (69%) stanowili mężczyźni (P=NS). Tabela 1 przedstawia wszystkie zarejestrowane cechy pacjenta.
charakterystyka ostrego zawału mięśnia sercowego cierpiała
w grupie A U 16% pacjentów stwierdzono AMI klasy III-IV; w grupie B U 54% pacjentów stwierdzono AMI tych cech (P=.02) (Tabela 2).
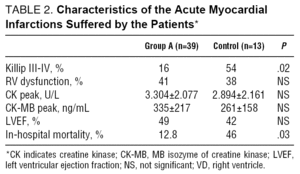
prawa komora była zaangażowana U 17 pacjentów z grupy A (41%), chociaż tylko u 12 (30%) wystąpił znaczący reperkusja kliniczna. U wszystkich pacjentów stwierdzono zwiększone stężenie enzymów. Szczyt CK wynosił 3,304±2.077 U/L i Szczyt CK-MB 335±117 ng/mL.
prawą komorę wykonano u 5 pacjentów z grupy B (38%). Szczyt CK wynosił 2,894±2,161 U / l, a szczyt CK-MB 261±158 ng/mL. Nie stwierdzono istotnych różnic pomiędzy dwiema grupami. Oznaczanie stężenia troponiny nie było standardową praktyką przez większość okresu badania; dane te nie są zatem przedstawione.
leczenie fibrynolityczne
średni czas, jaki upłynął od wystąpienia bólu do przybycia na oddział ratunkowy wynosił 80±53 min dla grupy A i 137±73 min (P=.004) dla grupy B. Średni czas, jaki upłynął między początkiem bólu a rozpoczęciem leczenia fibrynolitycznego w grupie A, wynosił 151±67 min. Stosowanymi lekami trombolitycznymi były streptokinaza (w 73% przypadków), tkankowy aktywator plazminogenu (w 19% przypadków) lub inne leki (8% przypadków).
charakterystyka i leczenie bloku przedsionkowo-komorowego
spośród 39 pacjentów z grupy a, 15 (38%) wykazało CAVB po przybyciu, zgodnie z początkowym zapisem EKG. W grupie B CAVB było zauważalne w początkowym badaniu EKG u 8 pacjentów (62%) (P = NS). Spośród 24 pozostałych pacjentów w grupie a mediana czasu do rozpoczęcia CAVB od wystąpienia bólu wynosiła 150 minut (zakres od 45 minut do 48 godzin). W 84% przypadków CAVB pojawił się w ciągu pierwszych 3 godzin po wystąpieniu bólu. U 2 pacjentów CAVB pojawił się po 48 godzinach od wystąpienia bólu, bez poprzedzania go dalszym bólem w klatce piersiowej lub ponownym uniesieniem odcinka ST.
w grupie a mediana czasu trwania CAVB wynosiła 75 min (P25 15 min, P75 120 min) (zakres, od 10 min do 48 h); W grupie B CAVB trwała średnio 1440 min (P25, 15 min, P75 5760 min) (Zakres, Od 15 min do 9 dni) (P=.004). Po rozpoczęciu fibrynolizy CAVB szybko powrócił do rytmu zatokowego. Mediana czasu trwania bloku od momentu rozpoczęcia trombolizy wynosiła 45 min (zakres od 5 min do 48 h). Pomijając pacjenta, u którego CAVB trwał 48 h, średni czas trwania blokady po rozpoczęciu fibrynolizy wynosił 51 min. U 69% pacjentów z grupy a czas trwania CAVB wynosił
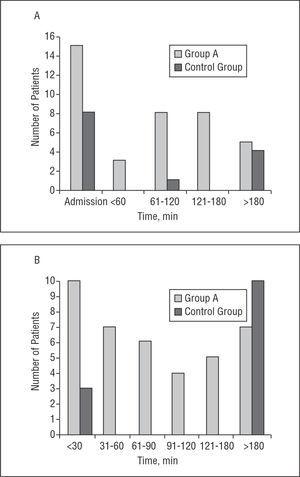
Rysunek 1. O: czas do wystąpienia CAVB od początku bólu (minuty). B: Czas trwania CAVB (minuty). CAVB wskazuje kompletny blok przedsionkowo-komorowy.
decyzje dotyczące postępowania farmakologicznego pacjentów i konieczności wszczepienia tymczasowego rozrusznika serca podejmował lekarz prowadzący (do 1999 r. w Sociedad Española de Cardiología nie były dostępne żadne wytyczne dotyczące leczenia AMI). W grupie A 18 pacjentów (46%) otrzymywało atropinę, a 3 (16,6%) powróciło do rytmu zatokowego. Sześciu pacjentów (15%) otrzymało dopaminę, z czego 4 (66%) odzyskało rytm zatokowy z przewodnictwem 1:1 w krótkim czasie. Tylko 2 pacjentów otrzymało dożylną perfuzję izoproterenolu z powodu skrajnej bradykardii (P = NS), ale tylko u 1 pacjentów doszło do powrotu CAVB do rytmu zatokowego. Ośmiu z tych pacjentów (61%) otrzymywało dopaminę, a 2 otrzymywało izoproterenol (P = NS).
w grupie A 17 pacjentów (43%) wszczepiono dożylnie prowizorycznym elektrokatometrem, natomiast w grupie B 11 pacjentów (84,6%) wymagało tego zabiegu (P=.01). U 12 (30%) z 39 pacjentów z grupy A CAVB występowało niskie ciśnienie tętnicze krwi (skurczowe ciśnienie krwi
u wszystkich pacjentów z grupy a dostęp był możliwy przez żyłę udową (głównie prawą). U czterech z 17 powyższych pacjentów (23%) wszczepiono rozrusznik serca przed leczeniem fibrynolitycznym. W grupie B dostęp uzyskano przez prawą żyłę szyjną wewnętrzną u czterech pacjentów, a w pozostałych przez żyłę udową.
Ewolucja CAVB
u większości pacjentów z grupy A tymczasowy rozrusznik serca został usunięty po 48 godzinach, gdy rytm zatokowy i 1:1 przewodnictwo zostało odzyskane i utrzymywane przez co najmniej 24 godziny. żaden pacjent nie wymagał stałego rozrusznika serca. Nie zaobserwowano istotnej różnicy w czasie do przywrócenia rytmu zatokowego między pacjentami, u których stwierdzono pogorszenie hemodynamiczne po zastosowaniu CAVB, a pacjentami, u których lepiej tolerowano blok. W grupie B długi czas trwania CAVB (U 5 pacjentów trwał dłużej niż 4 dni) wymagał dłuższego utrzymywania elektrokatometru (u 1 pacjenta przez 10 dni). Jeden pacjent wymagał wszczepienia stałego rozrusznika serca.
u jednego z pacjentów z grupy a, u których stwierdzono częstoskurcz komorowy (VT), migotanie komór (VF) wystąpiło podczas implantacji prowizorycznego elektrokatetru. Prawdopodobnie wiązało się to z zabiegiem, gdyż jego początek zbiegł się z momentem zetknięcia elektrody z zastawką trójdzielną. Defibrylacja elektryczna (200 J) była skuteczna, a u pacjenta nie wystąpiły następstwa kliniczne. Dwóch pacjentów z grupy A (11.7%) wykazywał duży krwiak kości udowej, który wymagał transfuzji krwi z powodu spadku wartości hematokrytu o ponad 10 punktów w stosunku do wartości wyjściowej. W obu przypadkach krwiak ustępował po leczeniu zachowawczym bez konieczności chirurgicznego drenażu. U żadnego z pacjentów z grupy B nie wystąpiły powikłania związane z wszczepieniem wstępnego rozrusznika serca (P = NS).
śmiertelność w szpitalu wynosiła 12,8% (n=5) w grupie A i 46% (N=6; P=.03) w grupie B. w grupie a zmarło 3 chorych na oporny wstrząs kardiogenny, a dwóch na dysocjację elektromechaniczną. Wszyscy byli w rytmie zatokowym w momencie śmierci. W grupie B, 4 pacjentów zmarło z powodu opornego wstrząsu kardiogennego (wszyscy z nierozwiązanym CAVB w momencie śmierci), 1 z powodu VF, który degenerował się do asystolii, i 1 wstrząsu septycznego z powodu ostrego zapalenia otrzewnej (po odzyskaniu rytmu zatokowego).
dyskusja
w wielu badaniach przeanalizowano częstość występowania CAVB i jego wpływ na rokowanie pacjentów z AMI ściany dolnej, zarówno w erze przedtrombolitycznej 5, jak i później, gdy fibrynoliza stała się standardową procedurą.1-9, 14 jednakże, dostępne są niewielkie informacje na temat charakterystyki i czasu trwania CAVB u pacjentów otrzymujących leczenie fibrynolityczne lub na temat podejścia terapeutycznego, które należy zastosować w tych przypadkach. Dotychczas prace McNeaill i wsp. 8 obejmowały największą grupę pacjentów (N=21). W niniejszej pracy grupa A składała się jednak z 39 pacjentów, wszyscy z dolną ścianą AMI skomplikowaną przez CAVB. Było to odczuwalne w początkowym badaniu EKG u 43% tych pacjentów. Większość pacjentów otrzymała leczenie fibrynolityczne w ciągu dwóch godzin od wystąpienia choroby. Podobne dane dotyczące prezentacji zostały zarejestrowane w innych badaniach, 1, 6, 8, w tym w badaniu TIMI II1, w którym 54% pacjentów otrzymało CAVB podczas przyjęcia,oraz w badaniu przeprowadzonym przez Melgarejo i wsp., 6, w którym 67% pacjentów wykazało CAVB podczas przyjęcia lub w ciągu następnej godziny.
chociaż częstość występowania CAVB była podobna w obu obecnych grupach, to była ona znamiennie krótsza u tych pacjentów, którzy otrzymywali fibrynolizę (Grupa A) niż u tych, którzy nie otrzymywali (grupa B) (mediana odpowiednio 75 min w porównaniu do 1440 min; P=.004). Pomimo niewielkiej liczby pacjentów biorących udział w tym badaniu, odkrycie to jest przedmiotem zainteresowania klinicznego, ponieważ potwierdza tezę, że należy próbować trombolizy u pacjentów ze ścianą dolną AMI plus CAVB jako środka szybkiego rozwiązania tego powikłania. W rzeczywistości, jeśli można oczekiwać szybkiego ustąpienia, można uniknąć stosowania bardziej agresywnych technik, takich jak wszczepienie tymczasowego elektrokatometru (który nie jest wolny od ryzyka).
:1 przewodnictwo zostało przywrócone w nieco ponad godzinę u około połowy pacjentów, a w mniej niż dwie godziny u 69%. Dane te zgadzają się z danymi McNeaill i wsp., 8, które zgłosiły cofnięcie CAVB u 52% pacjentów w ciągu pierwszych 2 godzin od rozpoczęcia trombolizy,oraz z danymi z badania TAMI, 14, w którym stwierdzono, że CAVB utrzymuje się średnio 2,5 godziny i poniżej 12 godzin u 75% pacjentów.
u obecnych pacjentów podawanie atropiny (wskazanie klasy i w wytycznych Sociedad Española de Cardiología) 15 spowodowało odwrócenie CAVB i przewodnictwa 1: 1 U 16.U 6% pacjentów z grupy A i u 33% pacjentów z grupy B. Nie są to nieocenione wyniki, biorąc pod uwagę kilka negatywnych skutków związanych z takim leczeniem; naszym zdaniem leczenie atropiną powinno być zawsze początkowo podejmowane, chyba że istnieją wyraźne przeciwwskazania. Podawanie dopaminy lub izoproterenolu nie jest rozważane w powyższych wytycznych, ani ich stosowanie nie jest wymienione w innych badaniach. W niniejszej pracy dopaminę podawano tylko niewielkiej liczbie pacjentów, ale rytm zatokowy uzyskano u 66% pacjentów z grupy A. Lek ten może być stosowany w dolnej ścianie AMI z objawowym CAVB, zwłaszcza w ośrodkach, w których nie można wszczepić tymczasowych rozruszników serca. Dopamina i izoproterenol mogą zwiększać częstotliwość rytmu ucieczki komór i wywoływać łagodną poprawę kliniczną i hemodynamiczną. Jednakże wyniki obecnych i innych badań8 pokazują, że rzadko powracają one do CAVB na własną rękę.
u większości pacjentów, którzy otrzymywali fibrynolizę, CAVB był stosunkowo dobrze tolerowany. Tylko u 30% obecnych pacjentów wystąpiło znaczące pogorszenie hemodynamiczne (niedociśnienie i ciężka bradykardia) bez odpowiedzi na atropinę. Pacjenci ci otrzymali prowizoryczny elektrokatometr, a ich sytuacja kliniczna poprawiła się wraz ze wzrostem częstości akcji serca wywołanym przez rozrusznik serca.
wykazano skuteczność fibrynolizy w leczeniu ściany dolnej AMI, 10, 11, 16 korzyści są większe, im wcześniej rozpoczyna się to leczenie.12,13 wszczepienie tymczasowego elektrokatometru może spowodować opóźnienie w rozpoczęciu leczenia fibrynolitycznego-opóźnienie może być dłuższe dla pacjentów początkowo leczonych w małych szpitalach, którzy są następnie kierowani do większych ośrodków w celu wszczepienia tymczasowego stymulatora serca. Leczenie trombolityczne jest prawdopodobnie najbardziej skuteczne w odwracaniu CAVB17; spóźniona inicjacja może opóźnić reperfuzję węzła przedsionkowo-komorowego, którego niedokrwienie może, hipotetycznie, być związane z fizjologią CAVB.1 w konsekwencji czas trwania CAVB byłby dłuższy.
w niniejszym badaniu tymczasowe stymulatory serca wszczepiono u 43% pacjentów z grupy A (17 z 39). Jednak liczba tak leczonych różni się znacznie między podobnymi badaniami,np. w badaniu przeprowadzonym przez Melgarejo i wsp., 6 58% pacjentów otrzymało tymczasowy stymulator r, podczas gdy tylko 17% otrzymało go w badaniu przeprowadzonym przez McNeaill i wsp.U 8 dwunastu z 17 pacjentów z grupy A (30%) wystąpiła ciężka bradykardia i niedociśnienie, co sugeruje, że wskazane było wszczepienie elektrokatometru. Jednak wyniki tego badania pokazują, że taki przebieg leczenia dla pozostałych 5 jest wątpliwy. Wszczepienie wstępnego rozrusznika serca było konieczne częściej u pacjentów z grupy B, którzy nie otrzymywali leczenia trombolitycznego (84,6% w porównaniu do 43%; P=.01). W tej grupie znaczna większość wykazała znaczne pogorszenie hemodynamiczne (niedociśnienie i ciężką bradykardię), a czas trwania CAVB był znacznie dłuższy.
przemijająca Stymulacja serca u pacjenta, który otrzymał lub ma wkrótce otrzymać leczenie fibrynolityczne, nie jest wolna od powikłań. W niniejszym badaniu u 2 pacjentów (11,8%) wystąpił krwiak kości udowej (ustępujący przy miejscowym ciśnieniu), który wymagał transfuzji krwi. McNeaill i wsp. 8 nie zgłaszali tego powikłania, chociaż Melgarejo i wsp.6 zgłaszali, że 3,6% pacjentów cierpi na to samo. Chociaż maksymalne działanie trombolityczne nie pokrywa się z implantacją elektrokatometru, ryzyko krwotoku utrzymuje się przez około 24-48 godzin po zabiegu, ze względu na efekty terapii koadiutorem z heparyną i lekami przeciw agregacji.
wszczepienie tymczasowego elektrokatometru wiąże się również z ryzykiem wystąpienia potencjalnie śmiertelnych zaburzeń rytmu serca w około 3, 6% przypadków.6 w grupie A U 1 pacjenta (5,8%) wystąpił VT, który przekształcił się w VF podczas implantacji elektrokatometru; miało to miejsce, gdy elektroda weszła w kontakt z zastawką trójdzielną. Sytuację rozwiązano defibrylacją. Istnieje również ryzyko, że elektrokatometr może perforować komorę. Niektóre badania szacują, że występuje w 4% przypadków, 18 ale może być bardziej powszechne u pacjentów z AMI obejmujących prawej komory, ponieważ tkanka jest mniej wytrzymała. Żaden pacjent nie cierpiał na takie powikłania w niniejszym badaniu, ani nie miał takiego wpływu w badaniach Melgarejo et al6 lub McNeaill et al.8
alternatywą dla zabiegu elektroakustyki przezskórnej jest zastosowanie przezskórnego rozrusznika serca. Jest to jednak technika bardzo bolesna i na ogół wymaga intensywnej analgezji, być może nawet farmakologicznej sedacji, która może spowodować pogorszenie stanu pacjenta. Dlatego należy go stosować tylko wtedy, gdy występuje pogorszenie hemodynamiczne (niedociśnienie i ciężka bradykardia) oraz gdy brakuje infrastruktury umożliwiającej natychmiastowe wszczepienie prowizorycznego, przezżylnego elektrokatetru.
Ograniczenia badania
niniejsza praca jest badaniem obserwacyjnym, w którym grupa kontrolna jest mała (pacjenci przyjmowani z AMI obejmującym ścianę dolną w ciągu ostatnich 6 godzin, powikłani CAVB i którzy nie otrzymali leczenia fibrynolitycznego). W ciągu 10-letniego okresu badania w naszym szpitalu nie było innych pacjentów spełniających kryteria włączenia; od 2000 r. wszyscy pacjenci z AMI otrzymywali trombolizę lub angioplastykę w ciągu pierwszych 6 godzin leczenia AMI, chyba że jest to wyraźnie przeciwwskazane. Mimo to, badanie ma znaczenie kliniczne, ponieważ dostarcza informacji na temat czasu trwania CAVB u pacjentów, którzy są kandydatami do fibrynolizy-to te przypadki dają największe wątpliwości co do tego, który kurs terapeutyczny należy zastosować. Jednak sam fakt, że uzyskano znaczące wyniki, mimo że liczby były niewielkie, podkreśla wartość wniosków.
implikacje kliniczne
biorąc pod uwagę obecne wyniki i wyniki innych autorów, czas trwania CAVB w dolnej ścianie AMI jest krótki, gdy jest leczony fibrynolizą. Powikłanie to trwa znacznie krócej w przypadku trombolizy niż w przypadku, gdy nie stosuje się terapii reperfuzyjnej. Śmiertelność związana z powyższym stanem jest również niższa, gdy takie leczenie jest zapewnione. Dlatego leczenie fibrynolityczne powinno być zapewnione na początku CAVB.
w niniejszym badaniu leczenie trombolityczne doprowadziło do zmniejszenia liczby pacjentów wymagających tymczasowego rozrusznika serca. Biorąc pod uwagę krótki czas trwania CAVB, przemijająca stymulacja serca poprzez dostęp dożylny powinna być zarezerwowana dla pacjentów z niską tolerancją hemodynamiczną (pacjenci z CAVB i niską częstością komór, niedociśnienie i (lub) wstrząs kardiogenny), ponieważ ta technika nie jest wolna od powikłań.
podziękowania
autorzy dziękują Dr. Josep Lupón i Jorge López Ayerbe z naszego centrum za pomoc w analizie statystycznej.