Intubacja na Oddziale Intensywnej Terapii: laryngoskop wideo C-MAC kontra laryngoskop Macintosh / Medicina Intensiva
wprowadzenie
intubacja i wentylacja mechaniczna są niezbędne i czasami pilne w różnych stanach zagrożenia życia na Oddziale Intensywnej Terapii (OIOM). Laryngoskopia i intubacja są bardzo trudne i nie są wolne od powikłań, takich jak niedotlenienie, bradykardia, niedociśnienie, uszkodzenie górnych dróg oddechowych, aspiracja i zatrzymanie akcji serca.1 podjęto różne próby poprawy wskaźnika sukcesu i zminimalizowania powikłań, które obejmują stosowanie blokady nerwowo-mięśniowej, wiązek pielęgnacyjnych, szkolenia na symulatorach.2
w ostatniej dekadzie opracowano wiele urządzeń dróg oddechowych, w tym różne rodzaje laryngoskopu wideo (VL) i porównano je z konwencjonalną laryngoskopią Macintosha (ML). Lepsza wizualizacja otwarcia glottic może spowodować łatwą i szybką intubację dotchawiczą przy jednoczesnym zmniejszeniu częstości powikłań. W ostatnim przeglądzie systematycznym znaleziono dowody potwierdzające zmniejszenie częstości niepowodzeń intubacji w kontekście trudnych dróg oddechowych w teatrze operacji za pomocą laryngoskopii wideo. Istnieją pozytywne i negatywne doniesienia dotyczące korzyści płynących z laryngoskopii wideo w stosunku do bezpośredniej laryngoskopii u pacjentów w stanie krytycznym chorych na OIOM.1-3 z subkontynentu indyjskiego, nie odnotowano badań dotyczących porównania VL I ML w warunkach intensywnej terapii. Badanie to zostało przeprowadzone w celu przetestowania hipotezy, że laryngoskop wideo C-MAC zwiększa wskaźnik sukcesu pierwszego przejścia lub intubacji w intensywnej terapii w porównaniu do laryngoskopu Macintosh.
materiały i metody
to prospektywne, randomizowane badanie porównawcze przeprowadzono w 32-łóżkowym multidyscyplinarnym DOROSŁYM oddziale intensywnej terapii szpitala dydaktycznego. Za zgodą Komisji Etyki Instytutu badanie było prowadzone przez okres osiemnastu miesięcy (od 1 stycznia 2017 r.do 30 czerwca 2018 r.). Świadome zgody uzyskano od pacjentów lub ich przedstawicieli prawnych, a dane dotyczące intubacji zebrano w przepisanym formacie.
wszyscy pacjenci OIOM, którzy wymagali planowej intubacji dotchawiczej, zostali włączeni do badania, z wyjątkiem pacjentów w wieku poniżej 18 lat, kobiet w ciąży i karmiących piersią, pacjentów z urazem twarzy, w tym urazem oparzenia, podejrzeniem lub potwierdzonym urazem kręgosłupa szyjnego, brakiem czasu na randomizację i włączenie z powodu trwających wysiłków resuscytacyjnych, niezdolnych do uzyskania świadomej zgody. Po włączeniu do badania zastosowano technikę sekwencyjnego uszczelnienia nieprzezroczystej koperty do przydzielania laryngoskopu laryngoskopu Macintosh (Grupa ML), ostrza wielkości 3 lub 4 lub laryngoskopu wideo Karl Storz C-MAC (Grupa VL), ostrza w kształcie Macintosha wielkości 3 lub 4 (Karl Storz GmbH & Co, KG, Tuttlingen, Niemcy). C-MAC VL blade to typ Macintosha z małym aparatem i źródłem światła w dalszej jednej trzeciej ostrza. Wyjmowany moduł elektroniczny, łączący przód VL z przenośnym monitorem, mieści się w pojemniku laryngoskopu i po intubacji można je rozdzielić w celu przygotowania laryngoskopu do następnej intubacji.
wszyscy anestezjolodzy pracujący na OIOM byli w momencie wstąpienia do oddziału zorientowani na laryngoskopię wideo (przy użyciu C-MAC VL) na manekinie. Anestezjolodzy intubujący (laryngoskopiści) mieli doświadczenie z minimum pięćdziesięciu wideolaryngoskopii przy użyciu C-MAC VL. Laryngoskopy zostały podzielone (na podstawie ekspozycji) na młodszych (do trzech lat), starszych (ponad 3-8 lat) i konsultantów (ponad 8 lat) na podstawie ich wieloletniego doświadczenia w anestezjologii. Wszystkie intubacje wykonano w obecności dwóch laryngoskopistów, w tym starszego lub konsultanta anestezjologa.
Preoksygenację przeprowadzono przez co najmniej 3 minuty przy użyciu maski zaworowej workowej z przepływem tlenu 15 L na minutę lub wentylacji nieinwazyjnej przy użyciu 100% frakcji tlenu natryskowego. Lekami indukcyjnymi były dożylne (IV) fentanyl (1–2µg/kg) u każdego pacjenta, z propofolem (1,5–2,0 mg/kg) IV lub tiopentonem (3–5 mg/kg) IV. blokadę nerwowo-mięśniową uzyskano stosując sukcynylocholinę (1-1, 5 mg/kg) IV (z wyjątkiem pacjentów z hiperkaliemią, oparzeniami starszymi niż 24 godziny) lub rokuronium (0,9 mg/kg) IV.Laryngoskopie wykonywano metodą losową przydział, po trzech nieudanych próbach intubacji zastosowano alternatywne techniki, a następnie nie zostały one uwzględnione w analizie. Stylet był używany w razie potrzeby, a zewnętrzne manipulacje krtani były wykonywane zgodnie z instrukcją laryngoskopisty. W oparciu o wewnętrzny algorytm trudnych dróg oddechowych zastosowano alternatywne techniki, takie jak guma elastyczna bougie, maska krtaniowa dróg oddechowych (LMA), intubacja LMA, Endoskop intubacyjny, zestaw kricothyrotomii. Próba intubacji została zdefiniowana jako wprowadzenie laryngoskopu i jego późniejsze usunięcie z umieszczeniem rurki intubacyjnej (ETT) lub bez. Prawidłowe umiejscowienie ETT w pierwszej próbie przez indywidualnego laryngoskopistę zostało zdefiniowane jako intubacja udana w pierwszym przejściu. Udane umieszczenie ETT zostało potwierdzone zarówno przez osłuchiwanie, jak i kapnografię głównego nurtu (normalne pojawiające się fale w ciągu czterech lub więcej cykli oddechowych).
laryngoskopista udokumentował widok laryngoskopowy za pomocą zmodyfikowanej klasyfikacji Cormack & Lehane (C& L) i procentu skali otwarcia Glottic (POGO) oraz innych cech intubacyjnych, takich jak wskazanie do intubacji, liczba prób intubacji, sukces intubacji i łatwość intubacji w stosunku do widoku laryngoskopowego wideo i wyników satysfakcji.4,5
laryngoskopia Macintosha (ML) ma do 69% wskaźnik powodzenia podczas pierwszego przejścia lub intubacji tchawicy, gdzie wskaźnik powodzenia wynosi 79% pacjentów, jeśli stosuje się laryngoskop wideo (VL).1,3,6,7 przy założeniu 80% skuteczności intubacji w pierwszym przejściu lub w jamie ustnej podczas VL, z błędem typu I ustawionym na 5% i błędem typu II ustawionym na 20%, 104 pacjentów było potrzebnych w każdej grupie (tj. łącznie 208 pacjentów), aby wykryć różnicę 18,5% w wskaźniku sukcesu.
Dane wyjściowe i demograficzne wyrażono jako średnie±odchylenie standardowe dla zmiennych Gaussa. Porównanie tych dwóch proporcji przeprowadzono za pomocą testu chi-kwadrat lub dokładnego testu Fischera, gdy było to właściwe. Porównania średnich i medianów przeprowadzono stosując odpowiednio test t Studenta i test Manna-Whitneya. Różnice uznano za istotne statystycznie, jeśli P
0, 05. Dane analizowano za pomocą oprogramowania MedCalc (wersja 16.0, Ostend, Belgia).Wyniki
oceniono łącznie 263 pacjentów, 248 pacjentów losowo podzielono na dwie grupy (VL – videolaryngoskopia I ML – laryngoskopia Macintosha) i dostępne były dane dotyczące 218 pacjentów do końcowej analizy (ryc. 1). Obie grupy były porównywalne pod względem zmiennych demograficznych (Tabela 1). Ocena II stopnia niewydolności narządów oraz wskazania do intubacji były podobne w obu grupach(Tabela 1).
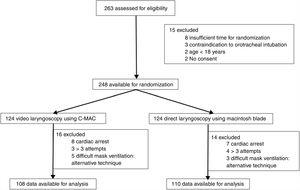
schemat przepływu pacjenta.
wyjściowa charakterystyka badanej populacji.
| laryngoskopia Macintosha (n=110) | laryngoskopia wideo C-MAC(N=108) | wartość P | |
|---|---|---|---|
| wiek w latach, średnia (SD) | 45.8 (16.2) | 48.3 (16.8) | 0.26 |
| Płeć (Mężczyzna / Kobieta) | 67/43 | 63/45 | 0.92 |
| wskaźnik masy ciała, średnia (SD) | 24.8 (7.6) | 23.9 (6.8) | 0.36 |
| Średnia ocena następczej niewydolności narządu (SD)) | 9.1 (3.9) | 8.8 (4.2) | 0.58 |
| zastosowanie Styletu | 41/110 (37.3) | 71/108 (65.7) | |
| użycie Styletu w pierwszej próbie | 12/63 (19.0) | 55/91 (60.4) | |
| użycie Styletu w drugiej próbie | 21/27 (77.8) | 13/14 (92.8) | 0.23 |
| użycie Styletu po drugiej próbie | 20/20 (100%) | 3/3 (100%) | – |
| wskazania do intubacji | |||
| niewydolność neurologiczna | 56 (50.9%) | 58 (53.7%) | 0.68 |
| niewydolność oddechowa | 38 (34.54%) | 34 (31.5%) | 0.63 |
| niewydolność krążenia | 4 (3.6%) | 5 (4.63%) | 0.70 |
| Inne | 12 (10.9%) | 11 (10.18%) | 0.86 |
udana intubacja pierwszego przejścia była istotnie wyższa w grupie VL (84% vs 57%, P
0, 001) (Tabela 2). Odwrotnie, większa liczba pacjentów w grupie ML wymagała dwóch lub więcej niż dwóch prób udanej intubacji (P0.05). Częstość występowania trudnej intubacji, co najmniej dwóch nieudanych prób intubacji, wynosiła odpowiednio 18% i 3% w grupach ML i VL (Tabela 2). Zastosowanie styletu (Tabela 1) było większe w grupie VL w porównaniu z grupą ML podczas pierwszej (VL vs ML, 65,7% vs 37,3%, P0.0001) i drugiej próby intubacji (VL vs ML, 92,8% vs 77,8%, P=0,23).
charakterystyka intubacji (liczba, procent).
| Macintosh | CMAC | wartość P | |
|---|---|---|---|
| Klasa Cormack i Lehane | |||
| Stopień 1 | 49 (44.54%) | 91 (84.25%) | |
| Handel 2 | 28 (25.45%) | 7 (6.48%) | 0.0003 |
| Handel 3 | 21 (19.09%) | 6 (5.55%) | 0.0047 |
| Handel 4 | 12 (10.90%) | 4 (3.70%) | 0.0752 |
| procent otwarcia glottic | 54±23 | 81±11 | |
| udana intubacja pierwszego przejścia | |||
| Analiza intencji leczenia | 63/124 (50.8) | 91/124 (73.37) | 0.0003 |
| anaysis Per-protocol | 63/110 (57.27) | 91/108 (84.26) | |
| Nie. prób intubacji | |||
| 1 | 63 (57.27%) | 91 (84.26%) | |
| 2 | 27 (24.54%) | 14 (12.96%) | 0.044 |
| >2 | 20 (18.18%) | 3 (2.78%) | 0.0005 |
| Ocena satysfakcji ларингоскописта | |||
| 0 | 3 (2.73%) | 1 (0.93%) | 0.63 |
| 1 | 3 (2.73%) | 3 (2.78%) | 0.69 |
| 2 | 5 (4.55%) | 6 (5.56%) | 0.97 |
| 3 | 21 (19.09%) | 14 (12.96%) | 0.29 |
| 4 | 68 (61.81%) | 84 (77.78%) | 0.015 |
na podstawie zmodyfikowanej klasyfikacji C& L, większa liczba pacjentów w grupie ML miała trudną wizualizację głośników w porównaniu z grupą VL. Głośność nie mogła być wizualizowana u 33 (30%) i 10 (9%) pacjentów (C&l stopień 3 lub 4), była tylko częściowo wizualizowana u 28 (25%) i 7 (6%) pacjentów (C&l Stopień 2) i była w pełni wizualizowana u 49 (44%) i 91 (84%) pacjentów (C&l Stopień 1) odpowiednio w ML i VL. Skala POGO wykazała znaczną poprawę widzenia głośników w grupie VL w porównaniu z grupą ML (81 vs 54, P0.0001) (Tabela 1). Młodsi laryngoskopiści mogli skutecznie intubować większą liczbę pacjentów w grupie VL w pierwszej próbie (57,9% vs 27,5%, VL vs ML, P=0,007). Wskaźniki skuteczności intubacji były podobne w obu grupach, jeśli chodzi o doświadczenia anestezjologa, z wyjątkiem podgrupy, jak wspomniano powyżej(Tabela 3).
porównanie prób intubacji (liczba, procent).
| Macintosh | C-MAC | wartość P | |
|---|---|---|---|
| udana intubacja w jednej próbie | |||
| Junior | 11 (27.5%) | 22 (57.89%) | 0.007 |
| Senior | 41 (70.69%) | 37 (72.55%) | 0.8307 |
| konsultant | 11 (91.67%) | 18 (94.74%) | 0.7388 |
| udana intubacja w dwóch próbach | |||
| Junior | 16 (40.0%) | 12 (31.58) | 0.4414 |
| Senior | 12 (20.69) | 11 (21.57%) | 0.9110 |
| konsultant | 1 (8.33%) | 1 (5.26%) | 0.7388 |
| udana intubacja w więcej niż dwóch próbach | |||
| Junior | 13 (32.5%) | 4 (10.53%) | 0.0196 |
| Senior | 5 (8.62%) | 3 (5.9%) | 0.5888 |
| konsultant | 0 (0) | 0 (0) | 0 |
dyskusja
intubacja dotchawicza u pacjentów w stanie krytycznym różni się od intubacji w dobrze kontrolowanym środowisku sali operacyjnej pod wieloma względami, takimi jak: choroba i niestabilność pacjentów, ograniczenia w zakresie czasu spędzonego na przygotowaniu, pozycjonowanie pacjenta, wyposażenie, leki, preoksygenacja, doświadczenie operatora, optymalna wizualizacja głośności. W niniejszym badaniu zastosowanie wideolaryngoskopu C-MAC ® znacznie poprawiło procent otwarcia głośników podczas zarządzania drogami oddechowymi na OIOM. Podczas laryngoskopii wideo rozglądanie się za rogiem poprawia dostęp optyczny, ale mogą wystąpić trudności w negocjowaniu końcówki rurki do krtani ze zwiększonym ryzykiem kontaktu z przednią ścianą krtani. Zwiększone wykorzystanie stylet w grupie VL podczas wszystkich prób było wynikiem tego zjawiska, które zostało opisane wcześniej przy użyciu kilku laryngoskopów wideo.
u pacjentów z ciężką laryngoskopią w wywiadzie, laryngoskopia C-MAC miała lepszy widok na głośniki u 94% pacjentów.U 9 pacjentów z przewidywaną trudnością dróg oddechowych uzyskano lepszy dostęp optyczny i skuteczniejszą pierwszą próbę intubacji podczas laryngoskopii C-MAC w porównaniu z laryngoskopią Macintosha.Wyniki różnych badań, w których porównywano VL z ML podczas intensywnej terapii, były mieszane. W niedawnym wieloośrodkowym randomizowanym kontrolowanym badaniu (RCT) (macman trial) przeprowadzonym we Francji w siedmiu ICU nie stwierdzono poprawy częstości udanej intubacji pierwszego przejścia przy użyciu VL w porównaniu z ML.2 Różnica wyników pomiędzy obecnym badaniem a badaniem MACMANA może być przypisana pojedynczemu ośrodkowi a wieloośrodkowemu, typowi laryngoskopu wideo, nastawieniu obserwatora, tła i poziomu umiejętności laryngoskopu oraz doświadczeniu z VL. Różne badania11–14,w tym dwie metaanalizy8, 15 wykazało zwiększony wskaźnik powodzenia intubacji VL w stosunku do ML w warunkach innych niż OIOM, ale istniały wady metodologiczne i niejednorodność. W tym samym czasie dowody z innych badań, w tym dwóch RCT na OIOM, nie wykazały poprawy skuteczności laryngoskopu wideo w porównaniu z bezpośrednim podczas intubacji pierwszego przejścia.9,10
w ostatnim przeglądzie systematycznym, obejmującym intubacje wykonywane w teatrze operacji, odnotowano zmniejszenie niepowodzenia intubacji, łatwiejszą intubację u pacjentów z rozpoznanymi lub przewidywanymi trudnościami w drogach oddechowych oraz prawdopodobną poprawę widzenia glottycznego i zmniejszenie liczby prób laryngoskopii. Brak dowodów potwierdzających zdolność VL do skrócenia czasu potrzebnego do intubacji i zmniejszenia częstości występowania niedotlenienia lub powikłań ze strony układu oddechowego.16 w tym badaniu, chociaż grupa VL miała znacznie większą udaną intubację pierwszego przejścia, ale pod względem ogólnej udanej intubacji obie grupy były podobne.
intubacja w miejscach innych niż sala operacyjna często spotyka się z wieloma trudnościami. Częstość występowania trudnych laryngoskopii zgłaszanych na sali operacyjnej (5%) jest znacznie rzadsza niż w innych ustawieniach.17 różnych badań wykazało, że występowanie trudnych intubacji u pacjentów w stanie krytycznym waha się od 10 do 22%.18-20 w naszym badaniu wskaźnik trudnej laryngoskopii (C& l stopnia 3 i 4) przy użyciu ML wynosił 30%. Przypisujemy zaangażowanie anestezjologów z wieloletnim doświadczeniem do większej częstości występowania trudnych dróg oddechowych w bieżącym badaniu. We wcześniejszych badaniach, VL miał lepszą wizualizację glottic, ale nie wyższe pierwszego przejścia udanej intubacji i wyższe wykorzystanie stylet lub guma elastyczna bougie.1-3 w niniejszym badaniu odnotowano lepszą wizualizację glottyczną, zadowolenie laryngoskopisty, większą udaną intubację pierwszego przejścia i zwiększone wykorzystanie styletu w grupie VL w porównaniu do grupy ML. Podobnie jak w przypadku badania MACMANA 3, w grupie VL mieliśmy znacznie większe wykorzystanie styletu w porównaniu do grupy ML. Guma elastyczna bougie w porównaniu do stylet poprawiła skuteczność laryngoskopii Macintosha w przypadkach ze słabą wizualizacją glottyczną.21 jednocześnie stwierdzono, że guma elastyczna bougie jest równie skuteczna jak stylet podczas laryngoskopii wideo.22 rutynowe stosowanie rysika podczas laryngoskopii wideo nie poprawiło wskaźnika udanej intubacji pierwszego przejścia, a Francuskie wytyczne zalecają unikanie rysika i stosowanie gumki bougie w przypadku trudnej intubacji lub intubacji.23
pod względem doświadczenia Juniorzy mieli znacznie większy sukces w intubacji pierwszego przejścia przy użyciu VL, ale różnica nie była znacząca w rękach starszych i konsultantów anestezjologów. We wcześniejszym prospektywnym badaniu przeprowadzonym na OIOM nie stwierdzono istotnych różnic w udanej próbie intubacji, gdy wzięto pod uwagę doświadczenie z wykorzystaniem wideo i bezpośredniej laryngoskopii.1 ustalenia z aktualnych badań wskazują, że w rękach mniej doświadczonych laryngoskopistów, laryngoskop wideo może zwiększyć skuteczność laryngoskopii i intubacji w warunkach intensywnej terapii. Konieczne są jednak dalsze badania w celu porównania czasu potrzebnego na intubację i częstości powikłań między różnymi laryngoskopami. Różne czynniki, które mogą zakłócać obejmują populację badaną, miejsce stosowania, stosowanie i rodzaj blokady nerwowo-mięśniowej, cechy laryngoskopowe, Typ VL, trudną wentylację maski i intubację, zaangażowanie niezależnego przeszkolonego kolektora danych.
: (a) tylko ostrze Macintosha C-MAC nie zastosowano bardziej zakrzywionego ostrza D w porównaniu z bezpośrednią laryngoskopią, (b) nie uwzględniono predyktorów trudnej laryngoskopii, (C) nie wykorzystano monitorowania nerwowo-mięśniowego do oceny adekwatności rozluźnienia mięśni, (d) nie uwzględniono czasu wymaganego do udanej intubacji i powikłań intubacji, takich jak zmiany dotlenienia i parametrów hemodynamicznych, (e) Liczba intubacji wykonywanych przez różnych laryngoskopistów nie była taka sama, Juniorzy wykonywali znacznie większa liczba laryngoskopii, oraz (F) stosowanie subiektywne metody oceny, takie jak ocena Cormacka i Lehane ‘ a, ocena POGO i zadowolenie laryngoskopisty zawsze wprowadzają stronniczość obserwatora. Przyszłe badania mogą planować alternatywne obiektywne sposoby oceny, aby zminimalizować takie uprzedzenia.
wniosek
zastosowanie VL nie tylko poprawiło wizualizację głośników, ale także zwiększyło szybkość udanej intubacji pierwszego przejścia, zwłaszcza w mniej doświadczonych rękach na OIOM. Pomimo niejednoznacznego wsparcia dla wideo i bezpośredniej laryngoskopii, dalsze badania z udziałem laryngoskopów o różnej wiedzy są wymagane do oceny przydatności różnych dostępnych laryngoskopów wideo w porównaniu do laryngoskopu Macintosh.
finansowanie
Brak do ujawnienia.
wkład autorów
Samarjit Dey, koncepcja i projekt opracowania, Akwizycja danych.
Debasis Pradhan, koncepcja i projektowanie, analiza i interpretacja danych.
Priyam Saikia, analiza i interpretacja danych, Projekt artykułu, ostateczne zatwierdzenie.
Prithwis Bhattacharyya, koncepcja i projekt, krytyczny przegląd treści intelektualnej i ostateczne zatwierdzenie.
Hariom Khandelwal, pozyskiwanie danych, Projekt artykułu.
Adarsha KN, Akwizycja danych, Projekt artykułu .
konflikt interesów
brak.