Przewodnik po guzach spojówek
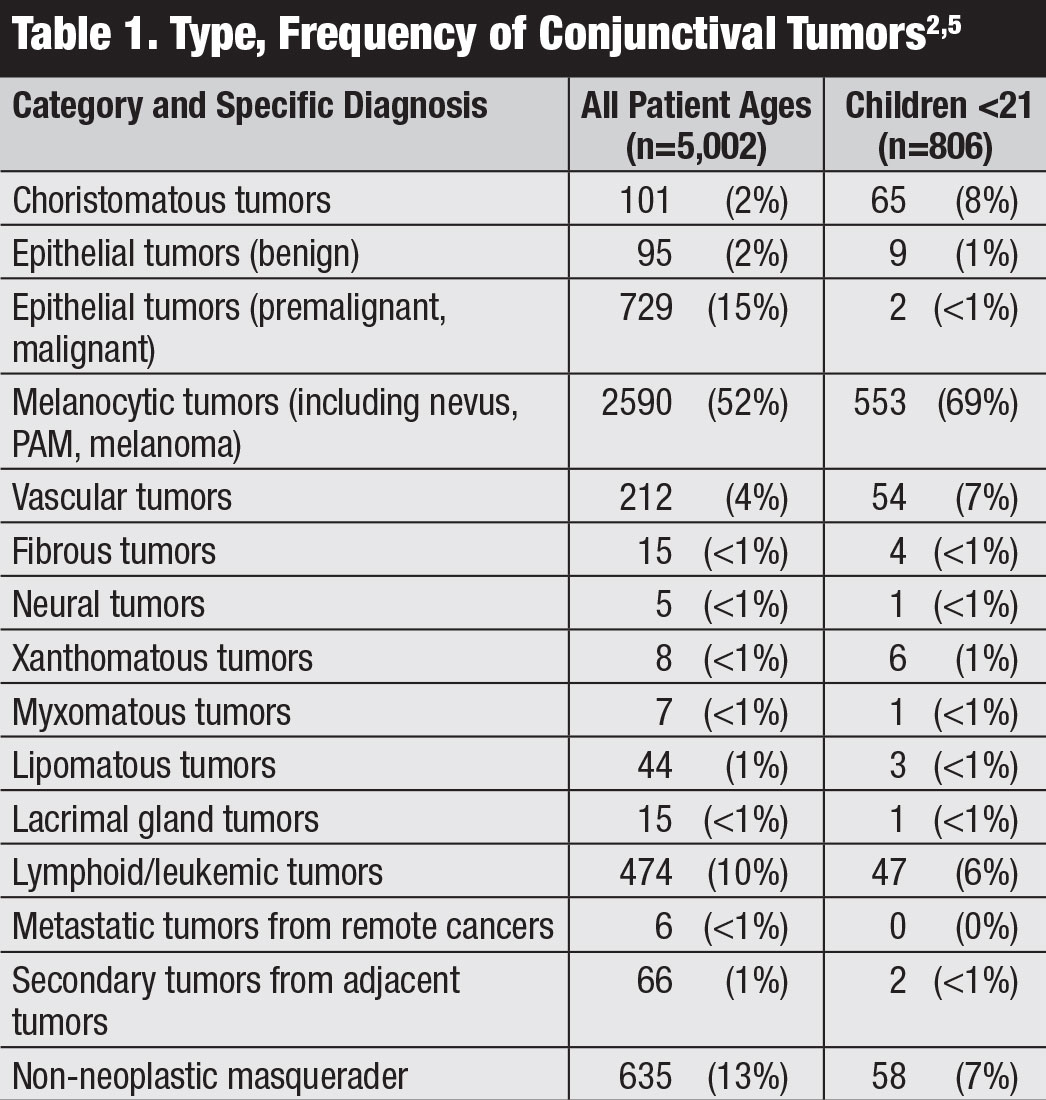
guzy spojówek obejmują spektrum łagodnych i złośliwych nowotworów.1-5 rodzaje różnią się w zależności od wieku i rasy, układu odpornościowego i długotrwałego narażenia. Duże badanie 5002 przypadków z Centrum Onkologii oka wykazało, że 52% było łagodne, 18% było przednowotworowe, a 30% było złośliwe (Tabela 1).1,2 mimo że raport ten pochodzi z Centrum Onkologii oka i nowotwory złośliwe mogą być nadmiernie reprezentowane, ważne jest, aby klinicyści zrozumieli różnorodność guzów spojówek.
pięć najczęstszych guzów to: znamię (23%), płaskonabłonkowy nowotwór powierzchni oka (OSSN, 14%), pierwotna nabyta melanoza (PAM, 12%), czerniak (12%) i guz limfatyczny (9%).Nowotwory złośliwe obserwowano najczęściej u dorosłych i obejmowały czerniaka (12%), raka płaskonabłonkowego (SCC, 9%), chłoniaka (7%), mięsaka Kaposiego (<1%), przerzuty (<1%) i inne.1 guzy spojówek u dzieci wykazują złośliwość tylko 3% czasu.5
ten przegląd najczęstszych guzów spojówek przygotuje Cię do odpowiedniego zarządzania nimi, czy to w biurze, czy poprzez skierowanie.
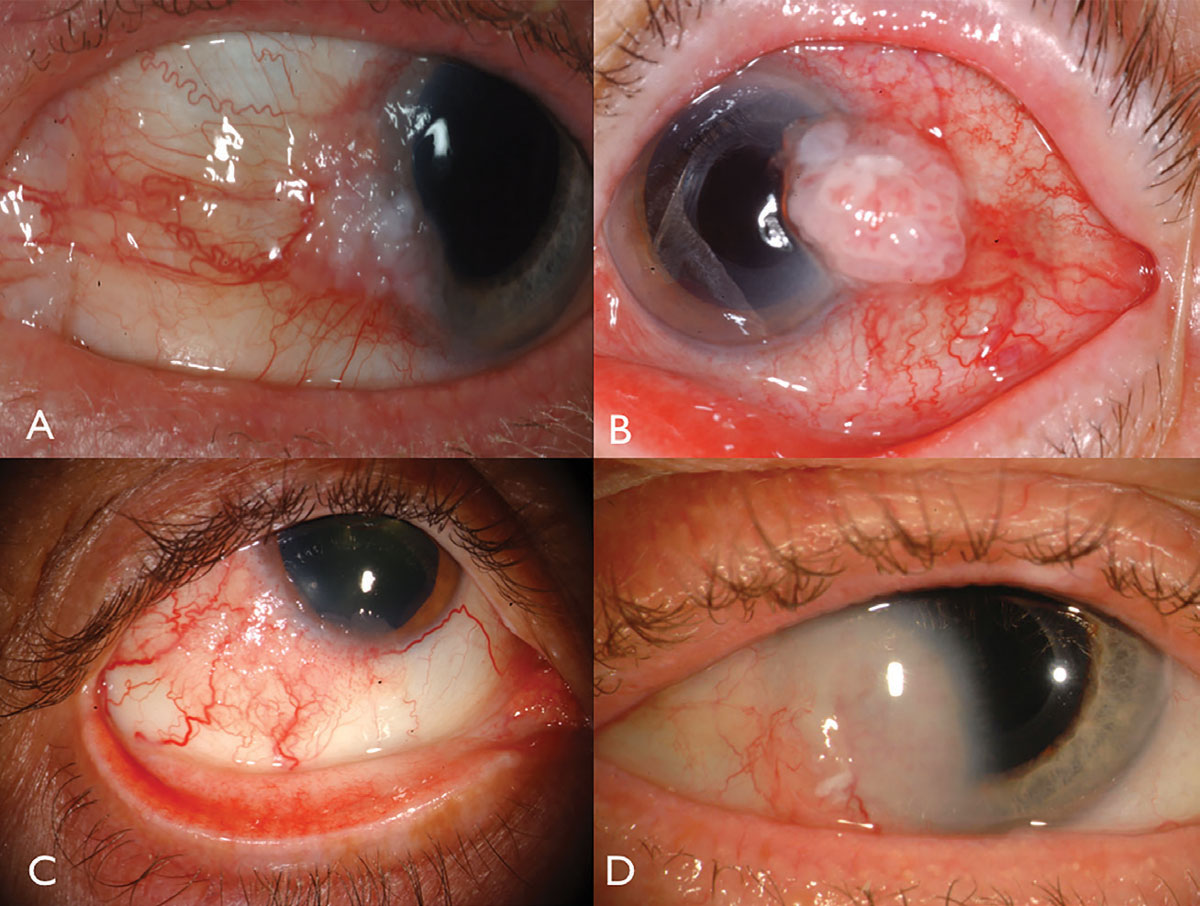
Fig. 1. Limbal OSSN: z leukoplakią i udziałem rogówki (A), z widocznym wewnętrznym unaczynieniem i naczyniami podającymi (B), u pacjenta z HIV (C) oraz z głęboką inwazją rogówki wymagającą resekcji i radioterapii płytki nazębnej (D). Kliknij obraz, aby powiększyć.
płaskonabłonkowa neoplazja powierzchni oka
ogólny termin kliniczny OSSN obejmuje spektrum nowotworów, które waha się od łagodnych zmian dysplastycznych nabłonka, takich jak śródnabłonkowa neoplazja spojówek (CIN), do cięższego raka inwazyjnego, który atakuje przez błonę podstawną do substancji propria, takiej jak rak płaskonabłonkowy.
OSSN spojówek klasycznie występuje u starszych mężczyzn rasy kaukaskiej, szczególnie tych z przewlekłą ekspozycją na słońce. W Stanach Zjednoczonych, spojówek SCC jest pięć razy częściej u mężczyzn i rasy kaukaskiej. Jednak w Afryce, spojówka SCC jest prawie równie powszechne u mężczyzn i kobiet, i występuje w młodszym wieku niż w Stanach Zjednoczonych.
płaskonabłonkowy nowotwór powierzchni oka zwykle przedstawia się jako jednostronna, unaczyniona galaretowata masa, znajdująca się w odsłoniętej na słońcu spojówce w nosowym lub skroniowym limbusie (ryc. 1). Pokrywając leukoplakię, mogą wystąpić rozszerzone naczynia podajnikowe i spienione nacieki sąsiedniego nabłonka rogówki i rzadko mogą przedostawać się do kuli ziemskiej lub orbity.
kliknij tabela, aby powiększyć.
Do najważniejszych czynników środowiskowych dla OSSN należą chroniczne nasłonecznienie i narażenie na dym papierosowy. Dwa kluczowe czynniki predysponujące gospodarza obejmują jasną cerę i podstawowy ludzki wirus niedoboru odporności (HIV) i wirus brodawczaka ludzkiego.Pacjenci z niedoborem odporności, szczególnie ci z HIV, są zagrożeni OSSN i mogą mieć zaawansowane, obustronne i inwazyjne nowotwory.1 jest to szczególnie widoczne w Afryce, gdzie HIV jest powszechny, a OSSN występuje zarówno u mężczyzn, jak i kobiet oraz w młodszym wieku.Inne dysregulacje immunologiczne mogą predysponować pacjenta do OSSN, w tym immunosupresję przeszczepu narządów, wyprysk/atopię, pęcherzycę bliznowatą oczną, barwnik kseroderma i choroby autoimmunologiczne.7
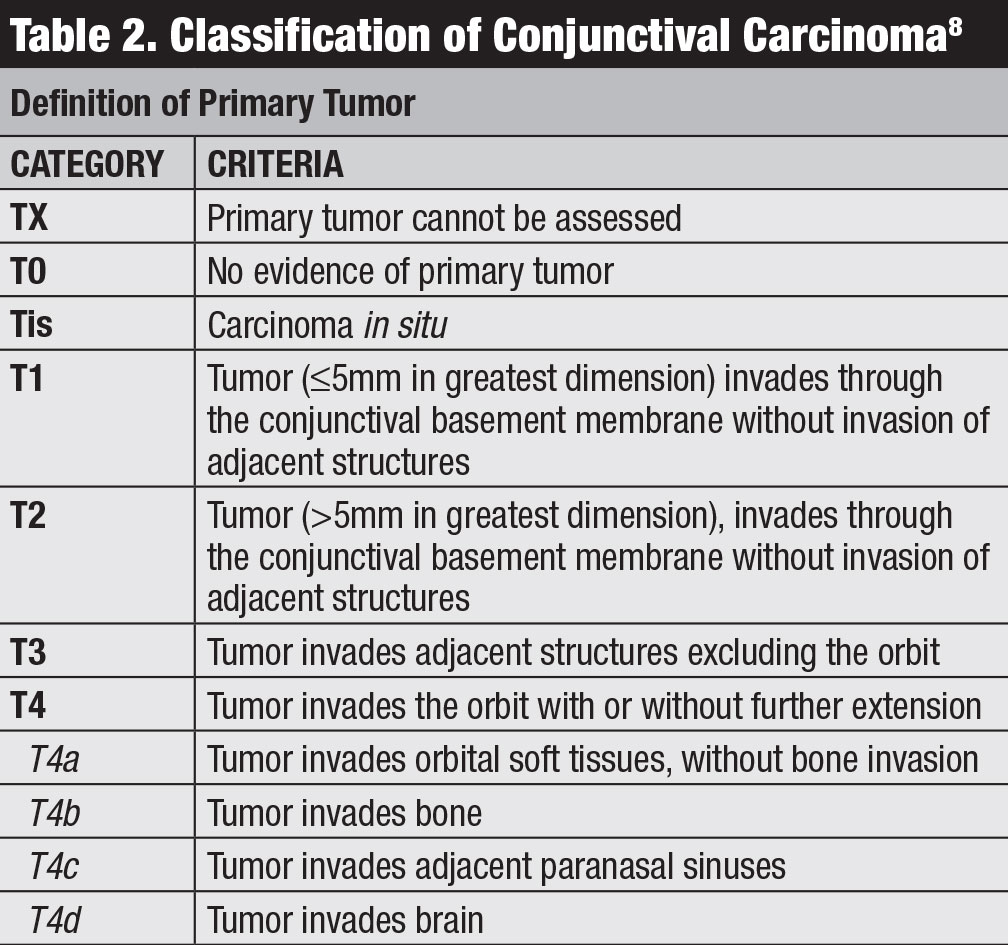
American Joint Committee on Cancer (AJCC)’S 8th Edition manual provides the latest classification for conjunctival carcinoma, including SCC and CIN (Table 2).8
Zarządzanie. Wiąże się to z chirurgiczną resekcją przy użyciu techniki “no-touch” lub terapii niechirurgicznych, takich jak miejscowa chemioterapia mitomycyną C (MMC) lub 5-fluorouracylem (5-FU), miejscowa lub wstrzykiwana immunoterapia interferonem alfa-2b (IFN), miejscowe leki przeciwwirusowe (cydofowir) lub terapia fotodynamiczna.7,9-11
technika chirurgicznego braku dotyku polega na szczegółowej ocenie guza za pomocą biomikroskopii lampy szczelinowej w celu zobrazowania wszystkich marginesów guza, w tym elementów opuszkowych, cudzołożnicowych i stępowych, aby zrozumieć cały zakres guza i umożliwić lekarzowi ręczne narysowanie zapisu szablonu.9 szablon ten jest następnie brane do operacji w celu zapewnienia, że cały guz jest usuwany.
w czasie operacji kleszczami przytrzymuje się tylko otaczającą normalną tkankę, a guz nigdy nie jest dotykany, aby uniknąć wysiewu guza. Ponadto, zrównoważony roztwór soli nie jest stosowany podczas zabiegu, aby uniknąć ciekłego dyspersji komórek nowotworowych. Po usunięciu guza kluczowe jest zamknięcie czystymi instrumentami. Stosując tę technikę dla OSSN, utrzymywanie się lub nawrót nowotworu występuje w mniej niż 5% przypadków.
kliknij tabela, aby powiększyć.
miejscowa chemioterapia 5-FU lub MMC jest skuteczna w usuwaniu OSSN, często w ciągu dwóch do czterech tygodni leczenia, chociaż istnieje ryzyko niedoboru komórek macierzystych. Nasza terapia miejscowa preferuje immunoterapię z IFN, ponieważ jest dobrze tolerowana przy dobrej kontroli guza, często w ciągu trzech miesięcy iz niewielkim powikłaniem i tylko niewielkim pęcherzykowym zapaleniem spojówek.10,11 leki te mogą być miejscowo toksyczne dla nabłonka rogówki, ale mniej tak z interferonem, a pacjenci powinni być uważnie obserwowani podczas ich stosowania. Jeśli koszt jest czynnikiem dla pacjenta, miejscowo 5-FU jest najtańszy, a następnie MMC, a następnie IFN.
guzy limfatyczne spojówek
nowotwory limfatyczne wahają się od guzów niskiego do wysokiego stopnia i powstają w wyniku monoklonalnej proliferacji limfocytów. Guzy limfatyczne, które występują w okolicy okołogałkowej często obejmować kilka tkanek, takich jak spojówki, orbity i powieki i są określane jako “oka adnexal” guzy limfatyczne, w tym łagodnego reaktywnego rozrostu limfatycznego (BRLH) i chłoniaka.
brlh i chłoniak znajdują się na przeciwnych końcach spektrum, przy czym BRLH pojawia się klinicznie jako zlokalizowana “łatka łososiowa” i histopatologicznie łagodna, podczas gdy chłoniak pojawia się również jako “łatka łososiowa”, ale z bardziej agresywnymi cechami histopatologicznymi, z aktywnością mitotyczną i klasyfikowany jako złośliwy.
guzy limfatyczne gałki ocznej są zazwyczaj pochodzenia limfatycznego. W wieloośrodkowym badaniu z udziałem 268 pacjentów z chłoniakiem spojówkowym stwierdzono, że cztery najczęstsze typy to: chłoniak z pozanodalnej strefy brzeżnej (ENMZL, wcześniej określany jako tkanka limfatyczna związana z błoną śluzową) u 68%, chłoniak grudkowy (FL) u 16%, chłoniak z komórek płaszcza (MCL) u 7% i rozproszony chłoniak z dużych komórek B (DLBCL) U 5%.12 Inne rodzaje chłoniaka spojówek obejmują chłoniaka limfoplazmatycznego i plazmacytoma.
Chłoniak spojówkowy występuje zwykle u starszych pacjentów w wieku od 60 do 70 lat. Guz ten może objawiać się jako pierwotny chłoniak, ograniczony do okolicy okołostawowej lub jako wtórny chłoniak z chorobą w innym miejscu. Większość chłoniaków pierwotnych występuje z ENMZL i FL, a wtórnych z DLBCL i MCL. Jedna z analiz 117 pacjentów z chłoniakiem spojówkowym wykazała udział układowy u 31% pacjentów, najczęściej u pacjentów z obustronnym wieloogniskowym chłoniakiem dojelitowym oka.13
chłoniak spojówkowy klasycznie objawia się jako różowo-łososiowa, gładka masa podspojówkowa, czasami z naczyniami podajnika (ryc. 2). Ta gładka, wielowarstwowa masa może przypominać pęcherzykowe lub brodawkowe zapalenie spojówek. Guz ten najczęściej znajduje się w spojówce fornix (44%) lub śródbłonka (42%) i, rzadko, w karuncle (7%) lub limbus (7%).13 oprócz spojówki można znaleźć chłoniaka naciekającego orbitę, powiekę lub uvea.13 większość pacjentów z chłoniakiem spojówkowym nie wykazuje składnika wewnątrzgałkowego, ale jeśli jest obecny, zwykle znajduje się w naczyniówce oka, a nie w siatkówce lub ciele szklistym.
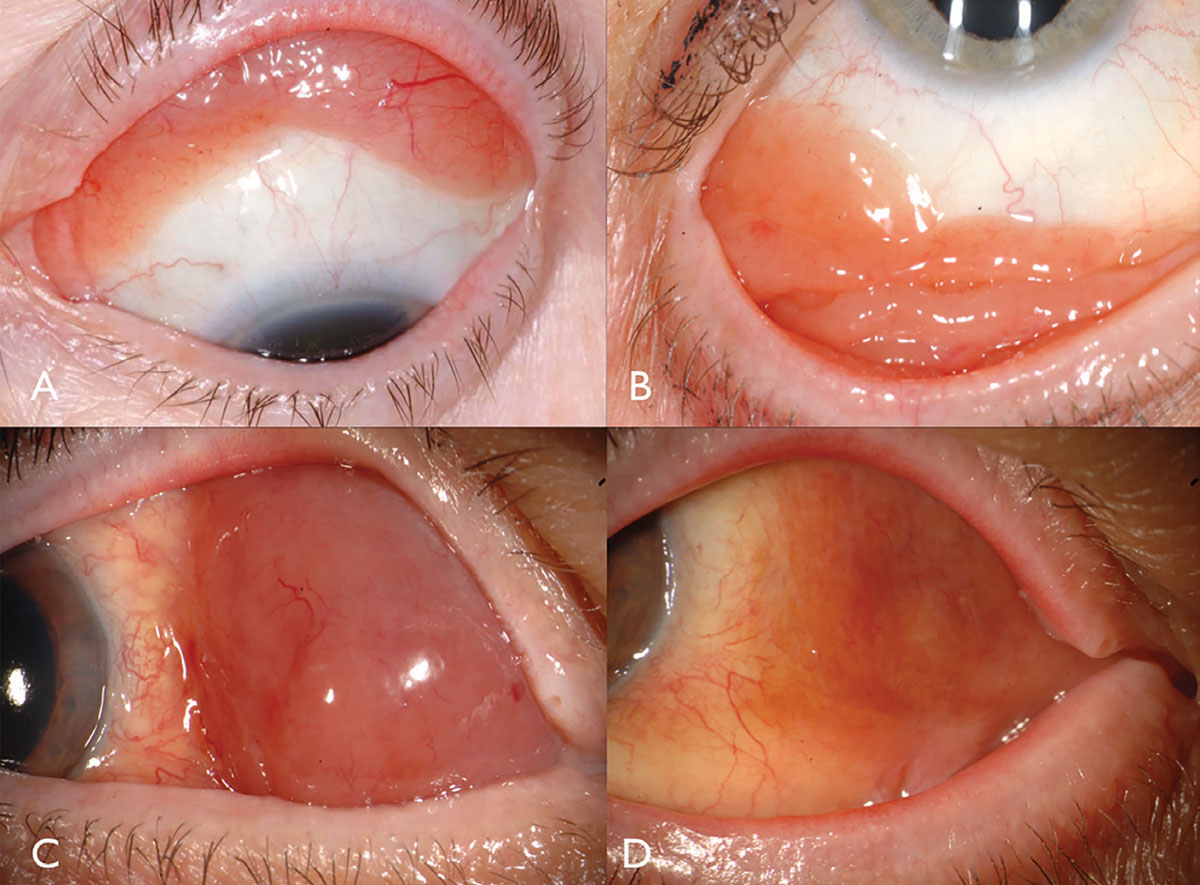
Fig. 2. Conjunctival lymphoma can be salmon-pink (A) or multilobulated forniceal (B). Medial forniceal conjunctival lymphoma before (C) and after (D) ritiximab. Click image to enlarge.
Predisposing factors. Immune dysfunction and autoimmune conditions, as well as infective etiologies such as Helicobacter pylori and Chlamydia psittaci are all predisposing factors for conjunctival lymphoma. BRLH może być potencjalnym prekursorem chłoniaka i chociaż występuje głównie u dorosłych, może sporadycznie występować u dzieci.5 w rzeczywistości im młodszy pacjent w momencie rozpoznania guza limfatycznego spojówki, tym bardziej prawdopodobne jest, że jest to BRLH, a nie chłoniak.
Klasyfikacja. Istnieje kilka klasyfikacji chłoniaka spojówkowego, w tym Ann Arbor, Światowa Organizacja Zdrowia i AJCC 8th Edition (Tabela 3).Stadium kliniczne AJCC opiera się na lokalizacji guza, regionalnym węźle chłonnym i odległym zaangażowaniu.8
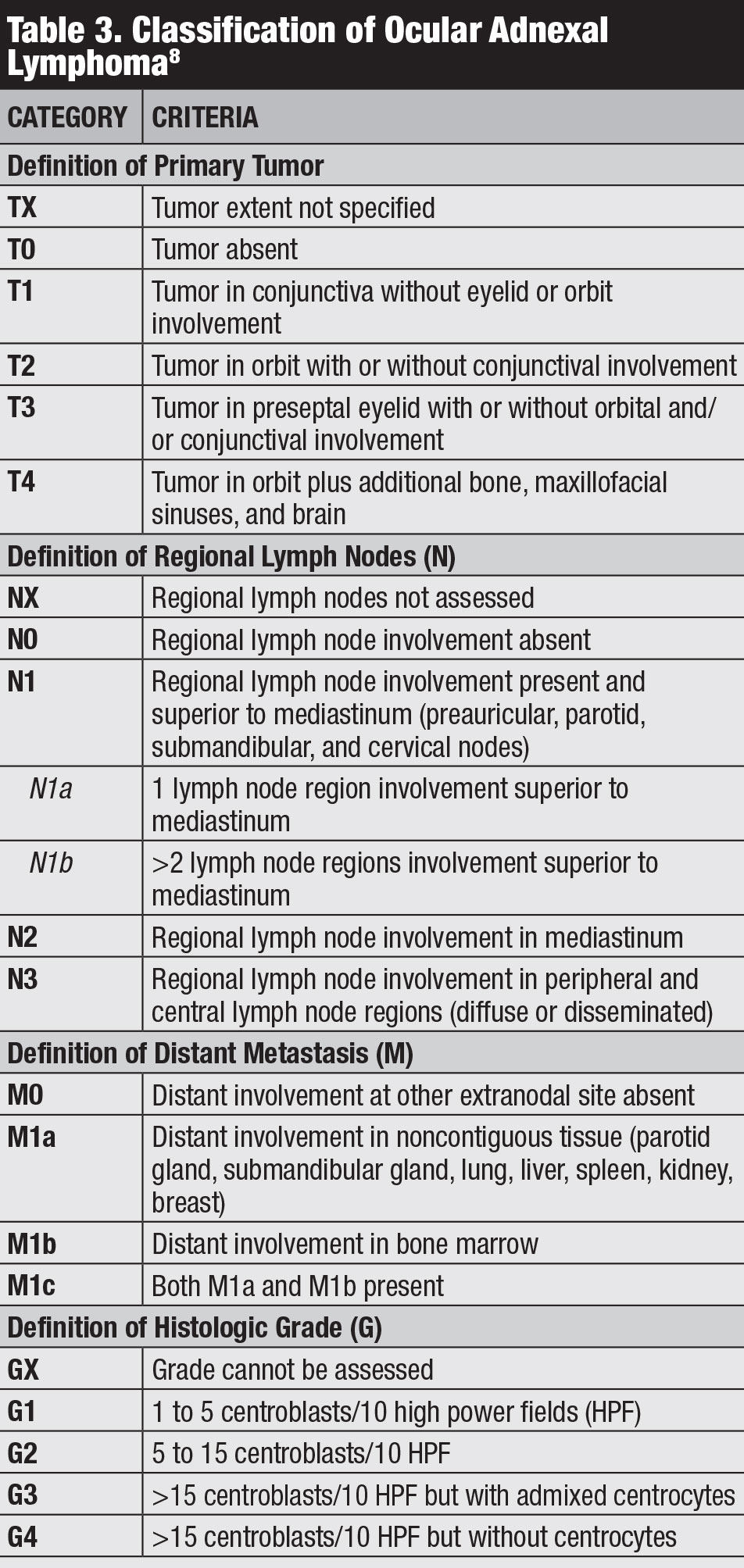
kliknij tabela, aby powiększyć.
Zarządzanie. Opieka nad pacjentami z chłoniakiem spojówkowym zależy przede wszystkim od stopnia zaangażowania okołogałkowego, zaangażowania systemowego i ogólnego stanu ich zdrowia. U pacjentów z tylko chłoniakiem spojówkowym i bez zaangażowania układowego leczenie koncentruje się na całkowitej resekcji chirurgicznej. Leczenie z zewnętrznego wiązki radioterapii lub rytuksymabu są opcje, jeśli guz jest niewykrywalny. U osób z chłoniakiem okołogałkowym i układowym rozważane jest leczenie układowym rytuksymabem lub dodanie chemioterapii.
rokowanie systemowe z chłoniakiem spojówkowym jest bezpośrednio związane z każdym podtypem, ponieważ jedno z badań wykazało, że pięcioletnie przeżycie wynosiło 97% dla ENMZL, 82% dla FL, 55% dla DLBCL i tylko 9% dla MCL.12
Czerniak spojówek
guzy melanocytowe spojówek są bezsprzecznie powszechne, reprezentując ponad 50% przypadków w dużej serii guzów spojówek z oddziału onkologii oka.1,2 ta klasa nowotworów melanocytowych obejmuje wiele typów, takich jak znamię, melanoza związana z cerą, Pam, wtórnie nabyta melanoza, czerniak i przerzuty.1-5 na niektórych kontynentach, gdzie pacjenci mają ciemną cerę, nawet OSSN może pojawić się melanocytic. Spośród tych zmian, znamię spojówek stanowi 45%, a pierwotny czerniak spojówek stanowi 23% wszystkich nowotworów melanocytowych w praktyce onkologii oka.2
w Stanach Zjednoczonych częstość występowania czerniaka spojówek dostosowana do wieku podwoiła się w latach 1973-1999 z 0,27 na milion do 0,54 na milion.14,15 częstość występowania wzrosła o 295% u białych mężczyzn w Stanach Zjednoczonych w tym samym okresie 27 lat, zwłaszcza u mężczyzn w wieku 60 lat lub starszych.14 naukowcy spekulują, że rosnąca stopa może być związana z ekspozycją na światło ultrafioletowe.
Czerniak spojówek jest pigmentowanym lub nie pigmentowanym nowotworem złośliwym, który może wynikać z PAM, nevus lub de novo.Czerniak można znaleźć na spojówce limbalnej, bulbarowej, cudzołożnej lub palpebralnej i często wykazuje rozszerzone, kręte podajniki i wewnętrzne naczynia zwykle otoczone płaską PAM (ryc. 3). Na ogół guzy o grubości większej niż 2 mm są narażone na znaczne ryzyko przerzutów do węzłów chłonnych. Inwazja nowotworu na orbitę jest szczególnie poważna ze znacznym ryzykiem przerzutów.
lokalny nawrót guza lub nowy guz występuje w 50% przypadków, często związanych z nową transformacją PAM. Przerzuty odległe-często do łańcucha węzłów chłonnych przedczołowych, podżuchwowych lub szyjnych-występują u 25% pacjentów. Biopsja węzła wartowniczego może pomóc lekarzom w ocenie subklinicznej infiltracji węzłów chłonnych. Wielokrotne nawroty, zwłaszcza te związane z orbitą, wymagają eksenteracji orbitalnej.
czynniki predysponujące. Najważniejszym czynnikiem predysponującym do czerniaka spojówek jest obecność długotrwałego znamienia spojówki lub Pam.16-18 badając pochodzenie czerniaka spojówek za pomocą histopatologii, naukowcy odkryli pochodzenie Pam u 74%, de novo U 19% i nevus u 7%.16 badania kliniczne szacują, że jeden na 300 znamion rozwija się w czerniaka.17,18
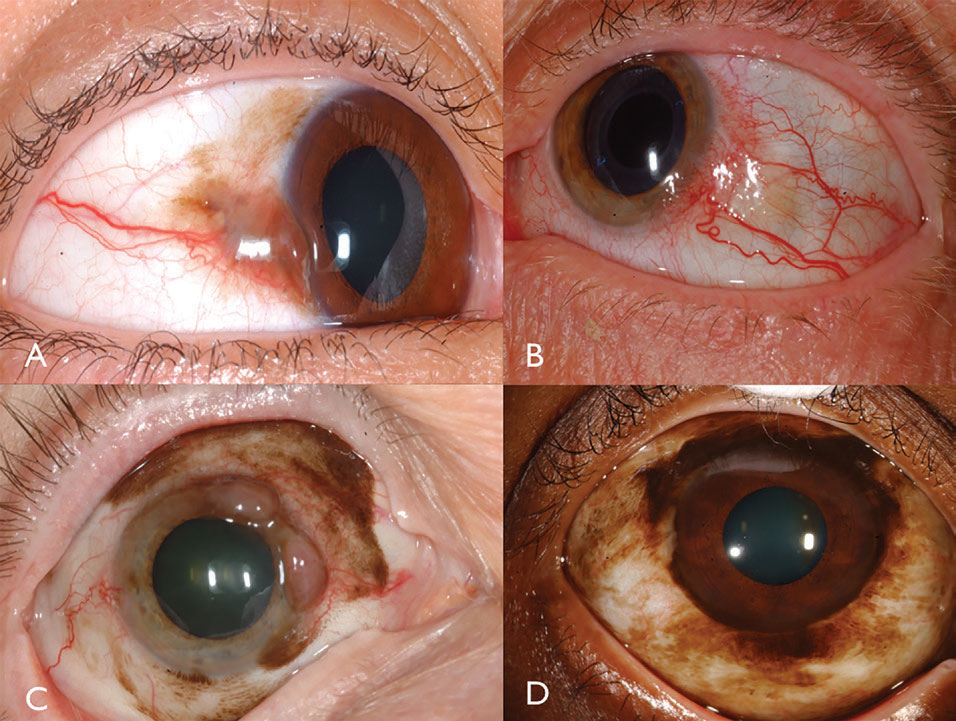
Fig. 3. Barwnikowy czerniak spojówek może wynikać z PAM (A). Nie pigmentowany czerniak spojówek może mieć intensywne unaczynienie (B). Pam może również powodować mieszanego pigmentowanego/nie pigmentowanego czerniaka spojówek (C). Pam wywołał czerniaka limbalnego u tego afroamerykańskiego pacjenta (D). Kliknij obraz, aby powiększyć.
duże badanie kliniczne wykazało, że 10-letnie ryzyko transformacji PAM w czerniaka wynosiło około 9%, a większy stopień PAM promował większe ryzyko transformacji w czerniaka.W związku z tym ważne jest zidentyfikowanie PAM i leczenie tego schorzenia chirurgicznym wycięciem, krioterapią, a nawet powierzchowną keratektomią (jeśli występuje rogówka) w celu zapobiegania czerniakowi.
różnicowanie znamion spojówek od czerniaka może być trudne. W niedawnej analizie 510 przypadków znamienia spojówkowego vs. czerniak u dzieci, czerniak występował częściej u starszych dzieci, z ryzykiem względnym (RR) wynoszącym 4,80, większą grubością guza (RR 1,14), większą podstawą (RR 4,92), krwotokiem nowotworowym (RR 25,30) i brakiem torbieli wewnętrznych (RR 5,06).5 badacze przypisali te cechy, predykcyjne czerniaka spojówek u dzieci, do mnemonicznego: Złap czerniaka, reprezentującego: dzieci w starszym wieku,Grubość / podstawa większa, Brak torbieli, krwotok czerniaka.5
różnicowanie PAM od czerniaka również może być trudne; jednak czerniak ma grubość i PAM jest całkowicie płaski. W analizie 1224 przypadków PAM w porównaniu z czerniakiem we wszystkich grupach wiekowych, czerniaka znacznie większego w zależności od mediany wieku pacjenta (54 vs.61 lat); płci męskiej (35% vs. 49%); lokalizacji w fornix (2% vs. 6%) i tarsusie (1% vs. 4%); większej mediany średnicy podstawy (6 mm vs. 8 mm), grubości (<1 mm vs. 1 mm), naczyń podajnikowych (10% vs. 48%) i naczyń wewnętrznych (4% vs. 33%); oraz krwotoku (<1% vs. 3%).2
biomarkery tkankowe są ważne dla oceny czerniaka spojówek i obejmują mutację BRAF, mutację promotora TERT i mutację PTEN.1 Identyfikacja tych biomarkerów ma kluczowe znaczenie przy planowaniu Terapii Systemowej w celu leczenia lub zapobiegania przerzutom, ponieważ dostępne są ukierunkowane terapie przeciwko niektórym biomarkerom, takim jak wemurafenib w przypadku zmutowanego nowotworu złośliwego BRAF.
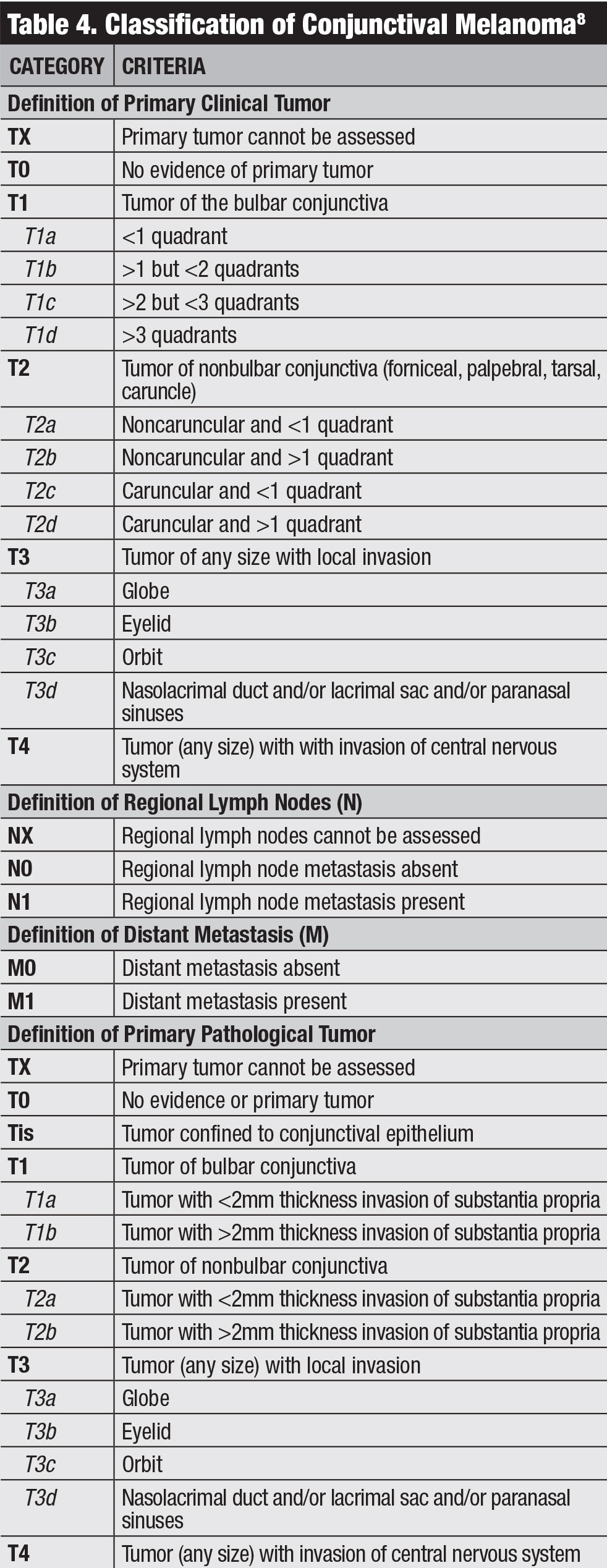
kliknij tabela, aby powiększyć.
Klasyfikacja kliniczna AJCC dla czerniaka spojówek opiera się na stopniu guza według ćwiartek, lokalizacji guza i cech inwazyjnych (Tabela 4).8 nasz zespół badał wyniki czerniaka spojówek w oparciu o AJCC 7th edition i stwierdził, że ta inscenizacja była wysoce prognostyczna.Czerniak sklasyfikowany jako T2 i T3 (w porównaniu z T1) wykazywał istotnie wyższe wskaźniki nawrotów miejscowych, przerzutów regionalnych do węzłów chłonnych, przerzutów odległych i zgonów.
Zarządzanie. Opieka nad czerniakiem spojówek polega zasadniczo na całkowitej resekcji chirurgicznej przy użyciu techniki bezdotykowej, aby uniknąć zasiewania guza. Pierwsza operacja jest najważniejsza, ponieważ delikatne usunięcie całego guza bez zaszczepienia guza jest kluczem do zapobiegania nawrotom i przerzutom w przyszłości.
czerniak w obrębie rogówki jest usuwany pod mikroskopem operacyjnym również techniką bezdotykową. Płaski Składnik rogówki usuwa się bezwzględnym alkoholem, powierzchownym nabłonkiem bez przerwania błony Bowmana. Część spojówkowa jest usuwana z marginesami od 2 mm do 3 mm i uwalniana w limbus za pomocą płaskiego rozwarstwienia naramiennego. Jeśli występuje inwazja twardówki, stosuje się radioterapię płytki nazębnej. Wszystkie brzegi spojówek są leczone podwójną krioterapią zamrażająco-rozmrażającą.
rekonstrukcja polega na pierwotnych technikach zamknięcia, rotacyjnej klapie lub transplantacji błon owodniowych, często z pierścieniem symlepharona z drapowaniem błon owodniowych. Czerniak, który rozciąga się na orbicie wymaga eksenteracji orbitalnej lub, ostatnio, immunoterapii z hamowaniem punktu kontrolnego.
pacjenci z czerniakiem spojówek powinni być monitorowani przez onkologa ocznego w celu wykrycia nawrotów miejscowych oraz przez onkologa ocznego w celu wykrycia przerzutów, szczególnie przy badaniu palpacyjnym regionalnych węzłów chłonnych i biopsji węzła wartowniczego. Przerzuty pojawiają się początkowo w węzłach chłonnych przedczołowych lub podżuchwowych, później w płucach i mózgu. Nowe dowody sugerują, że przerzuty czerniaka mogą być wrażliwe na inhibitory BRAF lub inhibitory immunologicznego punktu kontrolnego.21,22
guzy spojówek obejmują szerokie spektrum guzów. Do najczęstszych nowotworów należą OSSN, chłoniak i czerniak. Rozpoznanie klasycznych cech klinicznych, zrozumienie prekursorów oraz szybkie i odpowiednie postępowanie w tych nowotworach są ważne dla uzyskania najlepszych wyników u pacjentów.
Dr Shields, Lally i Shields pracują w oddziale onkologii oka w Wills Eye Hospital, Thomas Jefferson University, w Filadelfii. Wsparcie dostarczone przez Eye Tumor Research Foundation, Filadelfia.
1. Tarcze CL, Chien JL, Surakiatchanukul T, et al. Guzy spojówek: przegląd cech klinicznych, ryzyka, biomarkerów i wyników. 2017 J. Donald M. Gass Wykład. Asia Pac J Ophthalmol. 2017;6:109-20.
2. Tarcze CL, Alset AE, Boal NS i in. Guzy spojówek w 5002 przypadkach. Analiza porównawcza łagodnych i złośliwych odpowiedników. Wykład Jamesa D. Allena Z 2016 Roku. Am J Ophthalmol. 2017;173:106-33.
3. Tarcze CL, Tarcze JA. Guzy spojówki i rogówki. Surv Ophthalmol. 2004;49:3-24.
4. Grossniklaus HE, Green WR, Luckenbach M, et al. Zmiany spojówek u dorosłych. Badanie kliniczne i histopatologiczne. Rogówka. 1987;6:78-116.
5. Tarcze CL, Sioufi K, Alset AE i in. Guzy spojówek u dzieci. Cechy odróżniające łagodne od nowotworów złośliwych. JAMA Ophthalmol. 2017;135:215-24.
6. Gichuhi S, Sagoo MS, Weiss HA, et al. Epidemiologia płaskonabłonkowego nowotworu powierzchni oka w Afryce. Trop Med Int Zdrowie. 2013;18:1424-43.
7. Tarcze CL, Ramasubramanian A, Mellen P, Tarcze JA. Rak płaskonabłonkowy spojówek pojawiający się u pacjentów z immunosupresją (przeszczep narządów, zakażenie ludzkim wirusem niedoboru odporności). Okulistyka. 2011;118:2133-7.
8. Amin MB, Edge S, Greene F i in., eds. AJCC Cancer Staging Manual. 8.ed. Chicago; Springer International Publishing: 2017.
9. Shields JA, Shields CL, De Potter PV. Chirurgiczne podejście do guzów spojówek. Wykład Lynn B. McMahona Z 1994 Roku. Arch Ophthalmol. 1997;115:808-15.
10. Tarcze CL, Kaliki S, Kim HJ i in. Interferon w leczeniu płaskonabłonkowego nowotworu powierzchni oka w 81 przypadkach: Wyniki na podstawie amerykańskiej Wspólnej Komisji ds. klasyfikacji nowotworów. Rogówka. 2013;32(3):248-56.
11. Karp CL, Galor a, Chhabra s, et al. Subspojunctival / perilesional rekombinowany interferon A2B dla płaskonabłonkowego nowotworu powierzchni oka: 10-letni przegląd. Okulistyka. 2010;117(12):2241-6.
12. Kirkegaard MM, Rasmussen PK, Coupland SE, et al. Chłoniak spojówkowy-międzynarodowe wieloośrodkowe badanie retrospektywne. JAMA Ophthalmol. 2016;134:406-14.
13. Tarcze CL, Tarcze ja, Carvalho C i in. Guzy limfatyczne spojówek: analiza kliniczna 117 przypadków i związek z chłoniakiem układowym. Okulistyka. 2001;108:979-84.
14. YU GP, Hu DN, McCormick S, Finger pt. Czerniak spojówek: Czy w Stanach Zjednoczonych rośnie? Am J Ophthalmol. 2003;135:800-6.
15. Tuomaala s, Kivela T. Correspondence regarding conjunctival melanoma: Is it increasing in the United States? Am J Ophthalmol. 2003;136:1189-90.
16. Tarcze CL, Markowitz JS, Belinsky I i in. Czerniak spojówek. Wyniki oparte na pochodzeniu nowotworu w 382 kolejnych przypadkach. Okulistyka. 2011;118:389-95.
17. Tarcze Cl, Fasiuddin Af, Mashayekhi A, et al. Znamię spojówkowe: cechy kliniczne i naturalny przebieg u 410 kolejnych pacjentów. Arch Ophthalmol. 2004;122:167-75.
18. Gerner N, Norregaard JC, Jensen OA, Prause JU. Naevi w Danii 1960-1980. Badanie uzupełniające trwające 21 lat. Acta Ophthalmol Scand. 1996;74:334-7.
19. Tarcze JA, Tarcze CL, Mashayekhi a i in. Pierwotna nabyta melanoza spojówek: ryzyko progresji do czerniaka u 311 oczu. Wykład Lorenza E. Zimmermana z 2006 roku. Okulistyka. 2008;115:511-9.
20. Tarcze CL, Kaliki S, Al-Dahmash s i in. Klasyfikacja kliniczna American Joint Committee on Cancer (AJCC) przewiduje wyniki czerniaka spojówek. Ophthalm Plast Reconstr Surg. 2012; 5:313-23.
21. Sagiv O, Thakar SD, Kandl TJ, et al. Immunoterapia z zaprogramowanymi inhibitorami śmierci komórek 1 dla 5 pacjentów z czerniakiem spojówek. JAMA Ophthalmol. 2018 Nov 1; 136(11): 1236-41.
22. Dalvin LA, Shields CL, Orloff m, et al. Terapia immunologiczna inhibitora punktu kontrolnego. Wskazania ogólnoustrojowe i okulistyczne skutki uboczne. Siatkówka. 2018;6:1063-78.