A intubação em Unidade de terapia Intensiva: C-MAC video laryngoscope versus Macintosh laryngoscope | Medicina Intensiva
Introdução
Intubação e ventilação mecânica são essenciais e, por vezes urgentes em várias condições que ameaçam a vida na Unidade de terapia Intensiva (UTI). A laringoscopia e a intubação são altamente desafiadoras e não estão isentas de complicações como hipoxia, bradicardia, hipotensão, danos nas vias aéreas superiores, aspiração e paragem cardíaca.1 várias tentativas foram feitas para melhorar a taxa de sucesso e minimizar as complicações, que incluem o uso de bloqueio neuromuscular, pacotes de cuidados, treinamento em simuladores.2
na última década, muitos equipamentos de vias aéreas, incluindo vários tipos de laringoscópio de vídeo (VL) estavam sendo desenvolvidos e comparados com a laringoscopia Macintosh convencional (ML). Uma melhor visualização da abertura glótica pode resultar na intubação endotraqueal fácil e rápida, reduzindo as taxas de complicação. Uma revisão sistemática recente encontrou evidências que sustentam a diminuição da incidência de falha de intubação no contexto de vias aéreas difíceis no Teatro de operações, usando laringoscopia de vídeo. Há relatos positivos e negativos sobre os benefícios da laringoscopia de vídeo sobre a laringoscopia direta em pacientes criticamente doentes em uma UCI.1-3 do subcontinente indiano, não foram relatados estudos sobre a comparação entre VL E ML em ambientes da UCI. Este estudo foi realizado para testar a hipótese de que o laringoscópio de vídeo C-MAC aumenta a taxa de sucesso da intubação orotraqueal de primeira passagem em tratamento intensivo em comparação com o laringoscópio Macintosh.
materiais e métodos
Este estudo prospectivo, Aleatório e comparativo foi conduzido numa UTI adulta multidisciplinar de 32 camas de um hospital de ensino superior. Após aprovação do Comitê de Ética do Instituto, o estudo foi realizado por um período de dezoito meses (de 1 de janeiro de 2017 a 30 de junho de 2018). Os consentimentos informados foram obtidos de pacientes ou seus representantes legais e os dados relevantes para a intubação foram coletados em um formato prescrito.
todos os doentes da UCI que necessitavam de intubação endotraqueal electiva foram incluídos no estudo excepto doentes com idade inferior a 18 anos, mulheres grávidas e lactantes, doentes com trauma facial incluindo queimaduras, lesão suspeita ou confirmada da coluna cervical, falta de tempo para a aleatorização e inclusão devido a esforços de ressuscitação em curso, incapazes de obter o consentimento informado. A seguir inclusão no estudo, sequencial selado envolvente opaca técnica foi utilizado para a alocação de laringoscopia método de Macintosh Laryngoscope (ML grupo), lâmina de tamanho 3 ou 4 ou Karl Storz C-MAC video laryngoscope (VL grupo), Macintosh em forma de lâminas de tamanho 3 ou 4 (Karl Storz GmbH & Co, KG, Tuttlingen, Alemanha). C-MAC VL blade é um tipo Macintosh com uma pequena câmera e fonte de luz na distal um terço da lâmina. O módulo electrónico amovível, interface entre a extremidade dianteira da VL e a unidade de monitor portátil, encaixa-se no receptáculo do laringoscópio e, após a intubação, podem ser separados para a preparação do laringoscópio para a próxima intubação.
todos os anestesistas que trabalham nesta UCI estavam a ser orientados para a laringoscopia por vídeo (usando C-MAC VL) sobre o manequim no momento da junção no departamento. Os anestesistas entubantes (laringoscopista) tiveram experiência de pelo menos 50 videolaringoscopias usando C-MAC VL. Laringoscopistas foram categorizados (com base na exposição) em junior (até três anos), senior (mais de 3-8 anos) e consultor (mais de 8 anos) com base em seus anos de experiência de anestesia. Todas as entubações foram realizadas na presença de dois laringoscopistas, sendo um deles um anestesista sênior ou consultor.
a pré-oxigenação foi feita durante pelo menos 3min usando uma máscara de válvula de saco com um fluxo de oxigénio de 15l por minuto ou ventilação não invasiva utilizando 100% da fracção de oxigénio inspirada. Os medicamentos para a indução foram intravenosa (IV), fentanil (1–2µg/kg) em cada paciente, com propofol (1.5–2.0 mg/kg) IV ou thiopentone (3–5mg/kg) IV. Bloqueio Neuromuscular foi obtido utilizando succinilcolina (1-1.5 mg/kg) IV (exceto em pacientes com hipercalemia, queimaduras mais de 24h) ou Rocurônio (0,9 mg/kg) IV. Laryngoscopies foram realizadas utilizando-se o método como por alocação aleatória, depois de três tentativas fracassadas de intubations técnicas alternativas foram utilizados e, posteriormente, eles não foram incluídos na análise. Stylet foi usado quando necessário e manipulações laríngeas externas foram realizadas de acordo com as instruções da laringoscopista. Técnicas alternativas tais como bougie elástica de goma, vias aéreas laríngeas de máscara (LMA), intubação de LMA, endoscópio de intubação, conjunto de cricotirotomia foram usadas com base no algoritmo de vias aéreas difíceis em casa. Uma tentativa de intubação foi definida como a introdução do laringoscópio e sua remoção subsequente com ou sem colocação de tubo endotraqueal (ETT). A colocação correta do ETT na primeira tentativa por um laringoscopista individual foi definida como entubação de sucesso de primeira passagem. A colocação bem sucedida da ETT foi confirmada tanto pela auscultação quanto pela capnografia convencional (forma de onda normal aparecendo ao longo de quatro ou mais ciclos respiratórios).
O laryngoscopist documentado o laryngoscopic modo de exibição usando a modificação Cormack & Lehane (C&L) classificação e o Percentual de Glóticas a Abertura de escala (POGO) e outros intubação características, tais como a indicação da intubação, número de tentativas de intubação, intubação sucesso, e a facilidade de intubação em relação ao vídeo laryngoscopic vista e pontuações de satisfação.4,5
a laringoscopia Macintosh (ML) tem uma taxa de sucesso de até 69% durante a intubação orotraqueal de primeira passagem, na qual, como a taxa de sucesso é de 79% de pacientes se for utilizado o laringoscópio de vídeo (VL).1,3,6,7 Supondo que 80% taxa de sucesso de primeira passagem intubação orotraqueal durante VL, com o erro tipo I de 5% e erro tipo II fixados em 20%, 104 pacientes foram necessários, em cada grupo (i.e. 208 pacientes no total), para detectar uma diferença de 18,5% na taxa de sucesso.
Os dados de base e demográficos foram expressos como a média±desvio-padrão para as variáveis Gaussianas. A comparação das duas proporções foi realizada com o uso do teste Qui-quadrado ou o teste exato de Fischer, quando apropriado. As comparações de meios e medianos foram realizadas usando o teste t do aluno e teste Mann–Whitney, respectivamente. As diferenças foram consideradas estatisticamente significativas se P
0, 05. Os dados foram analisados utilizando o software MedCalc (versão 16.0, Ostend, Bélgica).Resultados
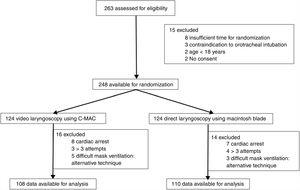
um total de 263 doentes foram avaliados, 248 doentes foram aleatorizados em dois grupos (laringoscopia VL – videolaringoscópica e laringoscopia ML-Macintosh) e os dados de 218 doentes estavam disponíveis para a análise final (Fig. 1). Ambos os grupos eram comparáveis em termos das suas variáveis demográficas (Quadro 1). A pontuação sequencial da avaliação II da falência do órgão e as indicações de intubação foram semelhantes entre os dois grupos (Tabela 1).
características basais da população em estudo.
| Macintosh laringoscopia(n=110) | C-MAC vídeo laringoscopia(n=108) | P-valor | |
|---|---|---|---|
| Idade em anos, média (dp) | 45.8 (16.2) | 48.3 (16.8) | 0.26 |
| Gênero (masculino/feminino) | 67/43 | 63/45 | 0.92 |
| o índice de massa Corporal, média (SD) | 24.8 (7.6) | 23.9 (6.8) | 0.36 |
| Sequencial falha do órgão de avaliação pontuação média (SD) | 9.1 (3.9) | 8.8 (4.2) | 0.58 |
| use o Estilete | 41/110 (37.3) | 71/108 (65.7) | |
| Estilete usar na primeira tentativa | 12/63 (19.0) | 55/91 (60.4) | |
| Estilete usar na segunda tentativa | 21/27 (77.8) | 13/14 (92.8) | 0.23 |
| Estilete uso após a segunda tentativa | 20/20 (100%) | 3/3 (100%) | – |
| Indicação de intubação | |||
| Neurológicas falha | 56 (50.9%) | 58 (53.7%) | 0.68 |
| insuficiência Respiratória | 38 (34.54%) | 34 (31.5%) | 0.63 |
| insuficiência Circulatória | 4 (3.6%) | 5 (4.63%) | 0.70 |
| Outros | 12 (10.9%) | 11 (10.18%) | 0.86 |
Sucesso da primeira passagem de intubação foi significativamente maior no VL grupo (84% vs 57%, P
0.001) (Tabela 2). Reciprocamente, um número mais elevado de doentes no grupo ML necessitava de duas ou mais tentativas de intubação bem sucedida (P0.05). A incidência de intubação difícil, pelo menos duas tentativas de intubação falhadas, foi de 18% e 3% nos grupos ML e VL, respectivamente (Tabela 2). Estilete de uso (Tabela 1) foi maior no VL grupo de comparação ML de grupo durante a primeira (VL vs ML, 65.7% vs de 37,3%, P0.0001) e na segunda tentativa de intubação (VL vs ML, 92.8% vs 77.8%, P=0,23).
características de intubação (número, percentagem).
| Macintosh | CMAC | P-valor | |
|---|---|---|---|
| Cormack e Lehane grau | |||
| Grau 1 | 49 (44.54%) | 91 (84.25%) | |
| Comércio 2 | 28 (25.45%) | 7 (6.48%) | 0.0003 |
| Comércio 3 | 21 (19.09%) | 6 (5.55%) | 0.0047 |
| Comércio 4 | 12 (10.90%) | 4 (3.70%) | 0.0752 |
| Porcentagem de glóticas abertura | 54±23 | 81±11 | |
| Sucesso da primeira passagem de intubação | |||
| Intenção-de-tratar análise | 63/124 (50.8) | 91/124 (73.37) | 0.0003 |
| Por protocolo anaysis | 63/110 (57.27) | 91/108 (84.26) | |
| Não. tentativas de intubação | |||
| 1 | 63 (57.27%) | 91 (84.26%) | |
| 2 | 27 (24.54%) | 14 (12.96%) | 0.044 |
| >2 | 20 (18.18%) | 3 (2.78%) | 0.0005 |
| Laryngoscopist do escore de satisfação | |||
| 0 | 3 (2.73%) | 1 (0.93%) | 0.63 |
| 1 | 3 (2.73%) | 3 (2.78%) | 0.69 |
| 2 | 5 (4.55%) | 6 (5.56%) | 0.97 |
| 3 | 21 (19.09%) | 14 (12.96%) | 0.29 |
| 4 | 68 (61.81%) | 84 (77.78%) | 0.015 |
com Base na modificação C&L classificação, maior número de pacientes no ML grupo tinha a difícil visualização da glote, em comparação com VL grupo. A glote não poderia ser visualizadas em 33 (30%) e 10 (9%) pacientes (C&L de grau 3 ou 4), foi apenas parcialmente visualizado em 28 (25%) e 7 (6%) pacientes (C&L classe 2) e foi totalmente visualizado em 49 (44%) e 91 (84%) pacientes (C&L grau 1) em ML e VL grupos, respectivamente. A escala de POGO mostrou uma melhoria significativa na visão glote no grupo VL comparativamente ao grupo ML (81 vs 54, P0.0001) (Quadro 1). As laringoscopistas juniores poderiam intubar com sucesso um maior número de doentes no grupo VL na primeira tentativa (57, 9% vs 27, 5%, VL vs ML, P=0, 007). As taxas de sucesso da intubação foram semelhantes em ambos os grupos quando se tratou da experiência do anestesista, exceto no subgrupo como mencionado acima (Tabela 3).
Comparação das tentativas de intubação (número, percentagem).
| Macintosh | C-MAC | P-valor | |
|---|---|---|---|
| bem-Sucedido em uma tentativa de intubação | |||
| Junior | 11 (27.5%) | 22 (57.89%) | 0.007 |
| Sênior | 41 (70.69%) | 37 (72.55%) | 0.8307 |
| Consultor | 11 (91.67%) | 18 (94.74%) | 0.7388 |
| Sucesso a intubação traqueal em dois tentativa | |||
| Junior | 16 (40.0%) | 12 (31.58) | 0.4414 |
| Sênior | 12 (20.69) | 11 (21.57%) | 0.9110 |
| Consultor | 1 (8.33%) | 1 (5.26%) | 0.7388 |
| Sucesso a intubação traqueal em mais do que duas tentativas | |||
| Junior | 13 (32.5%) | 4 (10.53%) | 0.0196 |
| Sênior | 5 (8.62%) | 3 (5.9%) | 0.5888 |
| Consultor | 0 (0) | 0 (0) | 0 |
Discussão
intubação Endotraqueal em pacientes criticamente doentes é diferente de intubação no bem controlada, a operação teatro do ambiente em muitas formas, tais como: a doença e a instabilidade dos pacientes, limitações em termos de tempo gasto de preparação, posicionamento do paciente, equipamentos, medicamentos, preoxygenation, experiência do operador, ótima glóticas visualização. No presente estudo, a utilização do videolaringoscópio C-MAC® melhorou significativamente a percentagem de abertura de glote durante a gestão das vias aéreas na UCI. Durante a laringoscopia de vídeo, olhar ao virar da esquina melhora o acesso óptico, mas pode haver dificuldade em negociar a ponta do tubo na laringe com maior risco de contato com a parede da laringe anterior. O aumento do uso de stylet no grupo VL durante todas as tentativas foi o resultado deste fenômeno, que foi descrito anteriormente com o uso de vários laringoscópios de vídeo.8
em doentes com história de laringoscopia difícil, a laringoscopia C-MAC teve uma melhor visão da glote em 94% dos doentes.Os doentes com vias respiratórias difíceis previstas tiveram melhor acesso óptico e uma intubação de primeira tentativa mais bem sucedida durante a laringoscopia C-MAC em comparação com a laringoscopia Macintosh.Houve resultados mistos de vários estudos quando a LV foi comparada com ML na UCI. Um recente ensaio controlado aleatorizado multicêntrico (RCT) (ensaio MACMAN) conduzido por sete ICUs em França não encontrou melhoria na frequência de entubação de primeira passagem bem sucedida utilizando VL em comparação com ML.2 a diferença de resultados entre o presente estudo e o ensaio MACMAN pode ser atribuída a um único centro vs multicêntrico, tipo de laringoscópio de vídeo, viés observador, nível de fundo e habilidade da laringoscopista e experiência com a VL. Vários estudos11-14, incluindo dois meta-analises8,15 relataram aumento da taxa de sucesso da intubação de primeira passagem de VL sobre ML em configurações não-UCI, mas houve falhas metodológicas e heterogeneidade. Ao mesmo tempo, evidências de outros estudos, incluindo dois RCTs na UCI, não mostraram melhora na taxa de sucesso do laringoscópio de vídeo sobre o direto durante a intubação de primeira passagem.9, 10
uma revisão sistemática recente, que incluiu intubações feitas no Teatro de operações, relatou falência da intubação reduzida, intubação mais fácil em doentes com vias aéreas difíceis conhecidas ou previstas e provável melhoria da visão glótica e redução do número de tentativas de laringoscopia. Houve falta de evidência para apoiar a capacidade de VL para reduzir o tempo necessário para a intubação e diminuir as incidências de hipoxia ou complicações respiratórias.16 neste estudo, embora o grupo VL tenha tido um sucesso significativo na intubação de primeira passagem, mas em termos de entubação de sucesso geral, ambos os grupos foram semelhantes.
a intubação em locais diferentes da sala de operações é comumente recebida com muitas dificuldades. A incidência de laringoscopias difíceis relatadas para a sala de operações (5%) é significativamente menos frequente do que em outras configurações.Vários estudos afirmaram que a ocorrência de intubações difíceis em doentes em estado crítico varia entre 10% e 22%.18-20 no nosso estudo, a taxa de laringoscopia difícil (C&l grau 3 e 4) utilizando ML foi de 30%. Atribuímos o envolvimento de anestesistas com diferentes anos de experiência à maior incidência de vias aéreas difíceis no presente estudo. Em estudos anteriores, a VL tinha uma melhor visualização glótica, mas não uma maior entubação bem sucedida de primeira passagem e maior uso de estilete ou bougie elástica de gengiva.1-3 no presente estudo, relatamos melhor visualização glótica, satisfação laringoscopista, maior sucesso na intubação de primeira passagem e aumento do uso de stylet no grupo VL em comparação com o grupo ML. Semelhante ao resultado do MACMAN trial,3 tivemos um uso significativamente maior de stylet no grupo VL em comparação com o grupo ML. Bougie elástica de goma em comparação com stylet melhorou a taxa de sucesso durante a laringoscopia Macintosh em casos com má visualização glótica.21 ao mesmo tempo, o bougie elástico de pastilha elástica foi considerado tão eficiente quanto o stylet durante a laringoscopia de vídeo.O uso rotineiro de stylet durante a laringoscopia de vídeo não melhorou a taxa de entubação de primeira passagem bem sucedida e as Diretrizes Francesas recomendam evitar o estilete e o uso de bougie elástica de goma em caso de intubação orotraqueal difícil.23
em termos de experiência, os juniores tiveram uma entubação de primeira passagem significativamente mais bem sucedida usando VL, mas a diferença não foi significativa nas mãos de anestesistas seniores e consultores. Num estudo prospectivo anterior realizado na UCI, não houve diferenças significativas na tentativa de intubação bem sucedida quando a experiência foi tida em conta através da utilização de vídeo e laringoscopia direta.1 o achado do estudo atual indica que na mão de laringoscopistas menos experientes, o laringoscópio de vídeo pode aumentar a taxa de sucesso da laringoscopia e intubação na configuração de cuidados intensivos. Mas estudos adicionais são necessários para comparar o tempo necessário para a intubação e taxas de complicação entre as diferentes laringoscopias. Vários fatores que podem confundir incluem a população do estudo, local de Uso, Uso e tipo de bloqueio neuromuscular, características laringoscopistas, tipo de VL, ventilação de máscara difícil e entubação, envolvimento de coletores de dados independentes treinados.As limitações do nosso estudo foram: (a) somente Macintosh lâmina do C-MAC não mais curvas D-lâmina foi comparada com a laringoscopia direta foi utilizado, (b) preditores de difícil laringoscopia não foram levadas em conta, (c) neuromuscular de monitoramento não foi utilizado para avaliar a adequação de relaxamento muscular, (d) o tempo necessário para o sucesso da intubação e complicações da intubação, tais como alterações na oxigenação e haemodynamic parâmetros não foram levadas em conta, (e) número de intubations realizado por vários laryngoscopists não eram as mesmas, juniores realizado número significativamente maior de laryngoscopies, e (f) uso de métodos subjetivos de avaliação, como Cormack e Lehane grade, pontuação POGO e satisfação laringoscopista sempre introduzem o viés do observador. Estudos futuros podem planejar formas objetivas alternativas de avaliação para minimizar tal viés.
conclusão
o uso de VL não só melhorou a visualização da glote, mas também aumentou a taxa de entubação de primeira passagem bem sucedida e especialmente em mãos menos experientes na UCI. Apesar do apoio equívoco para a laringoscopia de vídeo e direta, estudos adicionais envolvendo laringoscopistas de diferentes conhecimentos são necessários para avaliar a utilidade de vários laringoscópios de vídeo disponíveis em comparação com o laringoscópio Macintosh.
financiamento
não divulgar.
contribuição dos autores
Samarjit Dey, concepção e design do estudo, aquisição de dados.
Debasis Pradhan, conception and design, analysis and interpretation of data.Priyam Saikia, análise e interpretação de dados, rascunho do artigo, aprovação final.Prithwis Bhattacharyya, conception and design, critical review of the intellectual content and final approval.Hariom Khandelwal, aquisição de dados, projecto do artigo.Adarsha KN, aquisição de dados, projecto do artigo.
conflitos de interesses
nenhum.