Um guia para tumores conjuntivais
tumores conjuntivais incluem um espectro de neoplasias benignas e malignas.1-5 os tipos diferem com base na idade e raça, estado imunológico sistêmico e Exposições de longo prazo. Um grande estudo de 5.002 casos de um centro de Oncologia ocular revelou que 52% eram benignos, 18% eram pré-malignos e 30% eram malignos (Tabela 1).1,2 embora este relatório fosse de um centro de Oncologia ocular e malignidades possam estar sobre-representadas, é importante para os médicos compreender a variedade de tumores conjuntivais.
os cinco tumores mais comuns foram nevus (23%), neoplasia escamosa da superfície ocular (OSSN, 14%), melanose adquirida primária (PAM, 12%), melanoma (12%) e tumor linfóide (9%).5 tumores malignos foram observados com maior frequência em adultos e incluíram melanoma (12%), carcinoma de células escamosas (SCC, 9%), linfoma (7%), sarcoma de Kaposi (<1%), metástase (<1%) e outros.1 Os tumores conjuntivais em crianças demonstram malignidade apenas 3% do tempo.5
esta revisão dos tumores conjuntivais mais comuns irá prepará-lo para geri-los adequadamente, seja no seu escritório ou através de referência.
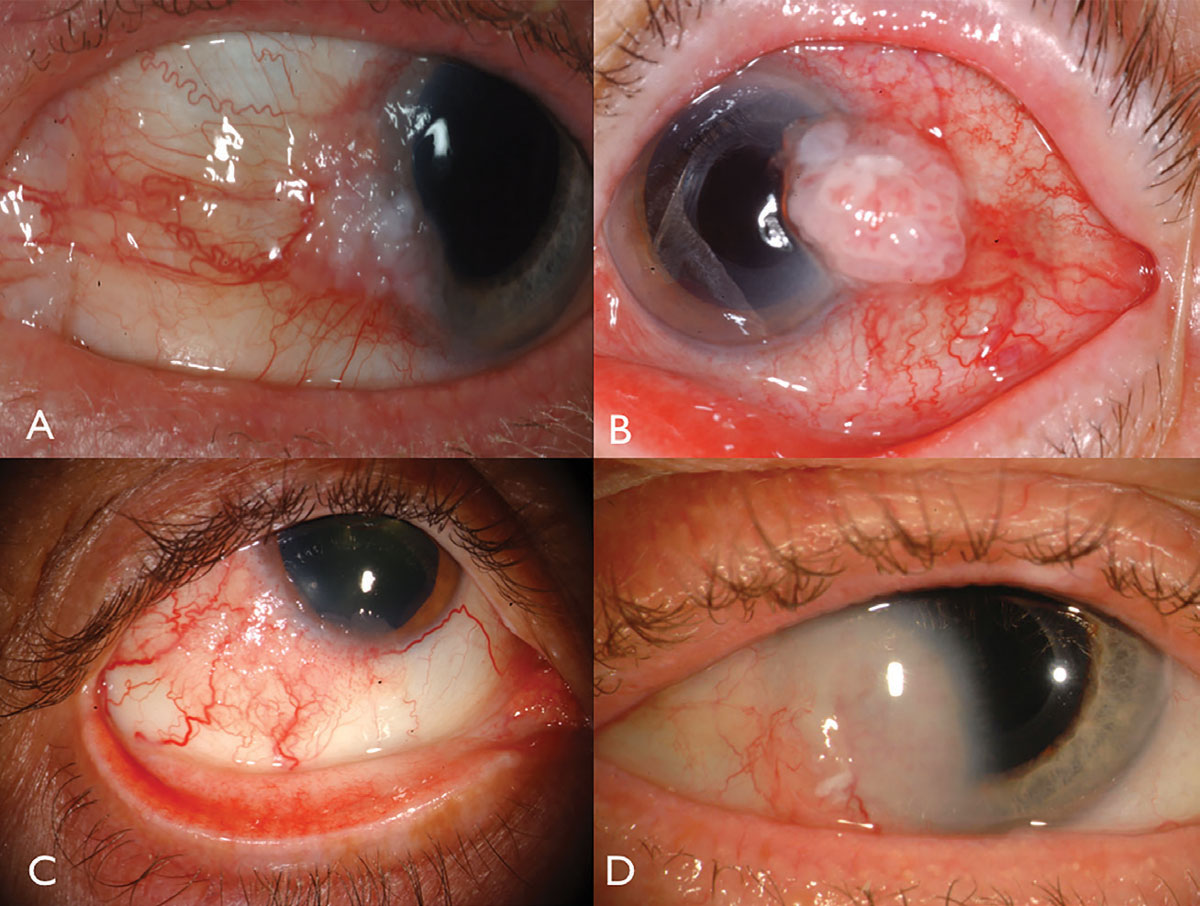
Fig. 1. OSSN do limbalo: com envolvimento de leucoplasia e córnea (A), com vascularidade intrínseca proeminente e vasos alimentadores (B), em um paciente com HIV (C), e com invasão da córnea profunda que requer ressecção e radioterapia em placas (D). Clique na imagem para ampliar.
Superfície Ocular Escamosas Neoplasia
O clínico geral termo de OSSN inclui um espectro de neoplasias que varia de leve epiteliais displásicas alterações, tais como conjuntivite neoplasia intra-epitelial (NIC), a mais grave carcinoma invasivo que invade através da membrana basal na substância negra própria, como o carcinoma de células escamosas. Características clínicas A OSSN conjuntival ocorre classicamente em machos caucasianos mais velhos, particularmente aqueles com exposição crónica ao sol. Nos Estados Unidos, a CSC conjuntival é cinco vezes mais comum em homens e caucasianos. No entanto, na África, a CSC conjuntival é quase igualmente comum em homens e mulheres, e ocorre em uma idade mais jovem do que nos Estados Unidos.6
a neoplasia escamosa da superfície Ocular apresenta-se normalmente como uma massa gelatinosa vascularizada unilateral, localizada na conjuntiva exposta ao sol no limbo nasal ou temporal (Figura 1). Leucoplasia, vasos de alimentação dilatados e infiltração espumosa do epitélio córneo adjacente podem ocorrer e raramente podem invadir o globo ou órbita.
clique na mesa para ampliar.
factores predisponentes. Os fatores ambientais mais importantes para a OSSN incluem exposição crónica ao sol e exposição ao fumo do cigarro. Dois factores principais predispostos ao hospedeiro incluem a fair complexion e o vírus da imunodeficiência humana subjacente (VIH) e o papilomavírus humano.6 pacientes com deficiência imunológica, particularmente aqueles com HIV, estão em risco de OSSN e podem ter tumores avançados, bilaterais e invasivos.1 Isso é especialmente visto na África, onde o HIV é prevalente e OSSN ocorre tanto em homens e mulheres e em uma idade mais jovem.Outras desregulações imunitárias podem predispor um doente para a OSSN, incluindo imunossupressão por transplante de órgãos, eczema/atopia, pemphigóide cicatricial ocular, xeroderma pigmentosum e condições auto-imunes.7
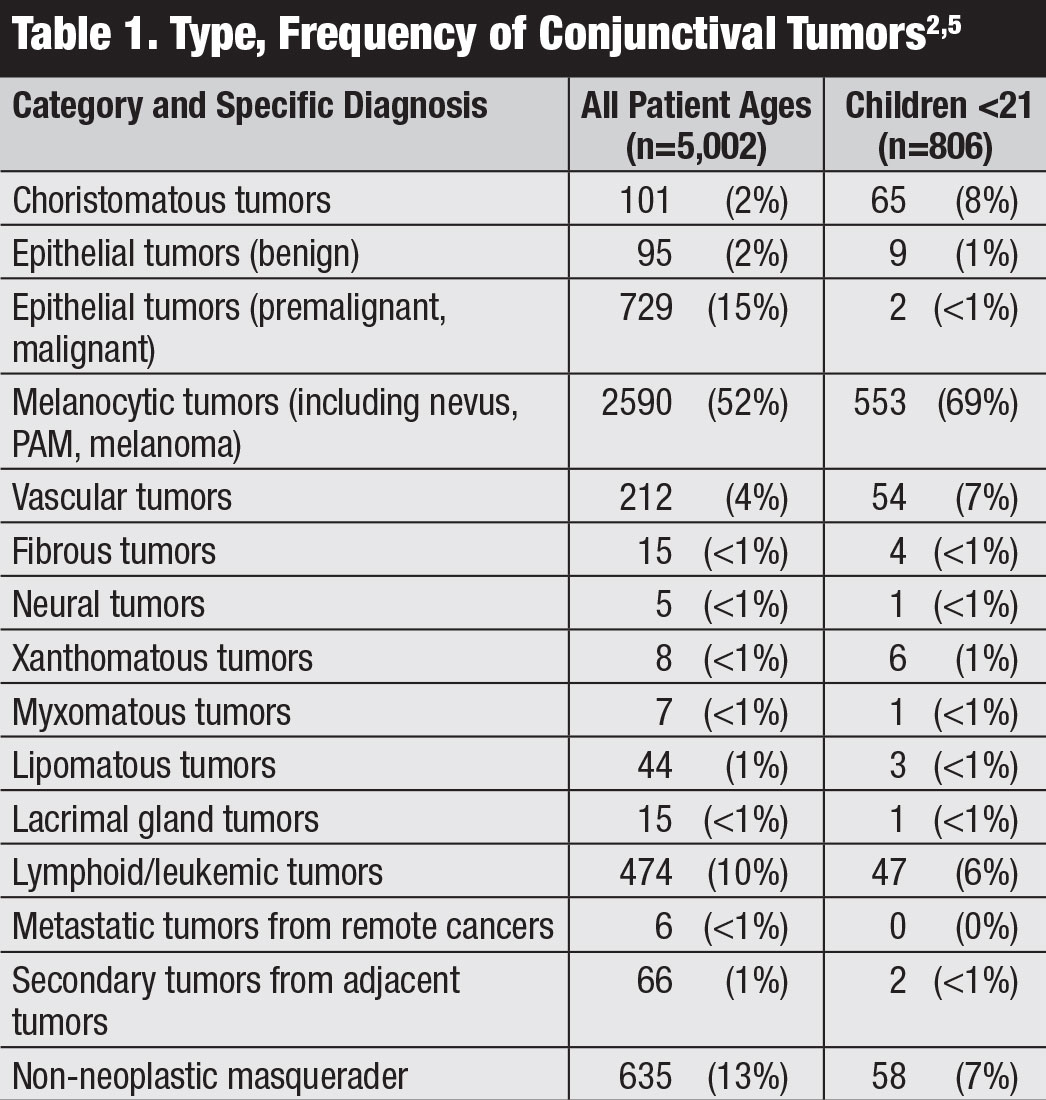
classificação. O manual da 8ª edição do American Joint Committee on Cancer (AJCC) fornece a classificação mais recente para o carcinoma conjuntival, incluindo SCC e CIN (Quadro 2).8
Gestão. Isto envolve ressecção cirúrgica utilizando a técnica “no-touch” ou terapias não cirúrgicas, tais como quimioterapia tópica com mitomicina C (MMC) ou 5-fluorouracilo (5-FU), imunoterapia tópica ou injectada com interferão alfa-2b (IFN), medicação antiviral tópica (cidofovir) ou terapia fotodinâmica.7,9-11
cirúrgico e sem tocar técnica envolve a avaliação detalhada do tumor com lâmpada de fenda biomicroscopy visualizar todas as margens do tumor, incluindo bulbar, forniceal e do tarso componentes, para compreender toda a extensão do tumor e permitir ao clínico mão-elaborar um modelo de gravação.Este modelo é então levado para a cirurgia para garantir que todo o tumor é removido.
no momento da cirurgia, apenas o tecido normal circundante é mantido com fórceps, e o tumor nunca é tocado para evitar a semeadura do tumor. Além disso, a solução salina balanceada não é utilizada durante a cirurgia para evitar a dispersão líquida de células cancerígenas. Após a remoção do tumor, o fechamento com instrumentos limpos é crucial. Usando esta técnica para OSSN, persistência do tumor ou recorrência é encontrada em menos de 5% dos casos.
clique na mesa para ampliar.
quimioterapia tópica com 5-FU ou MMC é eficiente na resolução do OSSN, muitas vezes dentro de duas a quatro semanas de tratamento, embora exista um risco de deficiência de células estaminais. Nossa preferência por terapia tópica é a imunoterapia com IFN, pois é bem tolerada com um bom controle do tumor, muitas vezes ao longo de três meses e com pouca complicação e apenas conjuntivite folicular menor.10. 11 estes medicamentos podem ser localmente tóxicos para o epitélio da córnea, mas menos com o interferão, e os doentes devem ser seguidos de perto durante o tratamento. Se o custo é um fator para o paciente, 5-FU tópico é o menos caro, seguido de MMC e, em seguida, IFN.
tumores linfóides conjuntivais
neoplasias linfóides variam de tumores de baixo a alto grau e surgem da proliferação monoclonal de linfócitos. Os tumores linfóides que ocorrem na região periocular muitas vezes envolvem vários tecidos, como a conjuntiva, órbita e pálpebra e são denominados tumores linfóides “adnexais oculares”, incluindo hiperplasia linfóide reativa benigna (BRLH) e linfoma.
BRLH e linfoma estão em extremos opostos do espectro, com BRLH aparece clinicamente localizado “salmon patch” e histopathologically benigna considerando que o linfoma também aparece como um “salmon patch”, mas com mais agressivo histopatológica recursos, com mitotic atividade e classificados como malignos.
tumores linfóides Adnexais oculares são tipicamente de origem celular b. Um estudo multicêntrico de 268 pacientes com conjuntivite linfoma encontrados os quatro tipos mais comuns incluídos zona marginal extranodal linfoma (ENMZL, anteriormente chamado de mucosa-associated tecido linfóide) em 68%, folicular linfoma (FL) em 16%, linfoma de células do manto (MCL) em 7% e difuso de grandes células B linfoma (DLBCL) em 5%.Outros tipos de linfoma conjuntival incluem linfoma linfoplasmacítico e plasmacitoma. Características clínicas Linfoma conjuntival geralmente se apresenta em pacientes mais velhos entre os 60 e os 70 anos de idade. Este tumor pode se manifestar como linfoma primário, limitado à região periocular, ou como linfoma secundário com doença em outros lugares. A maioria dos linfomas primários ocorre com LMZL e FL e linfoma secundário com DLBCL e MCL. Uma análise de 117 doentes com linfoma conjuntival encontrou envolvimento Sistémico em 31%, na maioria das vezes em doentes com linfoma adnexal multifocal bilateral.13
linfoma conjuntival manifesta-se classicamente como uma massa subconjuntival cor-de-salmão rosa, de superfície lisa, por vezes com vasos alimentadores (Figura 2). Esta massa lisa e multilobulada pode assemelhar-se a conjuntivite folicular ou papilar. Este tumor está mais frequentemente localizado na região de fornix conjuntival (44%) ou midbulbar (42%) e, raramente, no caruncle (7%) ou limbus (7%).Além da conjuntiva, linfoma pode ser encontrado infiltrando-se na órbita, pálpebra ou uvea.A maioria dos pacientes com linfoma conjuntival não apresentam um componente intra-ocular, mas se presente, geralmente reside na uvea e não na retina ou vítreo.
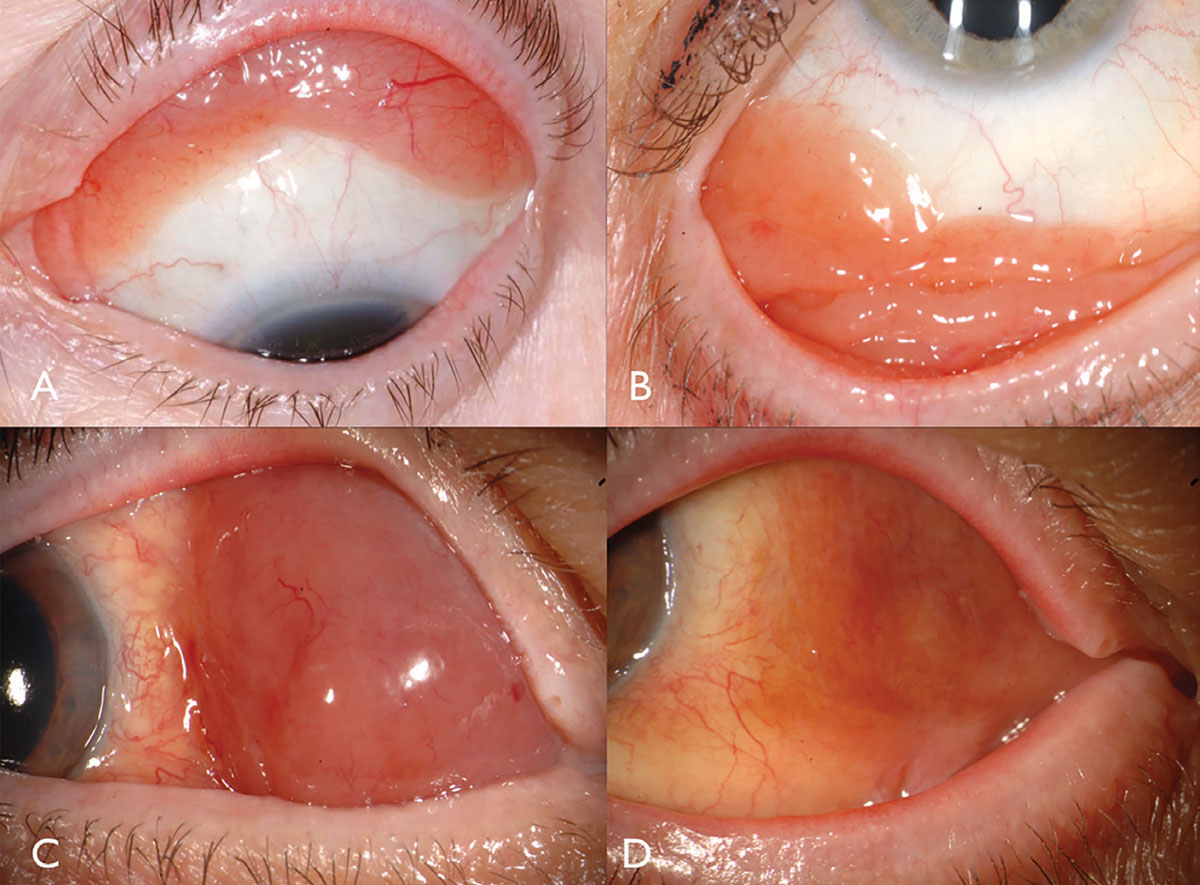
Fig. 2. Conjunctival lymphoma can be salmon-pink (A) or multilobulated forniceal (B). Medial forniceal conjunctival lymphoma before (C) and after (D) ritiximab. Click image to enlarge.
Predisposing factors. Immune dysfunction and autoimmune conditions, as well as infective etiologies such as Helicobacter pylori and Chlamydia psittaci are all predisposing factors for conjunctival lymphoma. A BRLH pode ser um potencial precursor do linfoma e, embora predominantemente encontrada em adultos, pode ocasionalmente ocorrer em crianças.5 na verdade, quanto mais jovem o paciente no momento do diagnóstico de um tumor linfóide conjuntival, mais provável é BRLH e não linfoma.Classificação . Existem várias classificações para linfoma conjuntival, incluindo a Ann Arbor, a Organização Mundial da Saúde e a AJCC 8ª edição (Tabela 3).O ensaio clínico do AJCC baseia-se na localização do tumor, no nódulo linfático regional e no envolvimento distante.8
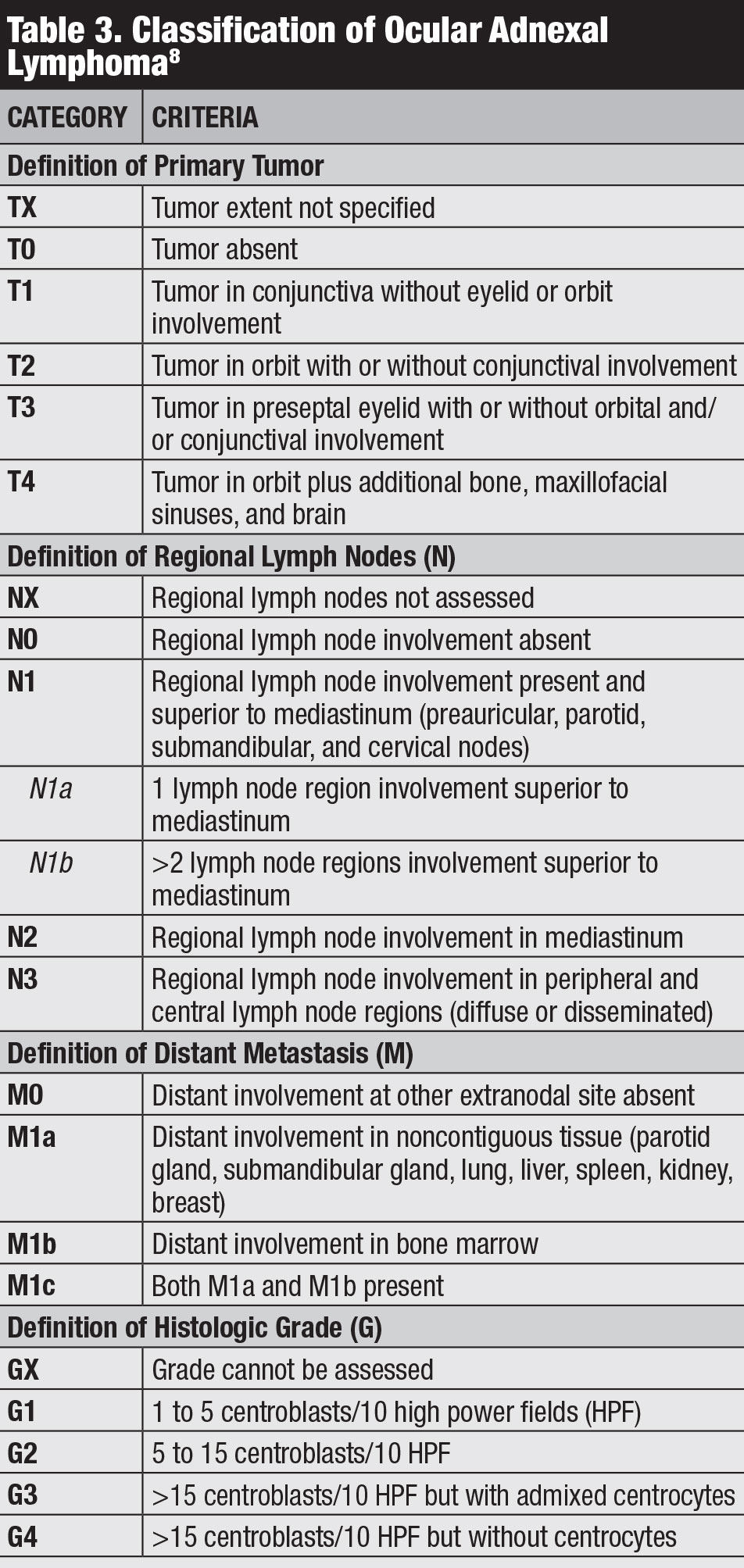
clique na mesa para ampliar.
Gestão. Cuidar de pacientes com linfoma conjuntival depende principalmente da extensão do envolvimento periocular, envolvimento sistêmico e sua saúde geral. Em doentes apenas com linfoma conjuntival e sem envolvimento Sistémico, o tratamento é focado na ressecção cirúrgica completa. Tratamento com radioterapia externa de feixe ou rituximab são opções se o tumor é não detectável. Para os doentes com linfoma periocular e sistémico, o tratamento com rituximab Sistémico ou a adição de quimioterapia são considerações.
prognóstico sistémico com linfoma conjuntival está directamente relacionado com cada subtipo, uma vez que um estudo revelou que a sobrevivência de cinco anos foi de 97% para o ENMZL, 82% para o FL, 55% para o DLBCL e apenas 9% para o MCL.12
Melanoma conjuntival
tumores melanocíticos conjuntivais são inquestionavelmente comuns, representando mais de 50% dos casos em uma grande série de tumores conjuntivais de uma unidade de Oncologia ocular.1,2 esta classe de tumores melanocíticos inclui muitos tipos como nevus, melanose relacionada com complexion, PAM, melanose adquirida secundária, melanoma e metástases.1-5 em alguns continentes onde os pacientes têm complexões escuras, até OSSN pode parecer melanocítica. Destas lesões, O nevo conjuntival representa 45% e o melanoma conjuntival primário representa 23% de todos os tumores melanocíticos numa prática oncológica ocular.2
nos Estados Unidos, a incidência de melanoma conjuntival ajustado à idade dobrou entre 1973 e 1999 de 0,27 Por milhão para 0,54 Por milhão.14,15 a incidência aumentou 295% em homens brancos nos Estados Unidos durante o mesmo período de 27 anos, especialmente entre homens com idade igual ou superior a 60 anos.14 pesquisadores especulam que o aumento da taxa pode estar relacionado à exposição à luz ultravioleta. Características clínicas Melanoma conjuntival é uma doença maligna pigmentada ou não pigmentada que pode surgir de PAM, nevus ou de novo.16 Melanoma pode ser encontrado no límbal, bulbar, forniceal ou conjuntiva palpebral e muitas vezes demonstra dilatação, alimentador tortuoso e vasos intrínsecos tipicamente cercados por PAM plana (Figura 3). Em geral, os tumores que medem mais de 2 mm de espessura estão em risco significativo para metástases dos gânglios linfáticos. A invasão do Tumor na órbita é particularmente grave com um risco metastático substancial.
recorrência local do tumor ou novo tumor é encontrado em 50% dos casos, muitas vezes relacionado com a nova transformação PAM. Metástase distante-frequentemente para a cadeia dos gânglios linfáticos pré-auriculares, submandibulares ou cervicais-é encontrada em 25% dos doentes. A biópsia dos gânglios linfáticos Sentinela pode ajudar os médicos a avaliar a infiltração subclínica dos gânglios linfáticos. Múltiplas recorrências, especialmente aquelas que envolvem a órbita, necessitam de exenteração orbital.
factores predisponentes. O fator predisponente mais importante para o melanoma conjuntival é a presença de nevo conjuntival de longa data ou PAM.16-18 ao estudar a origem do melanoma conjuntival por histopatologia, pesquisadores descobriram que a origem foi PAM em 74%, de novo em 19% e nevus em 7%.Os estudos clínicos estimam que um em cada 300 nevi se desenvolve para o melanoma.17,18
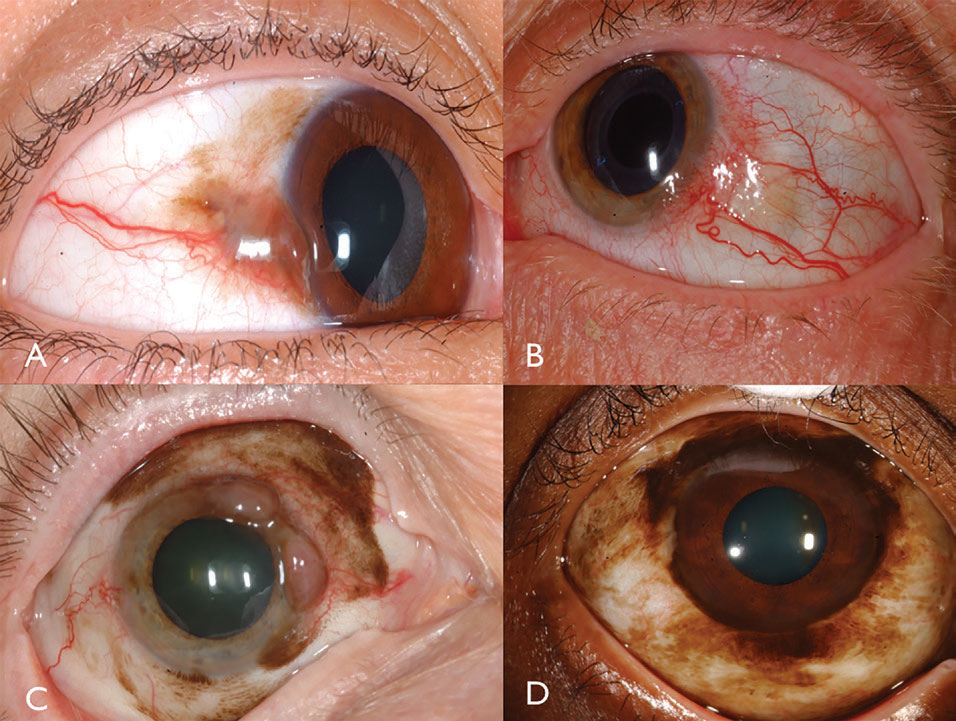
Fig. 3. Melanoma conjuntival pigmentado pode surgir do PAM (a). Melanoma conjuntival não pigmentado pode ter vascularidade intensa (B). PAM também pode causar melanoma conjuntival misto pigmentado/não pigmentado (C). PAM causou melanoma limbal neste paciente afro-americano (D). Clique na imagem para ampliar.
um grande estudo clínico descobriu que o risco de 10 anos de transformação de PAM em melanoma foi de cerca de 9%, e a maior extensão de PAM promoveu um maior risco de transformação em melanoma.19 Assim, é importante identificar PAM e tratar esta condição com excisão cirúrgica, crioterapia e até mesmo keratectomia superficial (se houver envolvimento da córnea) com a intenção de prevenir o melanoma.
a diferenciação do nevo conjuntival do melanoma pode ser um desafio. Numa análise recente de 510 casos de nevus conjuntival vs. melanoma em crianças, o melanoma foi mais comum em crianças mais velhas, com um risco relativo (RR) de 4,80, maior espessura tumoral (RR de 1,14), maior base (RR de 4,92), hemorragia tumoral (RR de 25,30) e falta de cistos intrínsecos (RR de 5,06).5 Os pesquisadores atribuíram essas características, preditiva do melanoma conjuntival em crianças, a uma mnemônica: o Melanoma de captura, representando: crianças maiores de idade, Espessura/base maior, cisto em falta, hemorragia para o Melanoma.5
a diferenciação entre PAM e melanoma também pode ser um desafio; no entanto, o melanoma tem espessura e PAM é completamente plano. Em uma análise de 1,224 casos de PAM vs. melanoma em todas as idades, o melanoma significativamente maior com base na idade mediana dos pacientes (54 vs. 61 anos); sexo masculino (35% vs. 49%); localização em fundo de saco (2% vs. 6%) e tarso (1% versus 4%); maior mediana do diâmetro basal (6 mm vs. 8 mm), espessura (<1mm vs. 1mm), alimentador de navios (10% vs. 48%) e intrínsecos de navios (4% vs. 33%); e hemorragia (<1% vs. 3%).2
os biomarcadores de tecidos são importantes para a avaliação do melanoma conjuntival e incluem mutação BRAF, mutação do promotor de terc e mutação PTEN.1 identificar estes biomarcadores é fundamental para o planeamento da terapêutica sistémica para o tratamento ou prevenção de metástases, uma vez que existem terapias específicas contra certos biomarcadores, como o vemurafenib para a malignidade mutada por BRAF.
clique na mesa para ampliar.
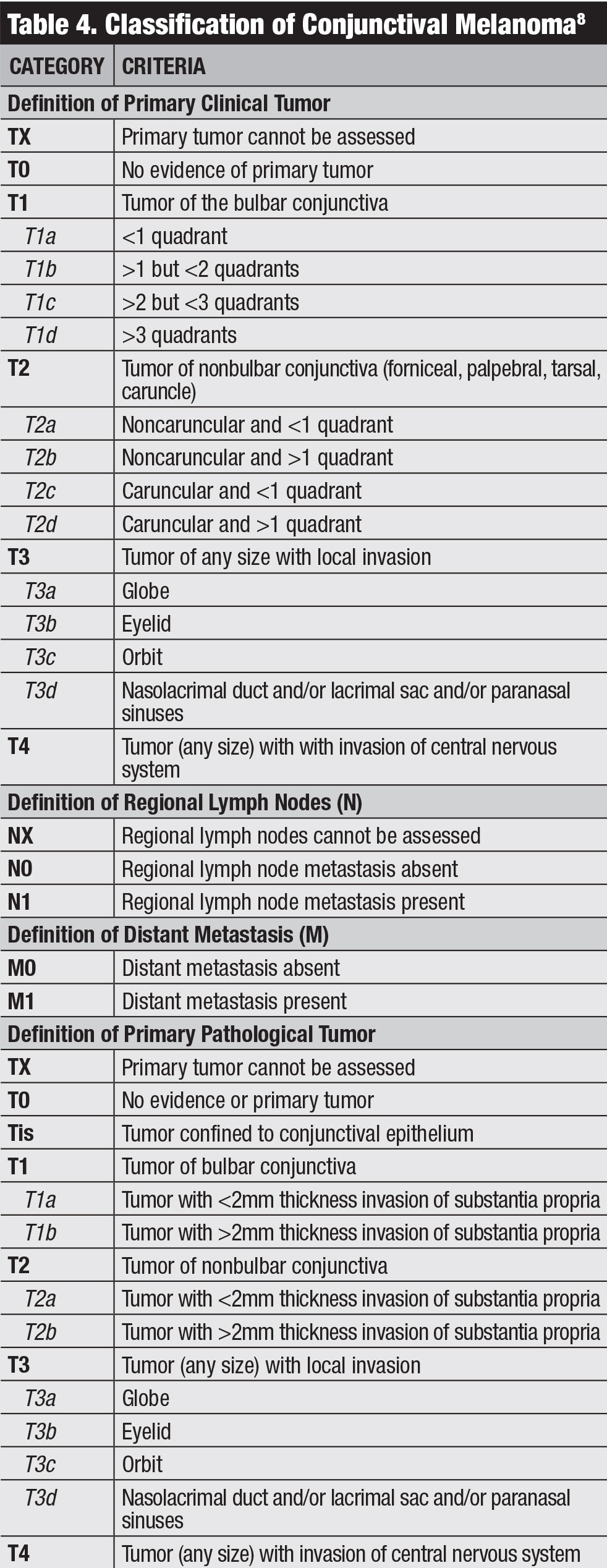
classificação. A classificação clínica do AJCC para melanoma conjuntival é baseada na extensão do tumor por quadrantes, localização do tumor e características invasivas (Tabela 4).8 a nossa equipa estudou os resultados do melanoma conjuntival com base na 7ª edição do AJCC e descobriu que esta encenação era altamente preditiva de prognóstico.O Melanoma classificado como T2 e T3 (em comparação com T1) mostrou taxas significativamente mais elevadas de recorrência local, metástases dos gânglios linfáticos regionais, metástases distantes e morte.
O cuidado com o melanoma conjuntival basicamente envolve ressecção cirúrgica completa usando a técnica sem toque para evitar a semeadura do tumor. A primeira cirurgia é a mais importante, uma vez que a remoção delicada de todo o tumor sem a semeadura do tumor é a chave para prevenir futuras recorrências e metástases.16
Melanoma no limbo córneo-geral é removido sob o microscópio operativo também usando a técnica sem toque. O componente da córnea plana é removido com álcool absoluto, epiteliectomia superficial sem ruptura da membrana de Bowman. A porção conjuntival é removida com margens de 2mm a 3mm e liberada no limbus usando dissecção episódica plana. Se houver invasão escleral, a radioterapia em placas é aplicada. Todas as margens conjuntivais são tratadas com crioterapia de congelamento duplo.
a reconstrução envolve técnicas primárias de fechamento, aba rotacional ou transplante amniótico de membrana, muitas vezes com anel simblefaron com membranas amnióticas. Melanoma que se estende para a órbita requer exenteração orbital ou, mais recentemente, imunoterapia com inibição do ponto de controle.21
os doentes com melanoma conjuntival devem ser monitorizados por um oncologista ocular para recorrência local e por um oncologista Sistémico do melanoma para doença metastática, particularmente com palpação dos gânglios linfáticos regionais e biópsia dos gânglios linfáticos Sentinela. Metástases inicialmente aparecem nos gânglios linfáticos pré-auriculares ou submandibulares, e mais tarde no pulmão e cérebro. Novas evidências sugerem que a metástase do melanoma pode ser sensível a inibidores de BRAF ou inibidores do ponto de controle imunológico.21,22
tumores conjuntivais englobam um amplo espectro de tumores. As doenças malignas mais comuns incluem OSSN, linfoma e melanoma. O reconhecimento das características clínicas clássicas, a compreensão dos precursores e o tratamento imediato e adequado destas doenças malignas são importantes para os melhores resultados dos doentes. Shields, Lally and Shields work in the Ocular Oncology Service at Wills Eye Hospital, Thomas Jefferson University, in Philadelphia. Suporte fornecido pela Eye tumoral Research Foundation, Filadélfia.
1. Shields CL, Chien JL, Surakiatchanukul T, et al. Tumores conjuntivais: revisão das características clínicas, riscos, biomarcadores e resultados. The 2017 J. Donald M. Gass Lecture. Asia Pac J Ophthalmol. 2017;6:109-20.
2. Escudos CL, Alset AE, Boal NS, et al. Tumores conjuntivais em 5002 casos. Análise comparativa de homólogos benignos versus malignos. The 2016 James D. Allen Lecture. Am J Ophthalmol. 2017;173:106-33.
3. Escudos CL, escudos JA. Tumores da conjuntiva e córnea. Surv Ophthalmol. 2004;49:3-24.
4. Grossniklaus HE, Green WR, Luckenbach M, et al. Lesões conjuntivais em adultos. Uma revisão clínica e histopatológica. Cornea. 1987;6:78-116.
5. Shields CL, Sioufi K, Alset AE, et al. Tumores conjuntivais em crianças. Características que diferenciam tumores benignos dos malignos. JAMA Ophthalmol. 2017;135:215-24.
6. Gichuhi s, Sagoo MS, Weiss HA, et al. Epidemiologia da neoplasia escamosa da superfície ocular em África. Trop Med Int Health. 2013;18:1424-43.
7. Shields CL, Ramasubramanian a, Mellen P, Shields JA. Carcinoma de células escamosas conjuntivais surgido em doentes imunodeprimidos (transplante de órgãos, infecção do vírus da imunodeficiência humana). Oftalmologia. 2011;118:2133-7.
8. Amin MB, Edge S, Greene F, et al., disfuncao. Manual de Preparação para o cancro do AJCC. 8th ed. Chicago; Springer International Publishing: 2017.
9. Shields JA, Shields CL, de Potter PV. Abordagem cirúrgica a tumores conjuntivais. The 1994 Lynn B. McMahan Lecture. Arch Ofthalmol. 1997;115:808-15.
10. Shields CL, Kaliki s, Kim HJ, et al. Interferão para neoplasia escamosa da superfície ocular em 81 casos: resultados baseados no Comité Misto americano de classificação do cancro. Cornea. 2013;32(3):248-56.
11. Karp CL, Galor a, Chhabra S, et al. Interferão A2B recombinante subconjuntival/perilesional para neoplasia escamosa da superfície ocular: uma revisão de 10 anos. Oftalmologia. 2010;117(12):2241-6.
12. Kirkegaard MM, Rasmussen PK, Coupland SE, et al. Linfoma conjuntival-um estudo internacional multicêntrico retrospectivo. JAMA Ophthalmol. 2016;134:406-14.
13. Shields CL, Shields JA, Carvalho C, et al. Tumores linfóides conjuntivais: análise clínica de 117 casos e relação com linfoma Sistémico. Oftalmologia. 2001;108:979-84.
14. Yu GP, Hu DN, McCormick S, Finger PT. Melanoma conjuntival: Está a aumentar nos Estados Unidos? Am J Ophthalmol. 2003;135:800-6.
15. Tuomaala S, Kivela T. correspondência relativa ao melanoma conjuntival: está a aumentar nos Estados Unidos? Am J Ophthalmol. 2003;136:1189-90.
16. Shields CL, Markowitz JS, Belinsky I, et al. Melanoma conjuntival. Resultados baseados na origem do tumor em 382 casos consecutivos. Oftalmologia. 2011;118:389-95.
17. Shields CL, Fasiuddin AF, Mashayekhi A, et al. Nevi conjuntival: características clínicas e evolução natural em 410 doentes consecutivos. Arch Ofthalmol. 2004;122:167-75.
18. Gerner N, Norregaard JC, Jensen OA, Prause JU. Conjuntival naevi na Dinamarca 1960-1980. Um estudo de acompanhamento de 21 anos. Acta Ophthalmol Scand. 1996;74:334-7.
19. Shields JA, Shields CL, Mashayekhi A, et al. Melanose primária adquirida da conjuntiva: riscos de progressão para melanoma em 311 olhos. The 2006 Lorenz E. Zimmerman lecture. Oftalmologia. 2008;115:511-9.
20. Shields CL, Kaliki s, Al-Dahmash s, et al. A classificação clínica do American Joint Committee on Cancer (AJCC) prevê resultados conjuntivais do melanoma. Ophthalm Plast Reconstr Surg. 2012; 5:313-23.
21. Sagiv o, Thakar SD, Kandl TJ, et al. Imunoterapia com inibidores programados da morte celular 1 Para 5 doentes com melanoma conjuntival. JAMA Ophthalmol. 2018 Nov 1; 136 (11): 1236-41.
22. Dalvin LA, Shields CL, Orloff M, et al. Terapia imunitária com inibidor de posto de controlo. Indicações sistémicas e efeitos secundários oftálmicos. Retina. 2018;6:1063-78.