valor Prognóstico do tamanho do tumor em estágio II e III do câncer colorretal em Tunisian população
-
tamanho do Tumor (TuS) foi relatado para ser prognóstico no câncer colorretal.
-
em nosso estudo, estudamos o papel prognóstico das TuS e identificamos um valor de corte com o maior desempenho de previsão.
-
um tamanho de 4 cm teve um impacto prognóstico e interferiu com outros fatores prognósticos.
-
observou-se que a idade ≥65 anos, estágio III, invasão venosa e pN+ superior a 3 foram fatores de mau prognóstico significativos em pacientes com TuS ≥4, mas apenas a fase III foi um fator prognóstico independente na análise multivariada.
-
a administração de quimioterapia foi o único factor com impacto significativo na sobrevivência em análises univariadas e multivariadas em doentes com TuS inferior a 4 cm.
o câncer Colorectal (CRC) é o terceiro câncer mais comum em todo o mundo e a segunda causa mais comum de morte relacionada ao câncer nos países ocidentais . Na Tunísia, representa um problema de saúde pública. Sua incidência aumentou nos últimos 15 anos . Apesar da melhoria dos procedimentos de diagnóstico e de trabalho e também devido à falta de programas de triagem, a maioria dos casos de CRC na Tunísia permanecem detectados em um estágio localmente avançado (pT3–T4, nodo-positivo) ou metastático . O prognóstico foi melhorado nos últimos anos, com gestão multidisciplinar; Estima-se que a sobrevivência global (OS) de 5 anos seja de cerca de 70% na fase II e 50% na fase III. Foram envidados muitos esforços para aperfeiçoar os factores de avaliação do risco na CRC, a fim de identificar os doentes que mais provavelmente beneficiarão da terapêutica adjuvante. Esses fatores são, principalmente, clínicos, patológicos e recentemente molecular (microsatellite instabilidade/microsatellite estabilidade, cDNA), alguns deles ainda estão fora de alcance em muitos países. O tamanho do Tumor (TuS) é um marcador substituto da sobrevivência em muitos cancros gastrointestinais: câncer gástrico, tumor estromal gastrointestinal, tumores carcinóides . A sua relevância na CRC não é clara, com resultados contraditórios em várias séries reportadas . As ut não integraram as directrizes internacionais como um dos marcadores a considerar na avaliação do risco e na indicação de quimioterapia adjuvante . Num estudo recente com avaliação patológica de 1443 novos casos de CRC na região central da Tunísia, 67,5% dos pacientes tiveram um TuS superior a 5 cm, Este achado é completamente diferente dos casos nos países ocidentais . Em nosso estudo atual, buscamos estudar o desempenho das TuS na previsão da sobrevivência nos estágios II e III da CRC e investigar a relação entre TuS e fatores prognósticos conhecidos.
Pacientes & métodos de
foram analisados, retrospectivamente uma coorte de 257 pacientes com diagnóstico de cólon e/ou adenocarcinoma retal, tratados em dois centros de oncologia: Abderrahmen Mami Hospital e Clinique Taoufik Hospital, entre 2003 e 2014. Incluímos casos de fase II-III, de acordo com a 7ª edição do Comitê misto americano de câncer (AJCC)/Union Internationale Contre le Cancer (UICC), tratados com intenção curativa. Consideramos apenas pacientes com dados completos de trabalho e patologia disponível, incluindo TuS e dados de acompanhamento. No período de estudo, o acompanhamento foi programado após a conclusão da terapia curativa, a cada 3-4 meses nos primeiros 2 anos, a cada 6 meses dos anos 3 aos 5 e anualmente a partir daí. Em cada visita, os doentes foram submetidos a exames físicos e foram verificados para detecção de sintomas e toxicidades terapêuticas. A ecografia Abdominal e o raio-X torácico foram realizados a cada 6 meses, a partir de 2012, foram feitos um TAC toracoabdominal e marcadores tumorais (antigénio carcinoembryónico, CA19–9) a cada 6 meses.O TuS foi definido como a extensão horizontal do tumor medida pelo diâmetro máximo do tumor. Usámos a característica de operação do receptor (ROC) para determinar o desempenho de TuS na previsão da sobrevivência e para identificar um valor de corte correlacionado com a sobrevivência. Também comparamos as características dos dois grupos de acordo com o valor de corte, e investigamos fatores prognósticos em análises univariadas e multivariadas em cada grupo.
análise estatística
todas as análises foram efectuadas utilizando software SPSS 20. Analisamos curvas ROC e analisamos a área sob a curva (AUC) para determinar a precisão de TuS na previsão da sobrevivência. Uma AUC de 1, 0 foi uma previsão do cancro sem erros em doentes, enquanto uma AUC de 0, 50 representa uma meia probabilidade de uma previsão precisa do Estado do cancro. Quanto maior a AUC-ROC, maior é o poder discriminatório das TuS para o resultado. O OS foi definido como o tempo desde a data do diagnóstico até a morte de qualquer causa ou perda para acompanhamento ou notícias mais recentes. O OS foi avaliado de acordo com o método Kaplan–Meier. Os factores de prognóstico foram avaliados por uma análise univariada utilizando o teste log-rank e com uma análise multivariada utilizando um modelo de riscos proporcionais à Cox. Um valor p inferior a 0, 05 foi considerado estatisticamente significativo.
resultados
para a população total, a Idade Média foi de 59 anos (intervalo de 25-85 anos), 57.2% eram do sexo masculino. Observamos uma doença de estágio III em 53% dos pacientes entre eles 37,5% eram pN2. A quimioterapia adjuvante foi administrada a todos os doentes com doença de fase III (97, 7% contendo oxaliplatina). Na doença de fase II, 53% dos casos receberam quimioterapia, eles foram estágio pT4 em 22,5%, menos de 12 gânglios linfáticos removidos em 28% e teve cirurgia de emergência em 15% dos casos. O TuS médio era de 7 cm .
na análise da ROC, A AUC das TuS na previsão da sobrevivência foi mostrada na Figura 1. O desempenho das TuS na previsão da sobrevivência foi comparado com o desempenho em relação ao número de gânglios linfáticos envolvidos. A AUC foi 0.62 ± 0, 048 para TuS e 0, 60 ± 0, 56 para gânglios linfáticos positivos.

Um tamanho de 4 cm foi identificado como preditor da sobrevivência com uma sensibilidade de 88,2% e uma especificidade de 59,2%. Observámos 98 doentes com TuS ≤4 cm e 159 doentes com TuS superior a 4 cm. Os doentes com TuS superior a 4 cm tinham mais probabilidade de ter cancro localizado no cólon (81, 1 vs 70, 4%, p = 0, 002) e habitualmente pT4 (44 vs 22.4%, p = 0, 0001). Não foi observada uma diferença significativa de acordo com o sexo, cirurgia de emergência, menos de 12 gânglios linfáticos removidos, número de gânglios linfáticos positivos, fase e administração de oxaliplatina entre os doentes com TuS ≤4 cm e os doentes com TuS superior a 4 cm (Tabela 1).
| Variáveis | tamanho do Tumor ≤4 cm, % (n = 89) | tamanho do Tumor > 4 cm, % (n = 159) | p-valor |
|---|---|---|---|
| Idade: | |||
| – Mediana (média) idade – <65 anos – ≥65 anos |
56 73.4 (72) 22.6 (26) |
62.8 (100) 38.2 (59) |
0.32 0.07 |
| Sexo: | |||
| – Masculino – Feminino |
50 (49) 50 (49) |
57.2 (91) 43.8 (68) |
0.25 |
| IMC†: | |||
| – <30 – ≥30 |
91.3 (63) 8.7 (6) |
85.8 (85) 14.2 (14) |
0.28 |
| Localização: | |||
| – Dois Pontos – Reto |
70.4 (69) 29.6 (29) |
81.1 (129) 8.9 (30) |
0.002* |
| Cirúrgico de emergência: | |||
| – Sim – Não |
(14) (84) |
11.3 (18) 88.7 (141) |
0.52 |
| <12 linfonodos examinados§: | |||
| – Sim – Não |
34.6 (34) 65.4 (64) |
44.6 (71) 55.3 (88) |
0.11 |
| pN+: | |||
| – 1–3 – >3 |
83.6 (82) 16.4 (16) |
77.9 (124) 22.1 (35) |
0.26 |
| pT: | |||
| pT1–pT3 pT4 |
77.6 (76) 22.4 (22) |
55.9 (89) 44.1 (70) |
<0.01* |
| Stage: | |||
| – Stage II – Stage III |
47.9 (47) 52.1 (51) |
47.1 (75) 42.9 (84) |
0.9 |
| Adjuvant therapy: | |||
| – Yes – No |
76.6 (75) 23.4 (23) |
79.2 (126) 20.8 (33) |
0.6 |
| Oxaliplatine: | 0.48 | ||
| – Yes – No |
48.9 (48) 51.1 (50) |
53.4 (85) 46.6 (74) |
|
| Relapse rate (%) | 35.2 | 37.1 | 0.75 |
| TTR‡ (meses) | 26 | 34 | 0.13 |
†Disponível apenas em 168 pacientes.
‡está na hora da recaída.
§em ambas as fases II e III.
*valores p significativos.
Reprodução autorizada mediante autorização da © Oxford University Press (2017).
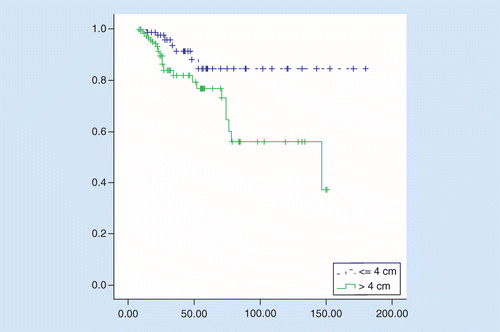
OS foi significativamente melhor em TuS ≤4 cm em comparação com TuS superior a 4 cm, a sobrevivência média foi de 158 versus 106 meses, hazard ratio = 2.92 (IC 95%: 1, 27–6, 75, p = 0, 01). A taxa de sobrevivência dos doentes ao fim de 5 anos foi de 84% nos doentes com TuS ≤4 cm e de 76% nos doentes com TuS superior a 4 cm (p = 0, 008; ver Figura 2).
| Variáveis | tamanho do Tumor < 4 cm (n = 159) | tamanho do Tumor ≥4 cm (n = 89) | ||
|---|---|---|---|---|
| 5-ano do SO (%) | HR (IC 95%) | 5 anos SO (%) | HR (IC 95%) | |
| Idade: | ||||
| – <65 anos – ≥65 anos |
87 78 |
1.07 (0.208−5.531) | 82 60 |
2.47 (1.35–5.88)* |
| pN+: | ||||
| – 1-3 – >3 |
78 82 |
2.14 (0.41–11.08) | 79 65 |
2.838 (1.25–6.41)* |
| pT: | ||||
| – pT1–pT3 – pT4 |
84 82 |
1.51 (0.29–7.79) | 84 74 |
1.44 (0.67–3.09) |
| Venous invasion: | ||||
| – Yes – No |
80 81 |
0.97 (0.189–5.08) | 63 84 |
2.94 (1.14–7.78)* |
| Stage: | ||||
| – Stage II – Stage III |
77 86 |
0.651 (0.148–2.955) | 85 58 |
0.285 (0.123–0.66)* |
| Adjuvant therapy: | ||||
| – Yes – No |
94 58 |
0.135 (0.025–0.696)* | 78 67 |
0.641 (0.257–1.6) |
| Oxaliplatine: | ||||
| – Yes – No |
92 83 |
0.28 (0.034–2.39) | 78 70 |
0.441 (0.19–1.02) |
| Tumor location: | ||||
| – Colon – Rectum |
90 75 |
0.428 (0.095-1.931) | 75 80 |
2.699 (0.806–9.03) |
*Significativos valores de HR.
HR: taxa de Risco; OS: sobrevivência global.
discussão
hoje em dia, nos países ocidentais, a integração de programas de triagem oculta levou ao diagnóstico de CRC em estágios iniciais . Em um estudo recente baseado em dados da SEER entre 2006 e 2012, 38% dos casos de câncer de cólon e 43% dos casos de câncer de recto foram diagnosticados numa fase precoce . Em países de baixa renda média, tal programa de triagem não está disponível; e a maioria dos casos são diagnosticados em um estágio regional ou avançado com TuS elevado . A identificação de factores de prognóstico é um instrumento importante para melhorar os resultados nesses países. Nosso estudo investigou o papel prognóstico de TS na fase II e III CRC na população Tunisina. Observamos que as TuS não tiveram apenas um impacto na sobrevivência, mas também interferiram com outros fatores de prognóstico. O estágio III foi um fator prognóstico independente em tumores de alto volume, enquanto muitos fatores prognósticos “clássicos” não tiveram impacto em tumores menores. Vários estudos relataram o valor prognóstico das TuS com diminuição das TuS aumentadas associadas à sobrevivência . In a study by Kornprat et al., TuS foi significativamente associado com a sobrevivência livre de progressão e específica do cancro em análises univariadas e multivariadas no cólon, mas não em cancros rectais . Na nossa série, Os TuS superiores eram mais comuns no local do cancro do cólon. Na verdade, o câncer de cólon pode permanecer assintomático por um tempo mais longo, o que explica TuS mais elevados no diagnóstico em comparação com o câncer rectal. No entanto, não houve diferença na sobrevivência entre tumores ≥4 cm localizados no cólon e tumores ≥4 cm localizados no recto. Também não houve impacto da localização do tumor em tumor menor (<4 cm). Assim, com base nesta análise, os TuS não tiveram um papel na previsão do prognóstico baseado na localização do tumor (cólon vs recto). Saha et al. relataram em sua grande série de pacientes que as TuS estão positivamente correlacionadas com fatores prognósticos importantes e tiveram um impacto negativo na sobrevivência no câncer de cólon . Seu papel no câncer de recto ainda não é claro.
TuS superior foi também associado à fase pT4, relatado ter pior prognóstico do que a fase T1–2N1 (estudo intergrupos INT-0089) . A carga tumoral pode refletir a capacidade de um tumor para se disseminar através da parede intestinal, nós e outros órgãos. Na verdade, em nosso estudo, TuS teve um valor de análise predictive ROC perto do valor predictivo do número de linfáticos positivos. Em tumores com menos de 4 cm, não foi observada diferença na sobrevivência entre os pacientes de fase II e III. Este achado pode ser explicado pelo fato de que a nossa população de fase II era uma população de alto risco com pior prognóstico (próximo ao prognóstico de fase III): muitas fases pT4, muitos casos com menos de 12 gânglios linfáticos removidos, muitos casos operados em emergência (para perfuração e obstrução). Em dois estudos baseados em dados de vidente, tumores menores tiveram pior prognóstico que é a doença de fase II. Os autores sugeriram que os TuS pequenos podem ser um marcador substituto para a agressividade biológica, resultando em resultados inferiores em comparação com TuS relativamente maiores entre a fase II. As mesmas observações foram vistas em um estudo italiano . Também investigamos o papel de vários fatores de prognóstico de acordo com TuS. Observamos que vários fatores de prognóstico, tais como idade, estágio, número de gânglios linfáticos envolvidos, localização do tumor não teve impacto significativo no grupo de pacientes com TuS baixa. Em nosso estudo, quimioterapia adjuvante teve impacto positivo em pequenos tumores, as ut devem ser consideradas como um fator de “alto risco” na fase II? São necessários mais estudos centrados nesta questão específica.
várias armadilhas podem ser notadas na nossa série: a pequena dimensão da amostra, a recolha retrospectiva de dados e a ausência de revisão central do relatório de patologia para uma avaliação TS precisa. Nós não tínhamos dados disponíveis suficientes sobre a localização exata do tumor, então nós não poderíamos realizar tal análise. O teste Molecular foi introduzido na Tunísia em 2015, no nosso período de estudo não estava disponível. Não foi efectuada a avaliação dos TuS de acordo com a fase e com a administração de oxaliplatina, para um número demasiado reduzido de doentes a tirar conclusões.
conclusão
TuS é um parâmetro objetivo que pode ser facilmente medido durante o exame patológico. Pode representar um fator de prognóstico adicional numa população com alta taxa de estágio localmente avançado.
perspectivas futuras
várias e complexas aletrações genéticas e/ou vias, podem estar por trás do TuS no cancro colorectal, a análise molecular levando em consideração o tamanho do tumor pode levar a explicações mais precisas em seu prognóstico o papel.
Financeiro & interesses concorrentes divulgação
Os autores não têm qualquer relevantes afiliações ou financeira envolvimento com qualquer organização ou entidade com interesse financeiro em financeiras ou de conflito com o assunto ou materiais discutido no manuscrito. Isto inclui emprego, consultorias, honorários, propriedade de ações ou opções, testemunho de peritos, subsídios ou patentes recebidas ou pendentes, ou royalties.
nenhuma ajuda escrita foi utilizada na produção deste manuscrito.
Conduta Ética da pesquisa
os autores afirmam que obtiveram a aprovação adequada do Conselho de revisão institucional ou seguiram os princípios delineados na Declaração de Helsínquia para todas as investigações experimentais em humanos ou animais. Além disso, para investigações envolvendo pessoas, foi obtido o consentimento informado dos participantes envolvidos.
- 1 Torre LA, Bray F, Siegel RL et al. Global cancer statistics, 2012. CERTIFICACAO. Cancer J. Clin. 65(2), 87–108 (2015).Crossref, Medline, Google Scholar
- 2 Missaoui N, Jaidaine L, Abdelkader AB et al. Cancro Colorectal na Tunísia central: aumento das tendências de incidência ao longo de um período de 15 anos. Pac Asiática. J. Cancer Prev. 12(4), 1073–1076 (2011).Medline, Google Scholar
- 3 Missaoui N, Trabelsi a, Parkin DM et al. Tendências da incidência de cancro na região de Sousse, Tunísia, 1993-2006. T. J. Cancro 127(11), 2669-2677 (2010).Crossref, Medline, CAS, Google Scholar
- 4 Yang J, Du XL, Li ST et al. As características dos cancros colorectais de localização diferente suportam a classificação proximal e distal: um estudo baseado na população de 57 847 doentes. PLoS ONE 11(12), e0167540 (2016).Crossref, Medline, Google Scholar
- 5 Quan J, Zhang R, Liang h et al. O impacto do tamanho do tumor na sobrevivência de doentes com cancro gástrico pT4aN0M0. Manha. Prisão de ventre 79(3), 328-331 (2013).Medline, Google Scholar
- 6 Zhai ZW, Gu J. Influence of tumoral size on the prognosis in patients with colon cancer. Zhonghua Wei Chang Wai Ke Za Zhi. 15(5), 495–498 (2012).Medline, Google Scholar
- 7 Huang B, Feng Y, Zhu L et al. O tamanho menor do tumor está associado com a baixa sobrevivência no câncer de cólon estágio II: uma análise de 7719 pacientes no banco de dados SEER. T. J. Surg. Lond. Casa. 33 (Pt A), 157-163 (2016).Crossref, Medline, Google Scholar
- 8 Crozier JE, McMillan DC, McArdle CS et al. O tamanho do Tumor está associado à resposta inflamatória sistémica, mas não à sobrevivência em doentes com cancro colorectal operável primário. J. Gastroenterol. Hepatol. 22(12), 2288–2291 (2007).Crossref, Medline, Google Scholar
- 9 Labianca R, Nordlinger B, Beretta GD et al. Cancro do cólon precoce: normas orientadoras para o diagnóstico, tratamento e seguimento da prática clínica de Omo. Anao. Oncol. 24 (Suppl. 6), VI64–VI72 (2013).Crossref, Medline, Google Scholar
- 10 Mandel js, Church TR, Bond JH et al. O efeito do rastreio fecal do sangue oculto na incidência de cancro colorectal. N. Engl. J. Med. 343(22), 1603–1607 (2000).Crossref, Medline, CAS, Google Scholar
- 11 Siegel RL, Miller KD, Fedewa SA et al. Colorrectal cancer statistics, 2017. CA Cancer J. Clin. 67(3), 177–193 (2017).Crossref, Medline, Google Scholar
- 12 Kornprat P, Pollheimer MJ, Lindtner RA, Schlemmer a, Rehak P, Langner C. Value of tumoral size as a prognostic variable in colorectal cancer: a critical reappraisal. Manha. J. Clin. Oncol. 34(1), 43–49 (2011).Crossref, Medline, Google Scholar
- 13 Saha S, Shaik M, Johnston G et al. O tamanho do Tumor prevê a sobrevivência a longo prazo no câncer de cólon: Uma análise da Base de Dados Nacional do câncer. Manha. J. Surg. 209(3), 570-574 (2015).Crossref, Medline, Google Scholar
- 14 Le Voyer TE, Sigurdson ER, Hanlon AL et al. A sobrevivência do cancro do cólon está associada ao aumento do número de gânglios linfáticos analisados: um estudo secundário do ensaio Int-0089 do Intergrupo. J. Clin. Oncol. 21(15), 2912–2919 (2003).Crossref, Medline, CAS, Google Scholar
- 15 Wang Y, Zhuo C, Shi D et al. Efeito desfavorável do pequeno tamanho do tumor na sobrevivência específica da causa no cancro do cólon do estágio IIA, um estudo baseado em vidente. T. J. Colorectal Dis. 30(1), 131–137 (2015).Crossref, Medline, Google Scholar
- 16 Santullo F, Biondi a, Cananzi FCM et al. O tamanho do Tumor como fator de prognóstico em pacientes com câncer de cólon de estágio IIa. Manha. J. Surg. doi:10.1016/j.amjsurg.2017.03.038 (2017) (Epub ahead of print).Medline, Google Scholar
- 17 Mejri N, Dridi M, Labidi S et al. P-299 prognostic value of tumor size in stage II and III colorectal cancer in Tunisian population. Ann. Oncol. 28(Suppl. 3), mdx261.296 (2017).Google Scholar