Nuværende kataraktkirurgi / Revista m Kristdica Cl Kristnica Las Condes
introduktion
i data fra Verdenssundhedsorganisationen, hvis vi overvejer årsagerne til blindhed over hele verden, indtager katarakt (opacificering af linsen) førstepladsen med 47,9% af tilfældene (1), der spænder fra 5% i Europa og Nordamerika til mere end 50% i lande med høj fattigdom.
på grund af den progressive aldring af verdensbefolkningen forventer vi ikke et fald i forekomsten. I USA. resultaterne af Folketællingsprojektet i 1994, at i år 2030 vil en ud af 5 personer være over 65 år (2).
den mest almindelige type grå stær er aldersrelateret (senil grå stær), som begynder at dukke op fra det sjette årti og fremefter (3). Da der ikke er nogen farmakologisk behandling for grå stær, er standardbehandlingen den kirurgiske fjernelse af den opacificerede linse og implantationen af en kunstig intraokulær linse (IOL).
kataraktkirurgi i de sidste 20 år har generelt været en historie med successive succeser. Konstante forbedringer i kirurgisk teknik såvel som i intraokulær linseteknologi (IOL ‘ er), instrumenter, medicin har tilladt kortere og kortere driftstider, mindre og mindre traumatiske procedurer, kortere og bedre tolereret postoperativ og mere og mere tilfredsstillende og forudsigelige resultater for vores patienter (4).
dette understøttes af den gradvise reduktion af postoperative komplikationer (5), som et eksempel er post-kirurgisk endophthalmitis i øjeblikket tabuleret så lavt som 0,015% (6).
denne artikel viser de kliniske manifestationer af grå stær, den nuværende behandlingsmetode og perioperativ pleje. Fordelene ved forskellige typer IOL ‘ er samt mulige komplikationer og deres hyppighed vil blive diskuteret.
typer af katarakt
der er mange årsager og sorter, så der er også mange måder at klassificere dem på. En grundlæggende måde at differentiere dem på er at adskille dem i medfødt og erhvervet (senil, traumatisk, giftig, stråling, medicin).
medfødt grå stær defineres som opaciteten af linsen, der er til stede ved fødslen eller udvikler sig i det første leveår (7). Dets årsager inkluderer intrauterin infektioner, metaboliske sygdomme og en lang række medfødte syndromer. Intrauterin infektioner, der oftest forårsager grå stær, er røde hunde, mæslinger, herpes simpleks, skoldkopper, influensa, syfilis og toksoplasmose. Medfødte årsager inkluderer galactosæmi, trisomi 21, trisomi 13, familiær medfødt grå stær og lavt syndrom (8).
erhvervet grå stær er meget hyppigere, og inden for dem er den mest almindelige type senil grå stær med sine 3 hovedvarianter: perifer, nuklear og posterior subkapsulær. Forskellige typer opacitet kompromitterer synet på forskellige måder (9); for eksempel reducerer nuklear opacitet synsstyrken, og den bageste subkapsulære gør patienten meget følsom over for blænding.
kliniske manifestationer
den centrale manifestation af grå stær er forværret syn, som generelt er langsomt progressiv. Nedskrivningen er ikke begrænset til synsskarphed, det kompromitterer også andre aspekter såsom kontrastsyn, farvemætning og blænding (Figur 1 og 2). Patienten rapporterer vanskeligheder ved skift af miljøer med forskellige grader af belysning, kan præsentere glorier omkring lysene, problemer med at køre om natten (især med lysene på køretøjer, der kører i den modsatte retning) og begrænset læsning med sædvanlig belysning. Opacificeringen af den krystallinske kerne kan manifestere sig som en stigning i brydningsstyrken af denne, hvilket gør det muligt for patienten i en variabel tid at læse uden at bære briller, indtil endelig nærsynet også kompromitteres.

“bro Over en dam med vandliljer”, af Claude Monet, inden han udvikler grå stær.

Claude Monet, efter udvikling af grå stær. I 1915 skrev han: “farverne er ikke længere den samme intensitet for mig … de røde begynder at se overskyet ud … mit maleri bliver mørkere og mørkere”
Preoperativ undersøgelse
den indledende evaluering af patienten inkluderer detaljeret anamnese, der specifikt leder efter årsager til grå stær bortset fra aldring i sig selv, såsom metaboliske eller degenerative sygdomme, brug af steroider, historie med okulært traume eller anden samtidig intraokulær patologi.
generelle tests (blodtælling, urin, hvilende elektrokardiogram, uræmi og glykæmi) supplerer evalueringen.
inden for historien er det meget vigtigt at registrere brugen af specifikke lægemidler som aspirin, antikoagulantia og sidst Tamsulosin.
anvendelsen af antikoagulantia eller aspirin er ikke en kontraindikation for kataraktkirurgi, da den udføres på strukturer avaskulær (hornhinde og linse), og i langt de fleste tilfælde anvendes topisk anæstesi (10), hvilket eliminerer risikoen for punktering af lokalbedøvelse (retrobulbar eller peribulbar).
i 2005 beskrev David Chang (11) intraoperativt slap Irissyndrom (IFI ‘ er) sekundært til Tamsulosinbrug. Denne antagonist selektiv A1A anvendt til behandling af godartet prostatahyperplasi (også brugt til kvinder med urinretention) forårsager ændringer i irisens opførsel under operationen (ripple stromal iris, en tilbøjelighed til at prolaps af iris mod snit operativ og indsnævring progressiv af pupillen), kirurgen skal være opmærksom på baggrunden for at ændre den kirurgiske plan og forhindre mulige komplikationer, som stiger markant hos disse patienter.
den komplette oftalmologiske undersøgelse gør det muligt at udelukke tilstedeværelsen af enhver tilknyttet okulær patologi, der i sig selv kan bidrage eller forårsage faldet i synsstyrken.
indirekte binokulær oftalmoskopi (undersøgelse af fundus i øjet med den udvidede patient) er vigtig, nethindeperiferien skal evalueres for læsioner, der kan disponere for nethindeløsning. Patienter, der gennemgår kataraktkirurgi, har en højere risiko for denne komplikation i løbet af det første år efter proceduren (1/1000 versus 1/10.000 i den generelle befolkning) er risikoen lig med det tredje år efter operationen. Hvis der er disponerende læsioner, skal disse behandles inden kataraktkirurgi.
keratometri (måling af hornhindens brydningsevne) udføres for at identificere tilstedeværelsen af astigmatisme og tillade efterfølgende analyse af behandlingsmuligheder, som normalt udføres i samme kirurgiske handling.
undersøgelsen skal også omfatte en okulær biometri, da det til beregning af IOL er vigtigt at bestemme den aksiale længde af øjeæblet. I øjeblikket er der to målemetoder; okulær ultralyd (ecobiometry), der i øjeblikket anvendes i tættere grå stær, som ikke tillader tilstrækkelig passage af lys og optisk biometri (Iolmaster Kurt, Carl Seiss Meditec Kurt), der måler længden med en infrarød stråle på 780 nm, præsenterer imidlertid ulempen ved ikke at opnå god penetration i meget tætte kataraktkrystaller.
kirurgisk plan
skal analyseres med patienten i henhold til deres behov og forventninger.
den hyppigst anvendte teknik er phacoemulsification (12), hvor den krystallinske linse emulgeres og aspireres gennem en spids eller nål, der vibrerer ved høj frekvens (ultralyd).
dette tip eller nål er forbundet til phacoemulfator-konsollen, hvor kræfterne i de tre hovedfunktioner justeres: kunstvanding, der gør det muligt at opretholde rumene inde i øjet, emission af ultralyd (strøm), der forårsager forstyrrelse og emulgering af kataraktlinsen og sugestrømmen, der fjerner det emulgerede materiale. Disse funktioner styres af kirurgen gennem en pedal.
der er gjort store fremskridt inden for teknikken i de senere år, hvilket er væsentligt forbedret med hensyn til sikkerhed og effektivitet (12, 13), denne fremgang er forbundet og er kun mulig ved den konstante teknologiske udvikling.
denne udvikling har tilladt brugen af mindre og mindre strøm, men på en meget mere effektiv måde, hvilket reducerer driftstiden, mængden af frigivet energi og produktionen af varme. Faldet i den operative tid reducerer traumet på de intraokulære strukturer, især endotelet (cellulært lag, der dækker det indre ansigt af hornhinden, der er ansvarlig for dets dehydrering og deraf følgende gennemsigtighed). Denne reduktion er altid gavnlig, som et eksempel i USA. Den første årsag til hornhindetransplantation er endotelsvigt sekundært til kataraktkirurgi (pseudofachisk buløs keratopati). Faldet i driftstider er også relateret til reduktionen i forekomsten af postkirurgisk endophthalmitis, disse ødelæggende infektioner (5, 6) produceres af sædvanlig flora, der trænger ind i øjet under operationen eller i den umiddelbare perioperative periode. På den anden side reducerer faldet i frigivet energi og varmeproduktion termiske ændringer i kirurgiske sår, hvilket gør dem mere stabile og hermetiske, hvilket gør bakteriekolonisering vanskeligere (14).
analysen af mulighederne udføres i henhold til patientens behov, uanset om det kræver privilegering af nærsyn, fjernsyn eller foretrækker en løsning for begge. Det er vigtigt at identificere deres niveau af efterspørgsel, aktivitet, ønske om uafhængighed af briller og tilstedeværelsen af astigmatisme.
den nuværende operation sigter mod at give en omfattende løsning på brydningsproblemet, derfor er der løsninger forbundet med IOL (multifokalitet, korrektion af astigmatisme) og adjuvansprocedurer, der udføres i samme kirurgiske handling eller i senere tid.
intraokulære linser tilbyder to grundlæggende alternativer: monofokale linser og multifokale linser. Inden for monofokalerne er der med og uden korrektion af astigmatisme (toriske linser). Astigmatisme svarer til en meget almindelig tilstand, hvor hornhinden er mere buet i en af dens meridianer, hvilket forårsager større eller mindre forvrængning i synet. Billederne opfattes med skygge, diffus eller dobbelt.
monofokale linser leverer en vision af meget god kvalitet med meget god kontrastfølsomhed og få natlige problemer (glorier), men de har den begrænsning, at de kun ser skarpe i brændvidde, enten fra afstand (hyppigst valg inden for monofokal) eller tæt på; for resten af afstandene er det nødvendigt at bruge briller. Hos patienter, der vælger monofokal og har en lav astigmatisme (15), fremstilles det kirurgiske sår i meridianen med større hornhindekrumning for at flade den akse, får hornhindens biomekanik den fladere meridian til at bøje ved kobling, og astigmatismen forsvinder. Dette er nyttigt i små astigmatismer fra 0,50 til 0,75 dioptere.
hos patienter med større astigmatisme foretages afslappende limbar-snit (figur 3), der består af præcise perifere snit, lavet i periferien af hornhinden, centreret på den mest buede meridian. Buegraderne af indsnittene varierer afhængigt af størrelsen af astigmatismen og patientens alder. Dybden er fastgjort til 600 mikron.
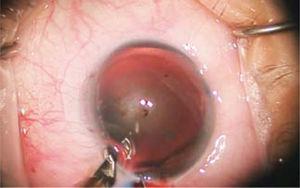
delvis tykkelse periferisk snit kaldet afslappende Limbar snit (ILR) observeres til styring af astigmatisme
hvis astigmatismen er større end 1,50-1,75 dioptere, anvendes monofokale toriske linser (med korrektion af astigmatisme). Disse tillader korrektion af op til 4 dioptere af astigmatisme. Når astigmatismen er større, kan den være subcorregir, brug LASIK (laser refraktiv kirurgi) eller en kombination af torisk intraokulær linse og LASIK (Bioptics).
multifokale linser har den store fordel at frigive briller i de fleste situationer. De leverer en meget god vision om nær og en god vision om langt, overvejer også, at de giver mulighed for deres multifokalitet, en god til meget god mellemliggende vision.
begrænsningen i dens anvendelse er givet af patientens forhold. Hvis der er patologi (retinale problemer, glaukom med synsfeltskader) anbefales det ikke. På samme måde er meget krævende patienter ikke de bedste kandidater.
linsedesignet (figur 4) har stadig nogle begrænsninger; kontrastfølsomhed er nedsat, hvilket i praksis begrænser synet i dårlige lyssituationer. De har syn på glorier og blænding, når de kører om natten. Skarpheden er ikke fuldstændig, den er meget god, men meget krævende patienter bemærker denne forskel.

de koncentriske cirkler, der bestemmer multifokalitet, observeres. Dette design bestemmer også tilstedeværelsen af nathaloer.
langt de fleste patienter klarer sig meget godt med disse begrænsninger ved at være opmærksomme på, at det er et produkt af design, som er “prisen at betale” for frigivelse af briller. Disse ubehag falder markant over tid.
kombineres med de samme teknikker beskrevet ovenfor i tilfælde af astigmatisme. I slutningen af oktober vil toriske multifokale intraokulære linser være tilgængelige i Chile for at korrigere nær, langt, mellemliggende og op til 2,5 dioptere af astigmatisme.
kirurgi
kirurgi kræver ikke særlig forberedelse, bortset fra farmakologisk udvidelse af eleven, tager denne proces cirka 30 minutter. I løbet af denne periode indlægges dråber profylaktiske antibiotika (hvis anvendelse ikke har vist statistisk signifikant forebyggelse af postkirurgisk endophthalmitis) og ikke-steroide antiinflammatoriske lægemidler (hvis anvendelse har vist forebyggelse af intraoperativ miose).
før placering af kirurgiske gardiner skal 1 dråbe polyvidoniodat 5% indføres i hver konjunktival sac fundus (16, 17), et mål, der har vist sig statistisk signifikant at reducere risikoen for kronisk postkirurgisk endophthalmitis (hovedsageligt på grund af P. Acne).
operationen udføres under topisk anæstesi (18), hvor dråber Pro-paracain eller tetracain inddrives, sedation skal være overfladisk, fordi det tillader patientens samarbejde under proceduren. Topisk anæstesi ud over den kirurgiske tilgang til hornhinden muliggør kirurgi hos patienter under antikoagulant eller blodpladebehandling.
i tilfælde, der kræver korrektion af astigmatisme, skal patientens hornhinde markeres i siddende stilling og identificere aksen på 0-180 liter.
kirurgi tager cirka 30 Til 45 minutter.
efter isolering af øjenvipper, der svarer til den vigtigste kilde til bakteriel forurening, bruges et øjenlågsspekulum (blepharostat) til at holde øjet åbent under operationen, så patienten kan løsne sig fra at blinke.
under et mikroskop fremstilles et hovedsår på mellem 1,8 og 2,75 millimeter, hvorigennem phacoemulsifier nålen eller spidsen og en eller to paracentese (sekundære sår til støtteinstrumenter) indsættes.
det forreste kammer er fyldt med viskoelastisk materiale, som muliggør vedligeholdelse af rumene og beskytter de intraokulære strukturer, hovedsageligt hornhindeendotelet. Under disse betingelser for stabilitet og sikkerhed er en kontinuerlig cirkulær åbning (kapselheksis) konstrueret i linsens forreste kapsel, omkring 4,5 til 5 millimeter i diameter (figur 5). Dette gøres med pincet eller en modificeret nål (cystotom).
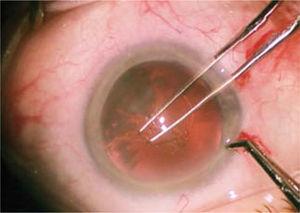
udfører kontinuerlig cirkulær kapselheksler med pincet, i en diameter på 4,5 til 5 millimeter.
ved hjælp af serum adskilles de krystallinske fibre fra kapselsækken, der omgiver dem, i en proces kaldet hydrodissektion (denne sæk svarer til den basale membran i det krystallinske epitel og har en tykkelse mellem 9 og 20 mikron).
derefter udført phacoemulsification af den krystallinske linse cataratoso, introduktion af spidsen eller nålen facoemulsificador sår primære og understøttende instrumenter til paracentese eller sår sekundære, som hjælper med at fragmentere katarakt og tilbyde disse fragmenter til nålens spids i sekventielt og systematisk.
posen renses for fiberrester, som støvsuges manuelt eller automatisk. Den viskoelastiske pose fyldes derefter for at udvide sig, og den intraokulære linse injiceres (figur 6) indeni.
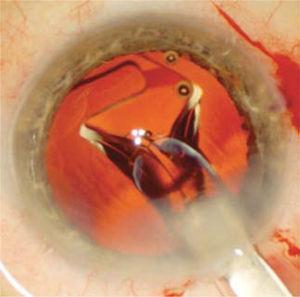
IOL observeres begynder at ekspandere i kapselsækken, når den injiceres gennem det operative sår. Denne implementering er blid og kontrolleret for at undgå at beskadige kapselsækken.
hvis det er en torisk linse, roterer den, indtil linsemærkerne er justeret med de akser, der tidligere er markeret på hornhinden.
omhyggelig vask af det resterende materiale er kritisk med fjernelse af alt det viskoelastiske til stede; det er især vigtigt at rengøre sækken bag den intraokulære linse for at undgå postoperative komplikationer.
sår er hydreret ved at kontrollere deres tæthed. Hvis sårene ikke er lufttætte, skal de sutureres for at forhindre udsivning. Denne sutur udføres med nylonmonofilament 10-0 og fjernes 7 dage efter operationen.
det opererede øje skal beskyttes med en eller anden type skjold, det valgte er gennemsigtig plast, som skal bruges i 3 nætter for at undgå utilsigtet traume under søvn.
postoperativ udvikling
genopretning efter operation er ret hurtig. Mange patienter er i stand til at genoptage deres sædvanlige aktiviteter fra den næste dag.
synet forbedres gradvist, når eleven vender tilbage til sin normale størrelse, en proces, der normalt tager mindre end 24 timer. I løbet af de første timer er det almindeligt, at patienter beskriver at se rødlig eller tilstedeværelsen af glorier i en forbigående form. Dette er givet ved effekten af lys fra mikroskopet på nethinden.
postoperativ behandling består af instillation af antibiotiske øjendråber (i øjeblikket foretrukne 4.generation kinoloner (19), kortikosteroider (prednisolon 1%) og ikke-steroide antiinflammatoriske lægemidler. Sidstnævnte (20) anvendes til forebyggelse af cystisk makulært ødem, en hyppig subklinisk komplikation af intraokulær kirurgi, som når klinisk forårsager både akut og kronisk syn falder. Oral medicin er ikke nødvendig, fordi de intraokulære koncentrationer, der opnås med øjendråber, er meget højere.
komplikationer
komplikationer er generelt ualmindelige (21) (mindre end 1% af tilfældene).
inden for de intraoperative dem, der er forbundet med lokalbedøvelse (injektion peribulbar eller retrobulbar), såsom blødning, retrobulbar, perforering af øjeæblet og endda åndedrætslammelse (ved injektion i synsnervens kappe og gennem dette til det subarachnoide rum) er ekstremt sjældne i sig selv (22) (0,066%), nu med brug af næsten regel for topisk anæstesi (øjendråber anæstetika) er ekstraordinære begivenheder. Risikoen for blødning øges ikke signifikant ved brug af topisk anæstesi, selv hos antikoagulerede patienter (22). Andre komplikationer inkluderer kapselrivning, glasagtigt tab, choroidal effusion og udvisende blødning.
i den postoperative periode er de hyppigste sædvanligvis forbigående (hornhindeødem, øget intraokulært tryk).
alvorlige komplikationer såsom endophthalmitis, blødning og synstab er sjældne i hyppigheden (21) (0.015%, 0.02%, mindre end 0,01%).
risikoen for nethindeløsning er 10 gange højere end i den generelle befolkning i det første år, svarende til det tredje postoperative år (23). Patienter bør rådes til at konsultere for let syn (såsom lyn), pletsyn eller en kombination af begge. Alle disse symptomer oversættes til retinal trækkraft og kræver en undersøgelse af den udvidede fundus for en retinal tåre eller løsrivelse. Jo tidligere diagnosen er, desto bedre er reaktionen på behandlingen, det være sig laser eller kirurgi.
komplikationen postoperativ mest almindelig er den såkaldte “sekundær grå stær”, som i virkeligheden ikke svarer til en ny grå stær (fordi linsen fjernes fuldstændigt under operationen), men til opacificering af kapselposen ved proliferation og metaplasi, fibrøse epitelceller isoleret, kom til at være så høj som 50% efter 5 år (24), med de ældre design af dem, men når i øjeblikket ikke 3% efter 5 år (25) med nye modeller. Dens ledelse er meget enkel og består i at udføre en laser capsulotomi, en ambulant procedure og praktisk taget fri for sygelighed.
et meget almindeligt spørgsmål for patienter er, hvor længe IOL varer, eller om det skal ændres fra tid til anden. Siden den første IOL, der blev introduceret i 1949 (26), er der ingen publikation, der tyder på slid på materialet, der fører til udskiftning eller udskiftning.
resultater
hovedkriteriet for succes i kataraktkirurgi, i en ukompliceret operation, er synsskarphed (hvor meget vores patient kan se).
i øjeblikket opnår 95% af patienterne i øjne uden associeret patologi synsstyrke på 20/30 eller bedre (21) (svarende til 90% eller mere).
på den anden side er vi forpligtet til at måle kvaliteten af synet, hvilket svarer til evnen til at se godt i sammenhæng med individuelle visuelle krav (som vores patient formår at se). Flere objektive og subjektive målinger bruges til at bestemme det (21).
som et eksempel, i tilfælde af multifokale IOL ‘ er (27), rapporterer mellem 85% og 96% af patienterne at være fri for at bære briller i enhver situation. Over 90% vurderer deres mink nær og langt som meget god eller fremragende (28).
men multifokale linser kræver en tilpasningsperiode for at drage fuld fordel af deres fordele, denne træningsperiode varierer fra person til person og varierer fra et par dage til 2-3 måneder.
konklusion
teknologien fortsætter sin udvikling, og meget snart vil vi have tilgængelige justerbare intraokulære linser, som kan ændres i den postoperative periode på en ikke-invasiv måde for at korrigere enhver resterende defekt. Kirurgi vil i stigende grad blive automatiseret for at mindske risikoen for fejl. Mindre og bedre konstruerede sår reducerer risikoen for infektion. Laseroperation er i fuld udvikling, hvilket vil føre til større standardisering og deraf følgende sikkerhed.
som vi har gennemgået på disse sider, tilbyder den nuværende kataraktkirurgi høje niveauer af forudsigelighed (mere end 95% synsstyrke bedre eller lig med 20/30) og sikkerhed (tab af synsstyrke i mindre end 1% af tilfældene) (21, 27, 28).
dette giver os mulighed for at tilbyde vores patienter et visuelt resultat og en meget signifikant forbedring af livskvaliteten med niveauer af subjektiv tilfredshed og objektiv forbedring over 90% forbundet med alvorlige komplikationer på niveauer under 0,02%.
på grund af vores befolknings egenskaber vil denne operation blive mere og mere hyppig, men de konstante og vedvarende forbedringer i behandlingen får os til at se på denne fremtid med velbegrundet optimisme.