Nåværende kataraktkirurgi / Revista Mé Clí
Introduksjon
i data Fra Verdens Helseorganisasjon, hvis Vi vurderer årsakene til blindhet over hele verden, tar katarakt (opacifisering av linsen) førsteplassen med 47,9% av tilfellene (1), alt fra 5% I Europa og Nord-Amerika til mer enn 50% i land med høy fattigdom.
på grunn av den progressive aldringen av verdens befolkning, forventer vi ikke en nedgang i forekomsten. I USA Resultatene fra Folketellingsprosjektet I 1994 viser at innen år 2030 vil en av 5 personer være over 65 år (2).
den vanligste typen katarakt er aldersrelatert (senil katarakt), som begynner å dukke opp fra det sjette tiåret og fremover (3). Siden det ikke er noen farmakologisk behandling for katarakt, er standardbehandlingen kirurgisk fjerning av den opacifiserte linse og implantasjon av en kunstig intraokulær linse (iol).
Kataraktkirurgi de siste 20 årene har generelt vært en historie med suksessive suksesser. Konstante forbedringer i kirurgisk teknikk, så vel som i intraokulær linseteknologi (iol), instrumenter, medisiner, har tillatt kortere og kortere driftstider, mindre og mindre traumatiske prosedyrer, kortere og bedre tolerert postoperativ, og mer og mer tilfredsstillende og forutsigbare resultater for våre pasienter (4).
dette støttes av den progressive reduksjonen av postoperative komplikasjoner (5), for eksempel er postkirurgisk endoftalmitt i dag tabulert så lavt som 0,015% (6).
denne artikkelen vil vise kliniske manifestasjoner av katarakt, dagens behandlingsmetode og perioperativ omsorg. Fordelene med ulike typer Iol, samt mulige komplikasjoner og deres frekvens, vil bli diskutert.
typer katarakt
det er mange årsaker og varianter, så det er også mange måter å klassifisere dem på. En grunnleggende måte å skille dem på er å skille dem inn i medfødt og oppkjøpt (senil, traumatisk, giftig, stråling, medisinering).
Medfødt katarakt er definert som opasitet av linsen som er tilstede ved fødselen eller utvikler seg i løpet av første leveår (7). Dens årsaker inkluderer intrauterin infeksjoner, metabolske sykdommer og et bredt spekter av medfødte syndromer. Intrauterin infeksjoner som oftest forårsaker grå stær er rubella, meslinger, herpes simplex, vannkopper, influensa, syfilis og toxoplasmose. Medfødte årsaker inkluderer galaktosemi, trisomi 21, trisomi 13, familiær medfødt katarakt og Lowe syndrom (8).
Ervervet katarakt er mye hyppigere, og innenfor dem er den vanligste typen senil katarakt, med sine 3 hovedvarianter: perifer, nukleær og bakre subkapsulær. Ulike typer opasitet kompromitterer synet på forskjellige måter (9); for eksempel reduserer nukleær opasitet synsstyrken og den bakre subkapsulære gjør pasienten svært følsom for blending.
Kliniske manifestasjoner
den sentrale manifestasjonen av katarakt er forverret syn, som generelt er sakte progressiv. Forringelsen er ikke begrenset til synsstyrke, det kompromitterer også andre aspekter som kontrastsyn, fargemetning og blending (Figur 1 og 2). Pasienten rapporterer vanskeligheter ved endring av miljøer med ulik grad av belysning, kan presentere glorier rundt lysene, problemer med å kjøre om natten (spesielt med lysene på kjøretøy som kjører i motsatt retning) og begrenset lesing med vanlig belysning. Opacifiseringen av den krystallinske kjernen kan manifestere seg som en økning i brytningskraften til denne, noe som gjør at pasienten i en variabel tid kan lese uten å bruke briller, til endelig er nærsynet også kompromittert.

“Bro Over En Dam Av Vannliljer”, Av Claude Monet, før du utvikler katarakt.

Claude Monet, etter å ha utviklet katarakt. I 1915 skrev han: “fargene er ikke lenger den samme intensiteten for meg … de røde begynner å se overskyet ut … maleriet mitt blir mørkere og mørkere”
Preoperativ studie
den første evalueringen av pasienten inkluderer detaljert anamnese, spesielt på jakt etter andre årsaker til katarakt enn aldring, som metabolske eller degenerative sykdommer, bruk av steroider, historie med okulært traume eller annen samtidig intraokulær patologi.
Generelle tester (blodtelling, urin, hvilende elektrokardiogram, uremi og glykemi) utfyller evalueringen.
i historien Er det svært viktig å registrere bruk av spesifikke medisiner som aspirin, antikoagulantia og det Siste Tamsulosin.
bruk av antikoagulantia eller aspirin er ikke en kontraindikasjon for kataraktkirurgi, da den utføres på strukturer avaskulær (hornhinne og linse), og i de aller fleste tilfeller brukes den lokalbedøvelse (10), noe som eliminerer risikoen for punktering av lokalbedøvelse (retrobulbar eller peribulbar).
I 2005 david Chang (11) beskrevet Intraoperativ Slapp Iris Syndrom (IFIS) sekundært Til Tamsulosin bruk. Denne antagonisten selective a1a brukt til behandling av benign prostatahyperplasi (også brukt hos kvinner med urinretensjon) forårsaker endringer i irisens oppførsel under operasjonen (rippel stromal iris, en tilbøyelighet til prolaps av iris mot innsnittene operative og innsnevring progressiv av eleven), kirurgen må være oppmerksom på bakgrunnen for å endre kirurgisk plan og forhindre mulige komplikasjoner, noe som øker betydelig hos disse pasientene.
den komplette oftalmologiske undersøkelsen gjør det mulig å utelukke tilstedeværelsen av en hvilken som helst assosiert okulær patologi som kan bidra eller forårsake en reduksjon i synsstyrken.
Indirekte binokulær oftalmoskopi (undersøkelse av øyets fundus med den dilaterte pasienten) er avgjørende, retinal periferi bør evalueres for lesjoner som kan predisponere for retinal detachment. Pasienter som gjennomgår kataraktkirurgi har høyere risiko for denne komplikasjonen i løpet av det første året etter prosedyren (1/1000 versus 1/10.000 i befolkningen generelt), er risikoen lik det tredje året etter operasjonen. Hvis det er predisponerende lesjoner, bør disse behandles før kataraktkirurgi.
Keratometri (måling av brytningskraften i hornhinnen) utføres for å identifisere tilstedeværelsen av astigmatisme og tillate etterfølgende analyse av behandlingsalternativer, som vanligvis utføres i samme kirurgiske handling.
studien bør også inkludere en okulær biometri, siden for beregning av iol er det viktig å bestemme den aksiale lengden på øyebollet. For øyeblikket er det to målemetoder; okulær ultralyd (økobiometri), som for tiden brukes i tettere katarakt, som ikke tillater tilstrekkelig passasje av lys og optisk biometri (Iolmaster®, Carl Zeiss Meditec®) som måler lengden med en infrarød stråle på 780nm, presenterer imidlertid ulempen ved ikke å oppnå god penetrasjon i svært tette kataraktkrystaller.
Kirurgisk plan
bør analyseres med pasienten i henhold til deres behov og forventninger.
den mest brukte teknikken er phacoemulsification (12), hvor den krystallinske linse emulgeres og aspireres gjennom en spiss eller nål som vibrerer ved høy frekvens (ultralyd).
denne spissen eller nålen er koblet til phacoemulfatorkonsollen, hvor kreftene til de tre hovedfunksjonene er justert: vanningen som gjør det mulig å opprettholde mellomrom i øyet, utslipp av ultralyd (strøm) som forårsaker forstyrrelse og emulgering av kataraktlinsen og sugestrømmen som fjerner emulgert materiale. Disse funksjonene styres av kirurgen gjennom en pedal.
mye fremgang har blitt gjort i teknikken de siste årene, vesentlig forbedret når det gjelder sikkerhet og effektivitet (12, 13), denne fremgangen er knyttet og er bare mulig ved den konstante teknologiske utviklingen.
denne utviklingen har tillatt bruk av mindre og mindre kraft, men på en mye mer effektiv måte, noe som reduserer driftstiden, mengden energi som frigjøres og produksjon av varme. Nedgangen i operativ tid reduserer traumer på de intraokulære strukturer, spesielt endotelet(cellulært lag som dekker hornhinnenes indre ansikt, ansvarlig for dehydrering og følgelig gjennomsiktighet). Denne reduksjonen er alltid gunstig, som et EKSEMPEL i USA. Den første årsaken til hornhinnetransplantasjon er endotelial svikt sekundært til kataraktkirurgi (pseudofakisk buløs keratopati). Disse ødeleggende infeksjonene (5, 6) produseres av vanlig flora som trenger inn i øyet under operasjonen eller i den umiddelbare perioperative perioden. På den annen side reduserer nedgangen i frigjort energi og varmeproduksjon termiske endringer i kirurgiske sår, noe som gjør dem mer stabile og hermetiske, noe som gjør bakteriell kolonisering vanskeligere (14).
analysen av alternativene utføres i henhold til pasientens behov, enten det krever privilegering av nærsynthet, langt syn eller foretrekker en løsning for begge. Det er viktig å identifisere deres nivå av etterspørsel, aktivitet, ønske om uavhengighet av briller og tilstedeværelsen av astigmatisme.
den nåværende operasjonen tar sikte på å gi en omfattende løsning på brytningsproblemet, derfor er det løsninger knyttet til iol (multifokalitet, korrigering av astigmatisme) og adjuvante prosedyrer som utføres i samme kirurgiske handling eller senere.
Intraokulære linser tilbyr to grunnleggende alternativer: monofokale linser og multifokale linser. Innenfor monofokalene er det med og uten korreksjon av astigmatisme (toriske linser). Astigmatisme tilsvarer en svært vanlig tilstand, hvor hornhinnen er mer buet i en av sine meridianer, noe som forårsaker større eller mindre forvrengning i synet. Bildene oppfattes med skygge, diffus eller dobbel.
Monofokale linser gir et veldig godt syn, med veldig god kontrastfølsomhet og få nattlige problemer (haloer), men de har begrensningen at de bare ser skarpe i brennvidde, enten fra avstand (hyppigst valg innen monofokal) eller nærbilde; for resten av avstandene er det nødvendig å bruke briller. Hos pasienter som velger monofokal og har lav astigmatisme (15), blir det kirurgiske såret laget i meridianen med større hornhinnekrumning for å flate den aksen. Dette er nyttig i små astigmatisme fra 0,50 til 0,75 dioptre.
hos pasienter med stor astigmatisme er det laget avslappende limbar snitt (Figur 3), bestående av presise omkretsskjæringer, laget i periferien av hornhinnen, sentrert på den mest buede meridianen. Buegradene av snittene varierer i henhold til størrelsen på astigmatismen og pasientens alder. Dybden er fast til 600 mikron.
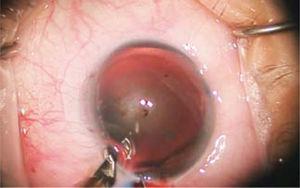
delvis tykkelse perifer kutt kalt Avslappende Limbar Snitt (ILR) er observert for behandling av astigmatisme
hvis astigmatismen er større enn 1,50-1,75 dioptre, brukes monofokale toriske linser (med korreksjon av astigmatisme). Disse tillater korreksjon av opptil 4 dioptre av astigmatisme. Når astigmatismen er større kan være subcorregir, bruk LASIK (laser refraktiv kirurgi) eller en kombinasjon av torisk intraokulær linse og LASIK (Bioptikk).
Multifokale linser har den store fordelen av å slippe briller i de fleste situasjoner. De leverer en veldig god visjon av nær og en god visjon av langt, vurderer også at de tillater deres multifokalitet, en god til veldig god mellomliggende syn.
begrensningen i bruken er gitt av pasientens forhold. Hvis det er patologi (retinale problemer, glaukom med synsfeltskader), anbefales det ikke å bruke det. På samme måte er svært krevende pasienter ikke de beste kandidatene.
linsedesignet (Figur 4) har fortsatt noen begrensninger; kontrastfølsomheten er redusert, noe som i praksis begrenser synet i dårlige lysforhold. De har syn på haloer og blending når de kjører om natten. Skarpheten er ikke fullført, det er veldig bra, men svært krevende pasienter merker denne forskjellen.

de konsentriske sirkler som bestemmer multifokalitet, observeres. Denne utformingen bestemmer også tilstedeværelsen av natthaloer.
de aller fleste pasienter klarer seg veldig godt med disse begrensningene ved å være klar over at det er et produkt av design, som er “prisen å betale” for utgivelsen av briller. Disse ubehagene reduseres betydelig over tid.
er kombinert med de samme teknikkene beskrevet ovenfor ved astigmatisme. I Slutten av oktober vil toriske multifokale intraokulære linser være tilgjengelige i Chile for å korrigere nær, langt, mellomliggende og opptil 2, 5 dioptre av astigmatisme.
Kirurgi
Kirurgi krever ikke spesiell forberedelse, bortsett fra farmakologisk utvidelse av eleven, tar denne prosessen ca 30 minutter. I løpet av denne perioden dryppes profylaktiske antibiotika (hvis bruk ikke har vist statistisk signifikant forebygging av postkirurgisk endoftalmitt) og ikke-steroide antiinflammatoriske legemidler (hvis bruk har vist forebygging av intraoperativ miose).
før plassering av kirurgiske gardiner skal 1 dråpe polyvidonjodat 5% innsettes i hver konjunktivalsekk fundus (16, 17), et tiltak som har vist seg å statistisk signifikant redusere risikoen for kronisk postkirurgisk endoftalmitt (hovedsakelig på Grunn Av P. Akne).
operasjonen er utført under lokalbedøvelse (18), instilling dråper pro-paracaine eller tetrakain, sedasjon bør være overfladisk fordi det tillater samarbeid med pasienten under prosedyren. Lokalbedøvelse, i tillegg til hornhinnen kirurgisk tilnærming, gjør kirurgi mulig hos pasienter under antikoagulant eller antiplatelet terapi.
i tilfeller som krever korreksjon av astigmatisme, bør pasientens hornhinne merkes i sittende stilling, og identifisere aksen 0-180°.
Kirurgi tar omtrent 30 til 45 minutter.
etter isolering av øyevipper, som tilsvarer hovedkilden til bakteriell forurensning, brukes et øyelokkspekulum (blepharostat) for å holde øyet åpent under operasjonen, slik at pasienten kan løsne seg fra å blinke.
under et mikroskop blir et hovedsår på mellom 1,8 og 2,75 millimeter laget, hvor phacoemulsifier-nålen eller spissen og en eller to paracentese (sekundære sår for støtteinstrumenter) settes inn.
det fremre kammer er fylt med viskoelastisk materiale, som tillater vedlikehold av mellomrom og beskytter de intraokulære strukturer, hovedsakelig hornhinneendotelet. Under disse forholdene med stabilitet og sikkerhet er en kontinuerlig sirkulær åpning (capsulorhexis) konstruert i den fremre kapsel av linsen, ca 4,5 til 5 millimeter i diameter (Figur 5). Dette gjøres med pinsett eller en modifisert nål(cystotom).
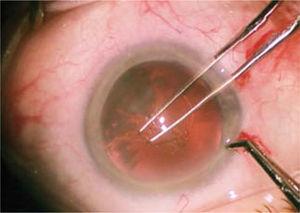
Utfører kontinuerlig sirkulær kapselheksler med tang, i en diameter på 4,5 til 5 millimeter.
ved bruk av serum separeres de krystallinske fibre fra kapselposen som omgir dem, i en prosess som kalles hydrodisseksjon (denne sac tilsvarer basalmembranen til det krystallinske epitelet, og har en tykkelse mellom 9 og 20 mikron).
deretter utført phacoemulsification av linsen cataratoso, innføre spissen eller nål facoemulsificador sår primære og støtte instrumenter for paracentesis eller sår sekundære, som bidrar til å fragmentere katarakt og tilby disse fragmentene til spissen av nålen i sekvensielt og systematisk.
posen rengjøres av fiberrester, som støvsuges manuelt eller automatisk. Den viskoelastiske posen fylles deretter for å utvide og den intraokulære linse injiseres (Figur 6) innvendig.
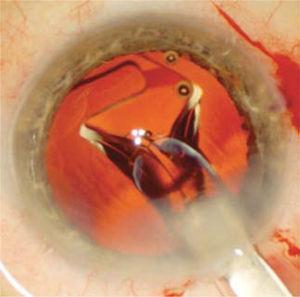
IOL observeres og begynner å ekspandere i kapselsekken når den injiseres gjennom det operative såret. Denne utplasseringen er forsiktig og kontrollert for å unngå å skade kapsels sac.
hvis det er en torisk linse, roterer den til linsemerkene er justert med aksene som tidligere er merket på hornhinnen.
Forsiktig vasking av gjenværende materiale er kritisk, med fjerning av all viskoelastisk tilstede; det er spesielt viktig å rengjøre sac bak den intraokulære linse for å unngå postoperative komplikasjoner.
Sår blir hydrert ved å kontrollere tettheten. Hvis sårene ikke er lufttette, bør de sutureres for å forhindre lekkasje. Denne suturen er gjort med nylon monofilament 10-0 og fjernes 7 dager postoperativ.
det opererte øyet skal beskyttes med en slags skjold, det ene valget er gjennomsiktig plast, som skal brukes i 3 netter, for å unngå utilsiktet traumer under søvnen.
Postoperativ evolusjon
Gjenoppretting etter operasjon er ganske rask. Mange pasienter kan gjenoppta sine vanlige aktiviteter fra neste dag.
Synet forbedres gradvis etter hvert som eleven vender tilbake til sin normale størrelse, en prosess som vanligvis tar mindre enn 24 timer. I løpet av de første timene er det vanlig for pasienter å beskrive å se rødlig eller tilstedeværelsen av glorier i en forbigående form. Dette er gitt av effekten av lys fra mikroskopet på netthinnen.
Postoperativ behandling består av instillasjon av antibiotiske øyedråper (for tiden foretrukket 4.generasjon kinoloner (19), kortikosteroider (prednisolon 1%) og ikke-steroide antiinflammatoriske legemidler. Sistnevnte (20) brukes til forebygging av cystisk makulaødem, en hyppig subklinisk komplikasjon av intraokulær kirurgi, som når kliniske årsaker både akutt og kronisk syn reduseres. Orale medisiner er ikke nødvendige fordi de intraokulære konsentrasjonene som nås med øyedråper, er mye høyere.
Komplikasjoner
Komplikasjoner er generelt mindre vanlige (21) (mindre enn 1% av tilfellene).
innenfor de intraoperative de som er forbundet med lokalbedøvelse (injeksjon peribulbar eller retrobulbar), som blødning, retrobulbar, perforering av øyebollet og til og med respiratorisk lammelse (ved injeksjon i synsnervens kappe og gjennom dette til subaraknoidrommet) er ekstremt sjeldne i seg selv (22) (0,066%), nå med bruk av nesten regel for lokalbedøvelse (øyedråper anestetika) er ekstraordinære hendelser. Risikoen for blødning øker ikke signifikant ved bruk av lokalbedøvelse, selv hos antikoagulerte pasienter (22). Andre komplikasjoner inkluderer kapsulær tåre, glasslegemet tap, koroidal effusjon, og expulsive blødning.
i den postoperative perioden er de hyppigste vanligvis forbigående (hornhinneødem, økt intraokulært trykk).
Alvorlige komplikasjoner som endoftalmitt, blødning og synstap er sjeldne i frekvens (21) (0.015%, 0.02%, mindre enn 0,01%).
risikoen for netthinneavløsning er 10 ganger høyere enn i befolkningen generelt det første året, tilsvarende det tredje postoperative året (23). Pasienter bør rådes til å konsultere for lyssyn (for eksempel lyn), flekksyn eller en kombinasjon av begge. Alle disse symptomene oversetter til retinal trekkraft og krever en undersøkelse av den utvidede fundus for en retinal tåre eller løsrivelse. Jo tidligere diagnosen er, desto bedre respons på behandling, det være seg laser eller kirurgi.
komplikasjonen postoperativ vanligste er den såkalte “sekundære katarakt”, som i virkeligheten ikke samsvarer med en ny katarakt (fordi linsen fjernes helt under operasjonen), men til opacifiseringen av kapselposen ved proliferasjon og metaplasi, isolerte fibrøse epitelceller, kom til å være så høy som 50% ved 5 år (24), med de eldre designene av Dem, men når for tiden ikke 3% ved 5 år (25) med nye modeller. Ledelsen er veldig enkel og består av å utføre en laser kapsulotomi, en poliklinisk prosedyre og praktisk talt fri for sykelighet.
et svært vanlig spørsmål for pasienter er hvor lenge IOL varer, eller om det må endres fra tid til annen. Siden den første IOL introdusert i 1949 (26) er det ingen publikasjon som tyder på slitasje på materialet som fører til utskifting eller erstatning.
Resultater
hovedkriteriet for suksess i kataraktkirurgi, i en ukomplisert operasjon, er synsstyrke (hvor mye pasienten kan se).
For tiden, i øyne uten tilhørende patologi, oppnår 95% av pasientene synsstyrke på 20/30 eller bedre (21) (tilsvarende 90% eller mer).
på den annen side er vi forpliktet til å måle kvaliteten på visjonen, som tilsvarer evnen til å se godt i sammenheng med individuelle visuelle krav(som vår pasient klarer å se). Flere objektive og subjektive målinger brukes til å bestemme det (21).
som et eksempel, når det gjelder multifokale Ioler (27), rapporterer mellom 85% og 96% av pasientene å være fri for briller i enhver situasjon. Over 90% vurderer deres mink nær og langt som veldig bra eller utmerket (28).
multifokale linser krever imidlertid en tilpasningsperiode for å dra full nytte av fordelene, denne treningsperioden varierer fra person til person og varierer fra et par dager til 2-3 måneder.
Konklusjon
teknologien fortsetter sin utvikling, og snart vil vi ha tilgjengelige justerbare intraokulære linser, som kan endres i den postoperative perioden, på en ikke-invasiv måte, for å korrigere eventuelle gjenværende feil. Kirurgi vil bli stadig mer automatisert for å redusere risikoen for feil. Mindre og bedre konstruerte sår vil redusere risikoen for infeksjon. Laser kirurgi er i full utvikling, noe som vil føre til større standardisering og påfølgende sikkerhet.
som vi har gjennomgått på disse sidene, tilbyr nåværende kataraktkirurgi høy forutsigbarhet (mer enn 95% synsstyrke bedre eller lik 20/30) og sikkerhet (tap av synsstyrke i mindre enn 1% av tilfellene) (21, 27, 28).
Dette gjør at vi kan tilby våre pasienter et visuelt resultat og en svært betydelig forbedring i livskvaliteten, med nivåer av subjektiv tilfredshet og objektiv forbedring over 90%, assosiert med alvorlige komplikasjoner ved nivåer under 0,02%.
på grunn av egenskapene til vår befolkning, vil denne operasjonen bli hyppigere, men de konstante og vedvarende forbedringene i behandlingen gjør at vi ser på denne fremtiden med velbegrunnet optimisme.