Current cataract surgery / Revista M. O. C. C. C. O. C. C. C. C. Las Condes
Inledning
i data från Världshälsoorganisationen, om vi betraktar orsakerna till blindhet över hela världen, upptar katarakt (opacifiering av linsen) första plats med 47,9% av fallen (1), Allt från 5% i Europa och Nordamerika till mer än 50% i länder med höga nivåer av fattigdom.
på grund av den progressiva åldrandet av världsbefolkningen förväntar vi oss inte en minskning av dess förekomst. I USA. resultaten av 1994 års Folkräkningsprojekt som år 2030 kommer en av 5 personer att vara över 65 år (2).
den vanligaste typen av grå starr är åldersrelaterad (senil grå starr), som börjar dyka upp från sjätte decenniet och framåt (3). Eftersom det inte finns någon farmakologisk behandling för grå starr är standardbehandlingen kirurgiskt avlägsnande av den opacifierade linsen och implantering av en artificiell intraokulär lins (IOL).
kataraktkirurgi under de senaste 20 åren har i allmänhet varit en historia av successiva framgångar. Ständiga förbättringar i kirurgisk teknik, liksom i intraokulär linsteknik (IOLs), instrument, mediciner, har tillåtit kortare och kortare driftstider, mindre och mindre traumatiska procedurer, kortare och bättre tolererade postoperativa och mer och mer tillfredsställande och förutsägbara resultat för våra patienter (4).
detta stöds av den progressiva minskningen av postoperativa komplikationer (5), som ett exempel är postkirurgisk endoftalmit för närvarande tabellerad så låg som 0,015% (6).
denna artikel kommer att visa de kliniska manifestationerna av grå starr, den nuvarande behandlingsmetoden och perioperativ vård. Fördelarna med olika typer av IOLs, liksom möjliga komplikationer och deras frekvens, kommer att diskuteras.
typer av grå starr
det finns många orsaker och sorter, så det finns också många sätt att klassificera dem. Ett grundläggande sätt att skilja dem är att separera dem i medfödda och förvärvade (senil, traumatisk, giftig, strålning, medicinering).
medfödd katarakt definieras som opaciteten hos linsen som är närvarande vid födseln eller utvecklas under det första levnadsåret (7). Dess orsaker inkluderar intrauterina infektioner, metaboliska sjukdomar och ett brett utbud av medfödda syndrom. Intrauterina infektioner som oftast orsakar grå starr är röda hundar, mässling, herpes simplex, vattkoppor, influensa, syfilis och toxoplasmos. Medfödda orsaker inkluderar galaktosemi, trisomi 21, trisomi 13, familjär medfödd katarakt och Lowe syndrom (8).
förvärvade grå starr är mycket frekventare och inom dem är den vanligaste typen senil katarakt, med sina 3 huvudvarianter: perifer, nukleär och bakre subkapsulär. Olika typer av opacitet komprometterar syn på olika sätt (9); till exempel minskar nukleär opacitet synskärpan och den bakre subkapsulära gör patienten mycket känslig för bländning.
kliniska manifestationer
den centrala manifestationen av grå starr är försämrad syn, som i allmänhet är långsamt progressiv. Försämringen är inte begränsad till synskärpa, den äventyrar också andra aspekter som kontrastsyn, färgmättnad och bländning (Figur 1 och 2). Patienten rapporterar svårigheter vid byte av miljöer med olika grader av belysning, kan uppvisa halor runt lamporna, problem med att köra på natten (särskilt med lamporna på fordon som kör i motsatt riktning) och begränsad läsning med vanlig belysning. Opacifieringen av den kristallina kärnan kan manifestera sig som en ökning av brytningskraften hos den här, vilket gör det möjligt för patienten under en variabel tid att läsa utan att ha glasögon, tills slutligen den nära visionen också äventyras.

“bro över en damm av näckrosor”, av Claude Monet, innan han utvecklade grå starr.

Claude Monet, efter att ha utvecklat grå starr. 1915 skrev han: “färgerna är inte längre samma intensitet för mig … de röda börjar se molniga ut … min målning blir mörkare och mörkare”
preoperativ studie
den initiala utvärderingen av patienten inkluderar detaljerad anamnese, specifikt letar efter orsaker till katarakt annat än åldrande i sig, såsom metaboliska eller degenerativa sjukdomar, användning av steroider, historia av okulärt trauma eller annan samtidig intraokulär patologi.
allmänna tester (blodantal, urin, vilande elektrokardiogram, uremi och glykemi) kompletterar utvärderingen.
inom historien är det mycket viktigt att registrera användningen av specifika läkemedel som aspirin, antikoagulantia och nyligen Tamsulosin.
användningen av antikoagulantia eller aspirin är inte en kontraindikation för kataraktkirurgi, eftersom den utförs på strukturer avaskulär (hornhinna och lins), och i de allra flesta fall används lokalbedövning (10), vilket eliminerar risken för punktering av lokalbedövning (retrobulbar eller peribulbar).
2005 beskrev David Chang (11) intraoperativt släckt Irissyndrom (IFIS) sekundärt till Tamsulosinanvändning. Denna antagonist selektiv a1A som används för behandling av godartad prostatahyperplasi (används även hos kvinnor med urinretention) orsakar förändringar i irisens beteende under operationen (ripple stromal iris, en benägenhet att prolaps av iris mot snitten operativ och förträngning progressiv av eleven), kirurgen måste vara medveten om bakgrunden för att modifiera den kirurgiska planen och förhindra eventuella komplikationer, vilket ökar signifikant hos dessa patienter.
den fullständiga oftalmologiska undersökningen gör det möjligt att utesluta förekomsten av någon associerad okulär patologi som kan bidra eller orsaka i sig minskningen av synskärpa.
indirekt binokulär oftalmoskopi (undersökning av ögonfundus med den utvidgade patienten) är viktigt, retinal periferi bör utvärderas för lesioner som kan predisponera för retinalavlossning. Patienter som genomgår kataraktkirurgi har en högre risk för denna komplikation under det första året efter proceduren (1/1000 mot 1/10.000 i den allmänna befolkningen) är risken lika med det tredje året efter operationen. Om det finns predisponerande lesioner, bör dessa behandlas före kataraktoperation.
keratometri (mätning av hornhinnans brytningskraft) utförs för att identifiera närvaron av astigmatism och möjliggöra efterföljande analys av behandlingsalternativ, som vanligtvis utförs i samma kirurgiska handling.
studien bör också innehålla en okulär biometri, eftersom det för beräkningen av IOL är viktigt att bestämma ögonglobens axiella längd. För närvarande finns det två metoder för mätning; okulär ultraljud (ekobiometri), som för närvarande används i tätare grå starr, som inte tillåter tillräcklig passage av ljus och optisk biometri (Iolmaster Securic, Carl Zeiss Meditec securic) som mäter längden med en infraröd stråle på 780 nm, presenterar emellertid nackdelen med att inte uppnå god penetration i mycket täta kataraktkristaller.
kirurgisk plan
ska analyseras med patienten enligt deras behov och förväntningar.
den mest använda tekniken är fakoemulsifiering (12), där den kristallina linsen emulgeras och sugs genom en spets eller nål som vibrerar vid hög frekvens (ultraljud).
denna spets eller nål är ansluten till phacoemulfator-konsolen, där krafterna för de tre huvudfunktionerna justeras: bevattningen som gör det möjligt att behålla utrymmena inuti ögat, utsläpp av ultraljud (kraft) som orsakar störning och emulgering av kataraktlinsen och sugflödet som tar bort det emulgerade materialet. Dessa funktioner styrs av kirurgen genom en pedal.
mycket framsteg har gjorts i tekniken de senaste åren, vilket väsentligt förbättras när det gäller säkerhet och effektivitet (12, 13), denna framsteg är kopplad och är endast möjlig genom den ständiga tekniska utvecklingen.
denna utveckling har tillåtit användning av mindre och mindre kraft, men på ett mycket effektivare sätt, vilket minskar driftstiden, mängden energi som frigörs och värmeproduktionen. Minskningen av den operativa tiden minskar trauman på de intraokulära strukturerna, särskilt endotelet (cellulärt skikt som täcker hornhinnans inre yta, som är ansvarigt för dess uttorkning och därmed transparens). Denna minskning är alltid fördelaktig, som ett exempel i USA. Den första orsaken till hornhinnetransplantation är endotelfel sekundärt till grå starrkirurgi (pseudofakisk bulös keratopati). Minskningen i driftstider är också relaterad till minskningen av förekomsten av postkirurgisk endoftalmit, dessa förödande infektioner (5, 6) produceras av vanliga flora som tränger in i ögat under operation eller i omedelbar perioperativ period. Å andra sidan minskar minskningen av energi som frigörs och värmeproduktionen termiska förändringar i kirurgiska sår, vilket gör dem mer stabila och hermetiska, vilket gör bakteriekolonisering svårare (14).
analysen av alternativen utförs enligt patientens behov, oavsett om det kräver privilegiering nära syn, långt syn eller föredrar en lösning för båda. Det är viktigt att identifiera deras nivå av efterfrågan, aktivitet, önskan om oberoende av glasögon och närvaron av astigmatism.
den nuvarande operationen syftar till att ge en omfattande lösning på brytningsproblemet, det är därför det finns lösningar associerade med IOL (multifokalitet, korrigering av astigmatism) och adjuvansförfaranden som utförs i samma kirurgiska handling eller senare tid.
intraokulära linser erbjuder två grundläggande alternativ: monofokala linser och multifokala linser. Inom monofokalerna finns det med och utan korrigering av astigmatism (toriska linser). Astigmatism motsvarar ett mycket vanligt tillstånd, där hornhinnan är mer krökt i en av dess meridianer, vilket orsakar större eller mindre snedvridning i synen. Bilderna uppfattas med skugga, diffus eller dubbel.
monofokala linser ger en syn av mycket god kvalitet, med mycket god kontrastkänslighet och få nattliga problem (halor), men de har begränsningen att de bara ser skarpa vid brännvidd, antingen på avstånd (vanligaste valet inom monofokal) eller närbild; för resten av avstånden är det nödvändigt att använda glasögon. Hos patienter som väljer monofokal och har en låg astigmatism (15) görs det kirurgiska såret i meridianen med större hornhinnekurvatur för att platta den axeln, hornhinnans biomekanik får den plattare meridianen att böjas genom koppling och astigmatismen försvinner. Detta är användbart i små astigmatismer från 0,50 till 0,75 dioptrar.
hos patienter med större astigmatism görs avslappnande limbar snitt (Figur 3), bestående av exakta omkretsskärningar, gjorda i periferin av hornhinnan, centrerad på den mest krökta meridianen. Bågens grader av snitten varierar beroende på storleken på astigmatismen och patientens ålder. Djupet är fixerat till 600 mikron.
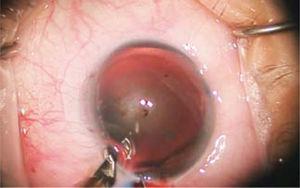
partiell tjocklek omkretsskärning kallad avslappnande Limbar snitt (ILR) observeras för hantering av astigmatism
om astigmatismen är större än 1,50-1,75 dioptrar används monofokala toriska linser (med korrigering av astigmatism). Dessa möjliggör korrigering av upp till 4 dioptrar av astigmatism. När astigmatismen är större kan vara subkorregir, använd LASIK (laser refraktiv kirurgi) eller en kombination av torisk intraokulär lins och LASIK (Bioptik).
multifokala linser har den stora fördelen att släppa glasögon i de flesta situationer. De levererar en mycket god syn på nära och en god syn på långt, med tanke på att de tillåter deras multifokalitet, en bra till mycket bra mellansyn.
begränsningen i dess användning ges av patientens tillstånd. Om det finns patologi (retinala problem, glaukom med synfältskador) rekommenderas inte användning. På samma sätt är mycket krävande patienter inte de bästa kandidaterna.
linsdesignen (Figur 4) har fortfarande vissa begränsningar; kontrastkänsligheten minskar, vilket i praktiken begränsar synen i dåliga belysningssituationer. De har syn på halor och bländning när de kör på natten. Skärpan är inte komplett, det är mycket bra, men mycket krävande patienter märker denna skillnad.

de koncentriska cirklarna som bestämmer multifokalitet observeras. Denna design bestämmer också närvaron av natthalor.
de allra flesta patienter klarar sig mycket bra med dessa begränsningar genom att vara medvetna om att det är en produkt av design, vilket är “priset att betala” för frisläppande av glasögon. Dessa obehag minskar avsevärt över tiden.
kombineras med samma tekniker som beskrivs ovan vid astigmatism. I slutet av oktober kommer toriska multifokala intraokulära linser att finnas tillgängliga i Chile för att korrigera nära, långt, mellanliggande och upp till 2, 5 dioptrar av astigmatism.
kirurgi
kirurgi kräver ingen speciell beredning, förutom farmakologisk utvidgning av pupillen, tar denna process cirka 30 minuter. Under denna period instilleras droppar av profylaktiska antibiotika (vars användning inte har visat statistiskt signifikant förebyggande av postkirurgisk endoftalmit) och icke-steroida antiinflammatoriska läkemedel (vars användning har visat förebyggande av intraoperativ Mios).
före placering av kirurgiska draperier bör 1 droppe polyvidonjodat 5% införas i varje konjunktivalsäck fundus (16, 17), ett mått som har visat sig statistiskt signifikant minska risken för kronisk postkirurgisk endoftalmit (främst på grund av P. Akne).
operationen utförs under lokalbedövning (18), instillering av droppar pro-paracain eller tetrakain, sedering bör vara ytlig eftersom det möjliggör samarbete mellan patienten under proceduren. Topisk anestesi, förutom hornhinnans kirurgiska tillvägagångssätt, möjliggör kirurgi hos patienter under antikoagulant eller trombocytbehandling.
i fall som kräver korrigering av astigmatism, bör patientens hornhinna markeras i sittande läge och identifiera axeln 0-180 kg.
kirurgi tar cirka 30 till 45 minuter.
efter isolering av ögonfransarna, som motsvarar huvudkällan för bakteriell kontaminering, används ett ögonlocksspekulum (blepharostat) för att hålla ögat öppet under operationen, vilket gör att patienten kan koppla ur från att blinka.
under ett mikroskop görs ett huvudsår mellan 1, 8 och 2, 75 millimeter, genom vilket phacoemulgeringsnålen eller spetsen och en eller två paracentes (sekundära sår för stödinstrument) sätts in.
den främre kammaren är fylld med viskoelastiskt material, vilket möjliggör underhåll av utrymmena och skyddar de intraokulära strukturerna, främst hornhinnans endotel. Under dessa förhållanden av stabilitet och säkerhet är en kontinuerlig cirkulär öppning (kapselhexis) konstruerad i linsens främre kapsel, ca 4,5 till 5 millimeter i diameter (Figur 5). Detta görs med pincett eller en modifierad nål (cystotom).
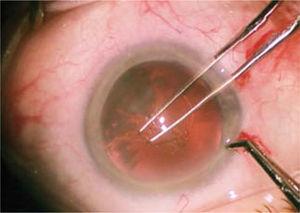
utför kontinuerlig cirkulär kapselhexls med pincett, i en diameter av 4,5 till 5 millimeter.
med hjälp av serum separeras de kristallina fibrerna från kapselsäcken som omger dem, i en process som kallas hydrodissektion (denna säck motsvarar basalmembranet i det kristallinska epitelet och har en tjocklek mellan 9 och 20 mikron).
utförde sedan phacoemulsification av den kristallina linsen cataratoso, införande av spetsen eller nålen facoemulsificador sår primära och stödjande instrument för paracentes eller sår sekundära, som hjälper till att fragmentera katarakt och erbjuda dessa fragment till nålens spets i sekventiellt och systematiskt.
påsen rengörs från fiberrester som sugs manuellt eller automatiskt. Den viskoelastiska påsen fylls sedan för att expandera och den intraokulära linsen injiceras (Figur 6) inuti.
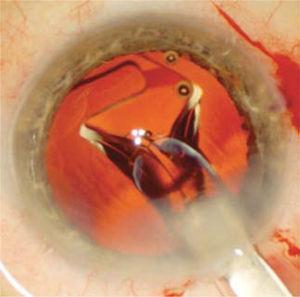
IOL observeras börjar expandera i kapselsäcken när den injiceras genom det operativa såret. Denna utplacering är mild och kontrollerad för att undvika att skada kapselsäcken.
om det är en torisk lins roterar den tills linsmärken är i linje med axlarna som tidigare markerats på hornhinnan.
noggrann tvättning av det återstående materialet är kritiskt, med avlägsnande av alla viskoelastiska närvarande; det är särskilt viktigt att rengöra säcken bakom den intraokulära linsen för att undvika postoperativa komplikationer.
sår hydreras genom att kontrollera deras täthet. Om såren inte är lufttäta bör de sutureras för att förhindra läckage. Denna sutur görs med nylonmonofilament 10-0 och avlägsnas 7 dagar efter operationen.
det opererade ögat bör skyddas med någon typ av sköld, det ena valet är transparent plast, som ska användas i 3 nätter för att undvika oavsiktligt trauma under sömnen.
postoperativ utveckling
återhämtning efter operationen är ganska snabb. Många patienter kan återuppta sina vanliga aktiviteter från nästa dag.
visionen förbättras gradvis när eleven återgår till sin normala storlek, en process som vanligtvis tar mindre än 24 timmar. Under de första timmarna är det vanligt att patienter beskriver att se rödaktig eller närvaron av halor i en övergående form. Detta ges av effekten av ljus från mikroskopet på näthinnan.
postoperativ behandling består av instillation av antibiotiska ögondroppar (för närvarande föredragna 4: e generationens kinoloner (19), kortikosteroider (prednisolon 1%) och icke-steroida antiinflammatoriska läkemedel. Den senare (20) används för att förebygga cystisk makulaödem, en frekvent subklinisk komplikation av intraokulär kirurgi, som när det är kliniskt orsakar både akut och kronisk synminskning. Orala läkemedel är inte nödvändiga eftersom de intraokulära koncentrationerna som uppnås med ögondroppar är mycket högre.
komplikationer
komplikationer är generellt mindre vanliga (21) (mindre än 1% av fallen).
inom de intraoperativa de som är associerade med lokalbedövning (injektion peribulbar eller retrobulbar), såsom blödning, retrobulbar, perforering av ögongloben och till och med andningsförlamning (genom injektion i manteln i synnerven och genom detta till subaraknoidutrymmet) är extremt sällsynta i sig (22) (0,066%), nu med användning av nästan regel för lokalbedövning (ögondroppar anestetika) är extraordinära händelser. Risken för blödning ökar inte signifikant med användning av topisk anestesi, även hos antikoagulationspatienter (22). Andra komplikationer inkluderar kapselrivning, glasförlust, koroidal effusion och utvisande blödning.
i den postoperativa perioden är de vanligaste vanligtvis övergående (hornhinnödem, ökat intraokulärt tryck).
allvarliga komplikationer som endoftalmit, blödning och synförlust är sällsynta i frekvens (21) (0.015%, 0.02%, och mindre än 0,01%).
risken för näthinneavlossning är 10 gånger högre än i den allmänna befolkningen under det första året, vilket motsvarar det tredje postoperativa året (23). Patienter bör rådas att konsultera för lätt syn (såsom blixtnedslag), punktsyn eller en kombination av båda. Alla dessa symtom översätter till retinal dragkraft och kräver en undersökning av den dilaterade fundus för en retinal tår eller avlossning. Ju tidigare diagnosen desto bättre svar på behandlingen, vare sig det är laser eller kirurgi.
komplikationen postoperativ vanligast är den så kallade “sekundära katarakt”, som i verkligheten inte motsvarar en ny katarakt (eftersom linsen avlägsnas helt under operationen), men till opacifiering av kapselpåsen genom proliferation och metaplasi, fibrösa epitelceller isolerade, kom att vara så hög som 50% vid 5 år (24), Med de äldre mönster av dem, men för närvarande når inte 3% vid 5 år (25) med nya modeller. Dess hantering är mycket enkel och består av att utföra en laserkapsulotomi, en poliklinisk procedur och praktiskt taget fri från sjuklighet.
en mycket vanlig fråga för patienter är hur länge IOL varar, eller om det behöver ändras från tid till annan. Sedan den första IOL introducerades 1949 (26) finns det ingen publikation som tyder på slitage på materialet som leder till att det byts ut eller byts ut.
resultat
huvudkriteriet för framgång vid grå starrkirurgi, i en okomplicerad operation, är synskärpa (hur mycket vår patient kan se).
för närvarande, i ögon utan associerad patologi, uppnår 95% av patienterna synskärpa på 20/30 eller bättre (21) (motsvarande 90% eller mer).
å andra sidan är vi skyldiga att mäta synkvaliteten, vilket motsvarar förmågan att se bra i samband med individuella visuella krav (som vår patient lyckas se). Flera objektiva och subjektiva mätningar används för att bestämma det (21).
som ett exempel, när det gäller multifokala Ioler (27), rapporterar mellan 85% och 96% av patienterna att de är fria från glasögon i alla situationer. Över 90% betygsätter sin mink nära och långt som mycket bra eller utmärkt (28).
men multifokala linser kräver en anpassningsperiod för att dra full nytta av deras fördelar, denna träningsperiod varierar från en person till en annan och sträcker sig från ett par dagar till 2-3 månader.
slutsats
tekniken fortsätter sin utveckling, och mycket snart kommer vi att ha tillgängliga justerbara intraokulära linser, som kan modifieras under den postoperativa perioden, på ett icke-invasivt sätt, för att korrigera eventuella kvarvarande defekter. Kirurgi kommer att automatiseras alltmer för att minska risken för fel. Mindre och bättre konstruerade sår minskar risken för infektion. Laserkirurgi är i full utveckling, vilket kommer att leda till större standardisering och därmed säkerhet.
som vi har granskat på dessa sidor erbjuder nuvarande kataraktkirurgi höga nivåer av förutsägbarhet (mer än 95% synskärpa bättre eller lika med 20/30) och säkerhet (förlust av synskärpa i mindre än 1% av fallen) (21, 27, 28).
detta gör att vi kan erbjuda våra patienter ett visuellt resultat och en mycket signifikant förbättring av livskvaliteten, med nivåer av subjektiv tillfredsställelse och objektiv förbättring över 90%, förknippade med allvarliga komplikationer vid nivåer under 0, 02%.
på grund av egenskaperna hos vår befolkning kommer denna operation att bli mer och mer frekvent, men de ständiga och ihållande förbättringarna i behandlingen får oss att titta på denna framtid med välgrundad optimism.