Síndrome compartimental CCC
Antecedentes
El síndrome compartimental musculoesquelético es una afección que pone en peligro las extremidades como resultado del aumento de la presión dentro de un compartimento muscular, que causa compresión de los nervios, músculos y vasos dentro del compartimento.
Causas
El síndrome compartimental suele ser causado por fracturas (aproximadamente el 75% de los casos):
- especialmente la tibia, el eje húmero, las fracturas combinadas de radio y cúbito, y las fracturas supracondilares en niños
- pueden estar abiertas o cerradas
El síndrome compartimental también puede ocurrir después de lesiones de tejidos blandos debido a:
- lesión por aplastamiento
- mordedura de serpiente
- esfuerzo excesivo
- inmovilización prolongada
- vendajes constrictivos y yeso
- infección de tejidos blandos
- convulsiones
- extravasación de líquidos y medicamentos intravenosos
- quemaduras
- torniquetes
Los pacientes con coagulopatía tienen un riesgo particular de síndrome compartimental.
Fisiopatología
Los músculos están contenidos dentro de las vainas fasciales inelásticas. Cuando los músculos lesionados se hinchan, se forma un hematoma o se aplica compresión externa, la presión dentro del compartimento fascial aumenta. Si la presión aumenta lo suficiente, la presión capilar se excede y la circulación se ve comprometida. Esto resulta en una lesión isquémica a los músculos y nervios dentro del compartimento fascial.
La presión tisular normal oscila entre cero y 10 mmHg. El flujo sanguíneo capilar dentro del compartimento puede verse comprometido a presiones > 20 mmHg. Las fibras musculares y nerviosas están en riesgo de necrosis isquémica a presiones >30 a 40 mmHg. Estas presiones aún pueden tolerarse, dependiendo de la presión de perfusión, de ahí una tendencia reciente hacia el uso de presiones delta, aunque la mayoría de las recomendaciones de tratamiento aún se basan en presiones absolutas:
- Presión delta = presión arterial diastólica (PAD) — presión intracompartido
- Una presión delta < 30 mmHg es sugestiva de síndrome compartimental
La lesión isquémica de músculos y nervios ocurre después de 4 horas de isquemia completa. Esto se vuelve irreversible en algún momento durante las siguientes 4 horas (p.ej. 4-8 horas después del inicio de la isquemia), lo que resulta en rabdomiolisis local y neuropraxis progresa a axonotmesis a medida que empeora la lesión nerviosa.
El síndrome compartimental puede afectar a muchas regiones del cuerpo:
- el antebrazo (compartimento volar) y la pierna (compartimento anterior — la pierna anatómica es la parte inferior de la rodilla being) son los más afectados.
- el síndrome compartimental puede ocurrir en otras regiones, incluyendo la espalda, las nalgas, el muslo, el abdomen y el pie
- el síndrome compartimental del compartimento posterior profundo de la pierna se pasa fácilmente por alto
Las complicaciones incluyen:
- gangrena o pérdida de viabilidad de las extremidades que requieren amputación
- contractura isquémica y pérdida de la función
- rabdomiolisis e insuficiencia renal
Evaluación
Historia
- sospecha si:
- una de las fracturas enumeradas anteriormente está presente
- una de las lesiones de tejidos blandos enumeradas anteriormente está presente (por ejemplo, lesión por aplastamiento)
- el paciente tiene un dosorder de sangrado coexistente o coagulopatía
- Recuerda las 6Ps
1. dolor (especialmente en estiramientos pasivos)
2. palidez
3. frío perecedero
4. ausencia de pulso
5. parálisis
6. parestesia
- El dolor es el síntoma clave. Ocurre temprano, es persistente, tiende a ser desproporcionado en comparación con la lesión original y no se alivia con la inmovilización.
Examen
- El dolor se ve exacerbado por el estiramiento pasivo, que es el signo más sensible.
- La extremidad puede estar hinchada y los compartimentos afectados pueden sentirse tensos y sensibles a la palpación.
- Evalúe la pérdida de sensibilidad por tacto ligero y discriminación de dos puntos, en lugar de solo pinchazos, que son menos sensibles.
- Consulte a un cirujano si se sospecha de síndrome compartimental — no confíe en los signos clínicos — ¡tenga un alto índice de sospecha!
Los pulsos distales palpables y la recarga capilar normal no excluyen el síndrome compartimental. La pulsioximetría es insensible y no se recomienda en la detección del síndrome compartimental.
Medición de la presión del compartimiento
- La medición de presiones elevadas del compartimiento no es esencial para el diagnóstico si el cuadro clínico es convincente.
- Al menos en el caso de las fracturas de tibia, se deben tomar mediciones en los compartimentos anterior y posterior profundo a nivel de la fractura, así como en las ubicaciones proximal y distal para determinar de forma fiable la medición de la presión tisular más alta. Esta medición debe utilizarse para determinar la necesidad de realizar una fasciotomía.
- Un dispositivo comercial como el Dispositivo STIC de Stryker es probablemente el medio más fácil y preciso de medir las presiones de compartimiento.
- Las presiones de compartimiento también se pueden obtener utilizando un angiocath conectado a un transductor de presión arterial (por ejemplo, configuración de la línea arterial).
- Otras opciones para medir las presiones del compartimento incluyen la técnica de aguja, el catéter de mecha y el catéter de hendidura.
- La técnica de aguja según Perron et al (2006) se describe de la siguiente manera:
La técnica de aguja tiene la ventaja de que se puede realizar con artículos que están fácilmente disponibles en cada sala de emergencias. Se conecta una aguja de calibre 18 a un tubo de extensión intravenosa y luego a una llave de paso. Aproximadamente la mitad del tubo está lleno de solución salina estéril, asegurándose de que no se permita el ingreso de aire al tubo. Un segundo tubo de extensión intravenosa se conecta a la llave de paso de 3 vías con el extremo opuesto conectado al manómetro de presión arterial. A continuación, la aguja se coloca en el compartimento y el aparato se mantiene a la altura de la aguja. A continuación, se gira la llave de paso para que quede abierta en la dirección del tubo intravenoso a cada lado de la jeringa. La jeringa llena de aire se comprime lentamente, haciendo que el aire entre en ambos tubos de extensión. El menisco creado por la solución salina en el tubo de extensión unido a la aguja de calibre 18 se observa cuidadosamente para detectar cualquier movimiento. Tan pronto como se produce movimiento en la columna de fluido, se lee la presión del compartimiento del manómetro de presión arterial. Esta técnica, aunque sencilla de realizar con un equipo mínimo, puede ser inexacta.
Imágenes
Las imágenes no tienen ningún papel en el diagnóstico del síndrome compartimental, pero pueden mostrar la presencia de fracturas y lesiones de tejidos blandos que están asociadas con la afección.
Manejo
Reanimación
- atender cualquier amenaza de vida coexistente
- garantizar una oxigenación y circulación sistémica adecuadas si el síndrome compartimental está potencialmente presente
Tratamiento específico
- organizar fasciotomía inmediata
- quitar todos los apósitos constrictivos
- elevar la extremidad hasta el nivel del corazón
- considerar medidas específicas de la lesión:
- aliviar la flexión del codo si el antebrazo está involucrado
- aplicar tracción para una fractura supracondilar parcialmente reducida
- si no hay alivio en 30 minutos, vaya directamente al quirófano
Indicaciones para fasciotomía
- Una presión delta <20 mmHg es una indicación definitiva para fasciotomía, <30 mmHg puede ser una indicación relativa
- signos clínicos de síndrome compartimental agudo
- la presión absoluta es >30 mmHg y el cuadro clínico es coherente con el compartimento síndrome
- la perfusión arterial se ha interrumpido durante 4 o más horas
Atención de apoyo y monitorización
- proporcionar analgesia adecuada
- proporcionar hidratación IV para mantener una producción de orina adecuada en caso de rabdomiolisis
- monitorización frecuente de compartimentos y estado neurovascular de la extremidad afectada
Disposición
- derivación quirúrgica urgente (por lo general, un cirujano ortopédico) y traslado al quirófano
- los pacientes requieren admisión para una monitorización continua
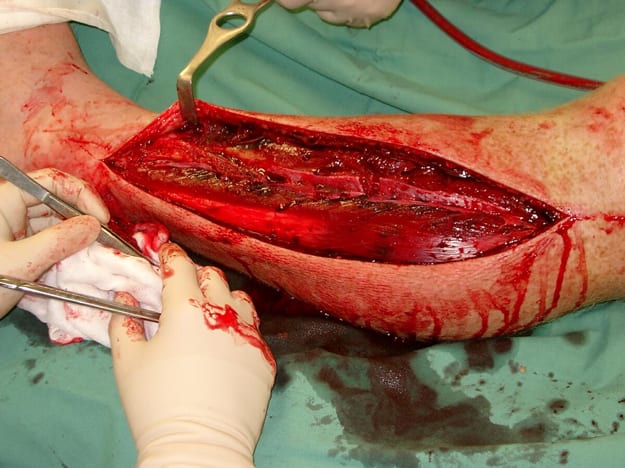
— haga clic para ampliar
Referencias y enlaces
LITFL
- Bamboozler de huesos y articulaciones 002-Claustrofobia muscular
Artículos de revistas y libros de texto
- Newton EJ, Love J. Complicaciones agudas de traumatismos en extremidades. Emerg Med Clin North Am. 2007 Aug; 25(3): 751-61, iv. PMID: 17826216.
- Perron AD, Brady WJ, Keats TE. Escollos ortopédicos en el departamento de Emergencias: síndrome compartimental agudo. Am J Emerg Med. 2001 Sep; 19 (5): 413-6. PMID: 11555801.
Redes sociales y otros recursos web
- EP Diagnóstico Mensual del Síndrome Compartimental
- Libro de texto de Ortopedia Wheeless. Síndrome Compartimental y Contractura de Volkmann.
Cuidado Crítico
Compendio
Chris es un Intensivista y ECMO especialista en el Alfred UCI en Melbourne. También es el Líder de Innovación del Centro Australiano de Innovación en Salud de Alfred Health y Profesor Asociado Adjunto Clínico en la Universidad de Monash. Es cofundador de la Red de Educadores Clínicos de Australia y Nueva Zelanda (ANZCEN) y es el Líder del programa Incubadora de Educadores Clínicos ANZCEN. Forma parte de la Junta Directiva de la Fundación de Cuidados Intensivos y es Examinador de Primera Parte de la Facultad de Medicina de Cuidados Intensivos. Es un Educador Clínico reconocido internacionalmente con una pasión por ayudar a los médicos a aprender y mejorar el rendimiento clínico de individuos y colectivos.
Después de terminar su título de médico en la Universidad de Auckland, continuó su formación de posgrado en Nueva Zelanda, así como en el Territorio del Norte de Australia, Perth y Melbourne. Ha completado la formación de becas en medicina de cuidados intensivos y medicina de emergencia, así como la formación de posgrado en bioquímica, toxicología clínica, epidemiología clínica y educación profesional de la salud.
Participa activamente en el uso de la simulación traslacional para mejorar la atención al paciente y el diseño de procesos y sistemas en Alfred Health. Coordina los programas de educación y simulación de Alfred ICU y dirige el sitio web de educación de la unidad, INTENSIVE. Creó el curso de “Vías Respiratorias Críticamente Enfermas” y enseña en numerosos cursos en todo el mundo. Es uno de los fundadores del movimiento de la ESPUMA (Educación Médica Gratuita de Acceso Abierto) y es co-creador de litfl.com, el podcast de RABIA, el curso de reanimación, y la conferencia de SMACC.
Su único gran logro es ser el padre de dos hijos increíbles.
En Twitter, es @precordialthump.
| INTENSIVO | RAGE | Resuscitology | SMACC