Sindrome compartimentale CCC
Background
La sindrome compartimentale muscoloscheletrica è una condizione di pericolo per gli arti derivante dall’aumento della pressione all’interno di un compartimento muscolare, che causa la compressione dei nervi, dei muscoli e dei vasi all’interno del compartimento.
Cause
La sindrome compartimentale è solitamente causata da fratture (circa il 75% dei casi):
- specialmente tibia, albero omerale, fratture combinate di radio e ulna e fratture sopracondilari nei bambini
- può essere aperto o chiuso
La sindrome compartimentale può verificarsi anche dopo lesioni dei tessuti molli dovute a:
- lesioni di schiacciamento
- morso del serpente
- eccessivo sforzo
- l’immobilizzazione prolungata
- costrittivo medicazioni e calchi in gesso
- infezione dei tessuti molli
- sequestri
- stravaso di liquidi per via endovenosa e farmaci
- burns
- lacci emostatici
I pazienti con una coagulopatia sono particolarmente a rischio di sindrome compartimentale.
Fisiopatologia
I muscoli sono contenuti all’interno di guaine fasciali anelastiche. Quando i muscoli feriti si gonfiano, si forma un ematoma o viene applicata una compressione esterna, la pressione all’interno del compartimento fasciale aumenta. Se la pressione aumenta abbastanza, la pressione capillare viene superata e la circolazione è compromessa. Ciò si traduce in lesioni ischemiche ai muscoli e ai nervi all’interno del compartimento fasciale.
La pressione normale del tessuto varia tra zero e 10 mmHg. Il flusso sanguigno capillare all’interno del compartimento può essere compromesso a pressioni > 20 mmHg. Le fibre muscolari e nervose sono a rischio di necrosi ischemica a pressioni >da 30 a 40mmHg. Queste pressioni potrebbero ancora essere tollerato, a seconda della pressione di perfusione, quindi, una recente tendenza verso l’utilizzo di delta pressioni, sebbene la maggior parte delle raccomandazioni di trattamento sono ancora basate su pressioni assolute:
- Delta di pressione = pressione arteriosa diastolica (DBP) — intracompartment pressione
- Un delta di pressione <30 mmHg è suggestivi di sindrome compartimentale
Ischemico lesioni ai muscoli e nervi si verifica dopo 4 ore di ischemia. Questo diventa irreversibile ad un certo punto nelle prossime 4 ore (cioè 4-8 ore dopo l’inizio di ischemia), con conseguente rabdomiolisi locale e neuropraxis progredisce ad axonotmesis mentre la lesione del nervo peggiora.
La sindrome compartimentale può colpire molte regioni del corpo:
- l’avambraccio (compartimento volar) e la gamba (il compartimento anteriore — la gamba anatomica è la punta sotto il ginocchio…) sono più comunemente colpiti.
- vano sindrome può verificarsi in altre regioni, tra cui la schiena, glutei, cosce, addome e piedi
- sindrome compartimentale del profondo compartimento posteriore della gamba è facile perdere
le Complicazioni includono:
- gangrene o la perdita di un arto vitalità richiedono l’amputazione
- contrattura ischemica e la perdita di funzione
- rabdomiolisi e insufficienza renale
Valutazione
Storia
- il sospetto che se:
- è presente una delle fratture sopra elencate
- è presente una delle lesioni dei tessuti molli sopra elencate (ad es. lesioni da schiacciamento)
- il paziente presenta un dosordine di sanguinamento coesistente o coagulopatia
- Ricordate il 6Ps
1. dolore (specialmente su stretching passivo)
2. pallore
3. freddo mortale
4. pulselessness
5. paralisi
6. parestesie
- Il dolore è il sintomo chiave. Si verifica precocemente, è persistente, tende ad essere sproporzionato rispetto alla lesione originale e non è alleviato dall’immobilizzazione.
Esame
- Il dolore è esacerbato dallo stretching passivo, che è il segno più sensibile.
- Le estremità possono essere gonfie e i compartimenti interessati possono sentirsi tesi e teneri alla palpazione.
- Valutare la perdita di sensibilità da tocco leggero e discriminazione a due punti, piuttosto che solo pinprick, che è meno sensibile.
- Consultare un chirurgo se si sospetta la sindrome compartimentale — non fare affidamento sui segni clinici-avere un alto indice di sospetto!
Gli impulsi distali palpabili e la normale ricarica capillare non escludono la sindrome compartimentale. La pulsossimetria è insensibile e non è raccomandata nel rilevamento della sindrome compartimentale.
La misurazione della pressione del compartimento
- La misurazione delle pressioni del compartimento elevate non è essenziale per la diagnosi se il quadro clinico è convincente.
- Almeno con le fratture tibiali, le misurazioni devono essere effettuate sia nel compartimento anteriore che in quello posteriore profondo a livello della frattura, nonché nelle posizioni prossimale e distale per determinare in modo affidabile la misurazione della pressione tissutale più alta. Questa misurazione deve essere utilizzata per determinare la necessità di fasciotomia.
- Un dispositivo commerciale come il dispositivo Stryker STIC è probabilmente il mezzo più semplice e preciso per misurare le pressioni del compartimento.
- Le pressioni del compartimento possono anche essere ottenute usando un angiocath collegato ad un trasduttore di pressione sanguigna (per esempio linea arteriosa messa a punto).
- Altre opzioni per misurare le pressioni del compartimento includono la tecnica dell’ago, il catetere a stoppino e il catetere a fessura.
- La tecnica dell’ago secondo Perron et al (2006) è descritta come segue:
La tecnica dell’ago ha il vantaggio che può essere eseguita con oggetti facilmente disponibili in ogni ED. Un ago calibro 18 è collegato a un tubo di prolunga per via endovenosa e quindi a un rubinetto. Circa la metà del tubo è riempito con soluzione salina sterile-essere certi che l’aria non è consentito nel tubo. Un secondo tubo di prolunga per via endovenosa è collegato al rubinetto a 3 vie con l’estremità opposta attaccata al manometro della pressione sanguigna. L’ago viene quindi posizionato nel compartimento e l’apparecchio viene mantenuto a livello dell’ago. Il rubinetto viene quindi ruotato in modo che sia aperto nella direzione del tubo endovenoso su entrambi i lati della siringa. La siringa riempita di aria viene lentamente compressa, causando il movimento dell’aria in entrambi i tubi di prolunga. Il menisco creato dalla soluzione salina nel tubo di prolunga collegato all’ago calibro 18 viene osservato attentamente per qualsiasi movimento. Non appena si verifica un movimento nella colonna del fluido, la pressione del compartimento viene letta dal manometro della pressione sanguigna. Questa tecnica, sebbene semplice da eseguire con attrezzature minime, potrebbe essere imprecisa.
Imaging
L’imaging non ha alcun ruolo nella diagnosi della sindrome compartimentale, ma può mostrare la presenza di fratture e lesioni dei tessuti molli associate alla condizione.
Gestione
Rianimazione
- partecipare a qualsiasi coesistenti vita minacce
- assicurare un’adeguata ossigenazione e circolazione sistemica se sindrome compartimentale è potenzialmente presente
trattamento Specifico
- organizzare immediato fasciotomy
- rimuovere tutti costrittivo medicazioni
- elevare l’arto a livello di cuore
- considerare lesioni specifiche misure di:
- alleviare la flessione del gomito se l’avambraccio è coinvolta
- applicare trazione per il ha ridotto la frattura supracondylar
- se non c’è nessun sollievo entro 30 minuti, andare dritto per la sala operatoria
Indicazioni per fasciotomy
- Un delta di pressione <20 mmHg è una chiara indicazione per fasciotomy, <30 mmHg può essere un’indicazione relativa
- segni clinici di sindrome compartimentale acuta
- pressione assoluta è >30 mmHg e il quadro clinico è coerente con vano la sindrome di
- perfusione arteriosa è stata interrotta per 4 o più ore
cure di Supporto e di monitoraggio
- fornire un’adeguata analgesia
- fornire IV idratazione per mantenere un’adeguata produzione di urina in caso di rabdomiolisi
- un frequente monitoraggio dei compartimenti e stato neurovascolare dell’arto interessato
Disposizione
- urgenza chirurgica di rinvio (di solito un chirurgo ortopedico) e trasferimento in sala operatoria
- i pazienti che richiedono l’ammissione per il monitoraggio continuo
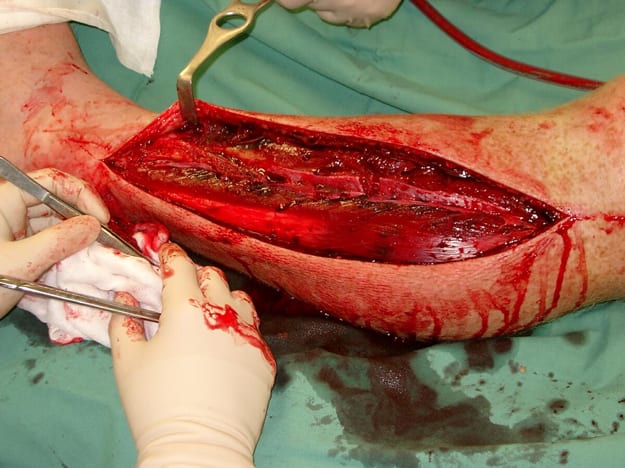
— clicca per ingrandire
Riferimenti e collegamenti
LITFL
- Ossei e Articolari, Bamboozler 002 — Muscolare Claustrofobia
articoli di Giornale e libri di testo
- Newton EJ, l’Amore di J. complicanze Acute dell’arto trauma. Emerg Med Clin Nord Am. 2007 Agosto; 25(3): 751-61, iv. PMID: 17826216.
- Perron AD, Brady WJ, Keats TE. Insidie ortopediche nell’ED: sindrome compartimentale acuta. Am J Emerg Med. 2001 Settembre; 19 (5): 413-6. PMID: 11555801.
Social media e altre risorse web
- EP Monthly — Diagnosing Compartment Syndrome
- Wheeless’ Libro di testo di ortopedia. Sindrome compartimentale e contrattura di Volkmann.
Critical Care
Compendio
Chris è un Intensivista e ECMO specializzato presso l’Alfred ICU a Melbourne. Egli è anche il leader di innovazione per il Centro australiano per l’innovazione della salute presso Alfred Salute e Clinical Adjunct Professore associato presso la Monash University. È co-fondatore dell’Australia e della Nuova Zelanda Clinician Educator Network (ANZCEN) ed è il leader del programma ANZCEN Clinician Educator Incubator. Fa parte del Consiglio di amministrazione della Intensive Care Foundation ed è un esaminatore di prima parte per il College of Intensive Care Medicine. È un educatore clinico riconosciuto a livello internazionale con la passione per aiutare i medici a imparare e per migliorare le prestazioni cliniche di individui e collettivi.
Dopo aver terminato la sua laurea in medicina presso l’Università di Auckland, ha continuato la formazione post-laurea in Nuova Zelanda, così come il territorio del Nord dell’Australia, Perth e Melbourne. Ha completato la formazione fellowship in medicina intensiva e medicina d’urgenza, nonché la formazione post-laurea in biochimica, tossicologia clinica, epidemiologia clinica e formazione professionale sanitaria.
È attivamente coinvolto nell’utilizzo della simulazione traslazionale per migliorare la cura del paziente e la progettazione di processi e sistemi presso Alfred Health. Coordina i programmi di educazione e simulazione dell’Alfred ICU e gestisce il sito web dell’unità, INTENSIVE. Ha creato il corso “Critically Ill Airway” e insegna in numerosi corsi in tutto il mondo. È uno dei fondatori del movimento FOAM (Free Open-Access Medical education) ed è co-creatore di litfl.com, il podcast RAGE, il corso di rianimologia, e la conferenza SMACC.
Il suo unico grande risultato è essere il padre di due bambini incredibili.
Su Twitter, è @ precordialthump.