Kompartmentsyndrom CCC
Hintergrund
Das muskuloskelettale Kompartmentsyndrom ist ein extremitätenbedrohlicher Zustand, der auf einen erhöhten Druck innerhalb eines Muskelkompartiments zurückzuführen ist, der eine Kompression der Nerven, Muskeln und Gefäße innerhalb des Kompartiments verursacht.
Ursachen
Das Kompartmentsyndrom wird normalerweise durch Frakturen verursacht (etwa 75% der Fälle):
- insbesondere Tibia-, Humerusschaft-, kombinierte Radius- und Ulnafrakturen sowie suprakondyläre Frakturen bei Kindern
- können offen oder geschlossen sein
Das Kompartmentsyndrom kann auch nach einer Weichteilverletzung aufgrund von:
- Quetschverletzung
- Schlangenbiss
- übermäßige Anstrengung
- längere Ruhigstellung
- verengende Verbände und Gipsabdrücke
- Weichteilinfektion
- Krampfanfälle
- extravasation von intravenösen Flüssigkeiten und Medikamenten
- Verbrennungen
- Tourniquets
Patienten mit einer Koagulopathie haben ein besonderes Risiko für ein Kompartmentsyndrom.
Pathophysiologie
Muskeln sind in unelastischen Faszienhüllen enthalten. Wenn verletzte Muskeln anschwellen, sich ein Hämatom bildet oder eine externe Kompression angewendet wird, erhöht sich der Druck innerhalb des Faszienkompartiments. Wenn der Druck hoch genug ansteigt, wird der Kapillardruck überschritten und die Durchblutung beeinträchtigt. Dies führt zu einer ischämischen Verletzung der Muskeln und Nerven im Faszienkompartiment.
Der normale Gewebedruck liegt zwischen null und 10 mmHg. Der kapillare Blutfluss innerhalb des Kompartiments kann bei Drücken > 20 mmHg beeinträchtigt sein. Muskel- und Nervenfasern haben ein Risiko für ischämische Nekrosen bei Drücken > 30 bis 40 mmHg. Diese Drücke können immer noch toleriert werden – abhängig vom Perfusionsdruck, daher ein aktueller Trend zur Verwendung von Delta-Drücken, obwohl die meisten Behandlungsempfehlungen immer noch auf absoluten Drücken basieren:
- Delta-Druck = diastolischer Blutdruck (DBP) – Intrakompartiment-Druck
- Ein Delta-Druck < 30 mmHg deutet auf ein Kompartmentsyndrom hin
Eine ischämische Verletzung von Muskeln und Nerven tritt nach 4 Stunden vollständiger Ischämie auf. Dies wird irgendwann in den nächsten 4 Stunden irreversibel (d. h. 4-8 Stunden nach Beginn der Ischämie), was zu einer lokalen Rhabdomyolyse und Neuropraxis führt, die zur Axonotmesis fortschreitet, wenn sich die Nervenverletzung verschlimmert.
Das Kompartmentsyndrom kann viele Regionen des Körpers betreffen:
- der Unterarm (volares Kompartiment) und das Bein (das vordere Kompartiment — das anatomische Bein ist das Stück unterhalb des Knies …) sind am häufigsten betroffen.
- Das Kompartmentsyndrom kann in anderen Regionen auftreten, einschließlich Rücken, Gesäß, Oberschenkel, Bauch und Fuß
- Das Kompartmentsyndrom des tiefen hinteren Beinkompartiments wird leicht übersehen
Komplikationen umfassen:
- gangrän oder Verlust der Lebensfähigkeit der Gliedmaßen, die eine Amputation erfordern
- ischämische Kontraktur und Funktionsverlust
- Rhabdomyolyse und Nierenversagen
Beurteilung
Anamnese
- Verdacht, wenn:
- Eine der oben aufgeführten Frakturen liegt vor
- Eine der oben aufgeführten Weichteilverletzungen liegt vor (z. B. Quetschverletzung)
- Der Patient hat eine koexistierende Blutungsdosierung oder Koagulopathie
- Denken Sie daran, die 6Ps
1. schmerzen (insbesondere bei passiver Dehnung)
2. blässe
3. verderblich kalt
4. pulslosigkeit
5. lähmung
6. parästhesien
- Schmerz ist das Schlüsselsymptom. Es tritt früh auf, ist hartnäckig, neigt dazu, im Vergleich zur ursprünglichen Verletzung unverhältnismäßig zu sein, und wird nicht durch Immobilisierung gelindert.
Untersuchung
- Der Schmerz wird durch passive Dehnung verschlimmert, was das empfindlichste Zeichen ist.
- Die Extremität kann geschwollen sein und die betroffenen Kompartimente können sich beim Abtasten angespannt und zart anfühlen.
- Beurteilen Sie den Verlust der Empfindung durch leichte Berührung und Zwei-Punkt-Diskriminierung, anstatt nur Nadelstich, der weniger empfindlich ist.
- Wenden Sie sich bei Verdacht auf ein Kompartmentsyndrom an einen Chirurgen — verlassen Sie sich nicht auf klinische Anzeichen — haben Sie einen hohen Verdachtsindex!
Tastbare distale Impulse und normale Kapillarfüllung schließen das Kompartmentsyndrom nicht aus. Die Pulsoximetrie ist unempfindlich und wird beim Nachweis des Kompartmentsyndroms nicht empfohlen.
Kompartimentdruckmessung
- Die Messung erhöhter Kompartimentdrücke ist für die Diagnose nicht wesentlich, wenn das klinische Bild überzeugend ist.
- Zumindest bei Tibiafrakturen sollten Messungen sowohl im vorderen als auch im tiefen hinteren Kompartiment auf Höhe der Fraktur sowie an proximalen und distalen Stellen durchgeführt werden, um die höchste Gewebedruckmessung zuverlässig zu bestimmen. Diese Messung sollte verwendet werden, um die Notwendigkeit einer Fasziotomie zu bestimmen.
- Ein handelsübliches Gerät wie das Stryker STIC-Gerät ist wahrscheinlich das einfachste und genaueste Mittel zur Messung des Abteildrucks.
- Kompartimentdrücke können auch unter Verwendung eines Angiokatheters erhalten werden, der an einen Blutdruckwandler angeschlossen ist (z. B. arterielle Leitung eingerichtet).
- Weitere Möglichkeiten zur Messung des Kompartmentdrucks sind die Nadeltechnik, der Dochtkatheter und der Schlitzkatheter.
- Die Nadeltechnik nach Perron et al (2006) wird wie folgt beschrieben:
Die Nadeltechnik hat den Vorteil, dass sie mit Gegenständen durchgeführt werden kann, die in jeder ED leicht verfügbar sind. Eine 18-Gauge-Nadel wird an einem intravenösen Verlängerungsrohr und dann an einem Absperrhahn befestigt. Ungefähr die Hälfte des Schlauchs ist mit steriler Kochsalzlösung gefüllt, wobei darauf zu achten ist, dass keine Luft in den Schlauch gelangt. Ein zweites intravenöses Verlängerungsrohr ist am 3-Wege-Absperrhahn befestigt, wobei das gegenüberliegende Ende am Blutdruckmanometer befestigt ist. Die Nadel wird dann in das Fach gelegt und die Vorrichtung auf der Höhe der Nadel gehalten. Der Absperrhahn wird dann so gedreht, dass er in Richtung des intravenösen Schlauchs auf beiden Seiten einer Spritze geöffnet ist. Die mit Luft gefüllte Spritze wird langsam zusammengedrückt, wodurch Luft in beide Verlängerungsrohre gelangt. Der Meniskus, der durch die Kochsalzlösung im Verlängerungsrohr erzeugt wird, das an der 18-Gauge-Nadel befestigt ist, wird sorgfältig auf jede Bewegung überwacht. Sobald eine Bewegung in der Flüssigkeitssäule auftritt, wird der Kompartmentdruck vom Blutdruckmanometer abgelesen. Diese Technik ist zwar mit minimaler Ausrüstung einfach durchzuführen, kann jedoch ungenau sein.
Bildgebung
Bildgebung spielt keine Rolle bei der Diagnose des Kompartmentsyndroms, kann jedoch das Vorhandensein von Frakturen und Weichteilverletzungen zeigen, die mit der Erkrankung verbunden sind.
Management
Wiederbelebung
- Kümmern Sie sich um alle gleichzeitigen Lebensbedrohungen
- Stellen Sie eine ausreichende Sauerstoffversorgung und systemische Zirkulation sicher, wenn möglicherweise ein Kompartmentsyndrom vorliegt
Spezifische Behandlung
- Veranlassen Sie eine sofortige Fasziotomie
- entfernen Sie alle einschnürenden Verbände
- Heben Sie die Extremität auf Herzhöhe an
- Berücksichtigen Sie verletzungsspezifische Maßnahmen:
- Flexion des Ellenbogens entlasten, wenn der Unterarm betroffen ist
- Traktion bei einer teilweise reduzierten suprakondylären Fraktur anwenden
- wenn innerhalb von 30 Minuten keine Linderung eintritt, gehen Sie direkt in den Operationssaal
Indikationen für eine Fasziotomie
- Ein Delta-Druck <20 mmHg ist eine eindeutige Indikation für eine Fasziotomie, <30 mmHg kann eine relative Indikation sein
- klinische Anzeichen eines akuten Kompartmentsyndroms
- der absolute Druck beträgt > 30 mmHg und das klinische Bild stimmt mit dem Kompartiment überein syndrom
- Die arterielle Perfusion wurde für 4 oder mehr Stunden unterbrochen
Unterstützende Pflege und Überwachung
- ausreichende Analgesie bereitstellen
- IV-Hydratation zur Aufrechterhaltung einer ausreichenden Urinausscheidung bei Rhabdomyolyse
- häufige Überwachung der Kompartimente und des neurovaskulären Status der betroffenen Extremität
- dringende chirurgische Überweisung (in der Regel ein Orthopäde) und Transfer in den Operationssaal
- Patienten müssen zur laufenden Überwachung aufgenommen werden
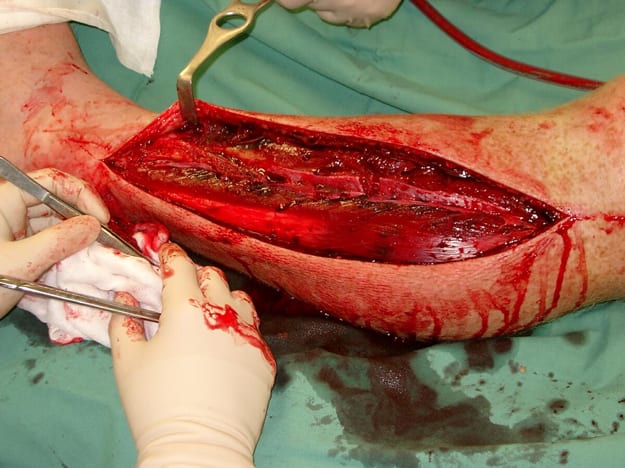
— zum Vergrößern anklicken
Referenzen und Links
LITFL
- Bone and Joint Bamboozler 002 – Muscular Claustrophobia
Zeitschriftenartikel und Lehrbücher
- Newton EJ, Love J. Akute Komplikationen des Extremitätstraumas. Emerg Med Clin Norden Am. 2007 August;25(3):751-61, iv. PMID: 17826216.
- Perron ANZEIGE, Brady WJ, Keats TE. Orthopädische Fallstricke in der ED: akutes Kompartmentsyndrom. In: Am J Emerg Med. 2001 September;19(5): 413-6. PMID: 11555801.
Social Media und andere Webressourcen
- EPUB – Diagnose des Kompartmentsyndroms
- Wheeless’ Lehrbuch der Orthopädie. Kompartmentsyndrom und Volkmann-Kontraktur.
Intensivmedizin
Kompendium
Chris ist Intensivmediziner und ECMO-Spezialist an der Alfred ICU in Melbourne. Er ist auch der Innovationsleiter für das australische Zentrum für Gesundheitsinnovation bei Alfred Health und klinischer außerordentlicher Professor an der Monash University. Er ist Mitbegründer des australischen und neuseeländischen Clinician Educator Network (ANZCEN) und Leiter des ANZCEN Clinician Educator Incubator Programms. Er ist Mitglied des Board of Directors der Intensive Care Foundation und ist ein First Part Examiner für das College of Intensive Care Medicine. Er ist ein international anerkannter klinischer Pädagoge mit einer Leidenschaft dafür, Klinikern beim Lernen zu helfen und die klinische Leistung von Einzelpersonen und Kollektiven zu verbessern.
Nach Abschluss seines Medizinstudiums an der University of Auckland setzte er seine postgraduale Ausbildung in Neuseeland sowie im australischen Northern Territory, in Perth und Melbourne fort. Er hat eine Fellowship-Ausbildung in Intensivmedizin und Notfallmedizin sowie eine postgraduale Ausbildung in Biochemie, klinischer Toxikologie, klinischer Epidemiologie und medizinischer Berufsausbildung absolviert.
Er beschäftigt sich aktiv mit der translationalen Simulation zur Verbesserung der Patientenversorgung und der Gestaltung von Prozessen und Systemen bei Alfred Health. Er koordiniert die Bildungs- und Simulationsprogramme der Alfred ICU und betreibt die Bildungswebsite der Einheit, INTENSIV. Er hat den Kurs ‘Critically Ill Airway’ ins Leben gerufen und unterrichtet in zahlreichen Kursen auf der ganzen Welt. Er ist einer der Gründer der FOAM-Bewegung (Free Open-Access Medical Education) und Mitbegründer von litfl.com , der RAGE Podcast, der Resuscitology Kurs und die SMACC Konferenz.
Seine einzige große Errungenschaft ist es, Vater von zwei erstaunlichen Kindern zu sein.
Auf Twitter ist er @precordialthump.
/ INTENSIV | WUT | Reanimation / SMACC